Hepatitis B en Pediatría
2 Unidad de Gastroenterología. Servicio de Pediatría. Hospital Virgen de la Salud. Toledo (España).
3 Unidad de Gastroenterología. Servicio de Pediatría. Hospital Virgen de la Salud. Toledo (España).
PUNTOS CLAVE
- La hepatitis B (HB) es una de las infecciones virales más frecuentes en el mundo.
- En España existe actividad vacunadora desde principios de los noventa y en 2004 se establece la pauta 0-2-6.
- La forma de transmisión más frecuente es la vertical, durante el parto.
- El parto vaginal es seguro y la lactancia materna no debe contraindicarse salvo en situaciones muy concretas.
- El riesgo de infección aguda en el recién nacido hijo de madre portadora de hepatitis B habiendo recibido la vacuna y la gammaglobulina es inferior al 1%; y de este porcentaje, hasta un 90% pueden adquirir la infección crónica.
- El tratamiento se reserva para las fases inmunoactiva y de hepatitis crónica AgHBe negativo y se basa en el uso de interferón (IFN) y análogos de nucleótidos.
RESUMEN
La hepatitis B es una de las infecciones virales más frecuentes en el mundo.
Existe una vacuna segura y eficaz integrada en el programa de inmunización por la Organización Mundial de la Salud (OMS) desde 1992. En España, se incorpora a todas las comunidades autónomas entre 1992 y 1996 y en el año 2004 se establece la pauta 0-2-6.
Solo los pacientes hemodializados, inmunodeprimidos, con virus de la inmunodeficiencia humana (VIH) o expuestos al virus requieren control posvacunación.
La forma de transmisión más frecuente es la vertical, en el momento del parto. El parto vaginal es tan seguro como la cesárea y la lactancia materna no está contraindicada salvo que la madre presente grietas en el pezón, tenga una carga viral elevada o el recién nacido no haya recibido la profilaxis adecuada: vacuna y gammaglobulina.
El riesgo de infección aguda en un recién nacido hijo de madre portadora de hepatitis B es inferior al 1% si recibe la vacuna y la gammaglobulina en las primeras 12 horas de vida.
La infección crónica, que viene definida por la persistencia del AgHBs más de seis meses, se adquiere en el 90% de los recién nacidos con infección aguda.
Se recomiendan controles serológicos en el lactante a los tres y los nueve meses de vida.
El tratamiento, dirigido a pacientes muy seleccionados, está indicado en las fases inmunoactiva o hepatitis crónica AgHBe negativa a partir del año de edad y los tratamientos que se emplean son el interferón alfa y los análogos de nucleótidos.
EPIDEMIOLOGÍA
La hepatitis B es una de las infecciones virales más frecuentes en todo el mundo. Unos 350 millones de individuos son portadores crónicos, principales responsables de la diseminación de la enfermedad.
Existe vacuna segura y eficaz contra el virus de la hepatitis B (VHB) desde principios de los años ochenta y en 1992 la OMS recomendó integrar la vacuna en los programas de inmunización, lo cual ha supuesto una reducción de la carga de la enfermedad, en el porcentaje de portadores y de morbimortalidad.
Sin embargo, factores como la transmisión vertical, la inmigración y la adopción mantienen la circulación del virus de la hepatitis B en el ámbito pediátrico1.
España presenta una prevalencia intermedia de portadores que se sitúa entre el 2 y el 7%.
VACUNA FRENTE A LA HEPATITIS B
Es la medida preventiva más efectiva para evitar la transmisión de la hepatitis B.
En España, todas las comunidades autónomas incorporan la vacuna a sus calendarios entre 1992 y 1996. En 1995 se establecen tres dosis entre los 10 y los 14 años, así como en el recién nacido hijo de madre VHB positivo y grupos de riesgo. Ya en el año 2004 se establece la pauta 0-2-6 meses, aceptada actualmente.
La vacuna proporciona una excelente respuesta serológica en el 95% de los inmunizados un mes después de la tercera dosis (> 10 mUI/ml) y solo está contraindicada en caso de sensibilidad a alguno de sus componentes o reacción alérgica grave a dosis previas.
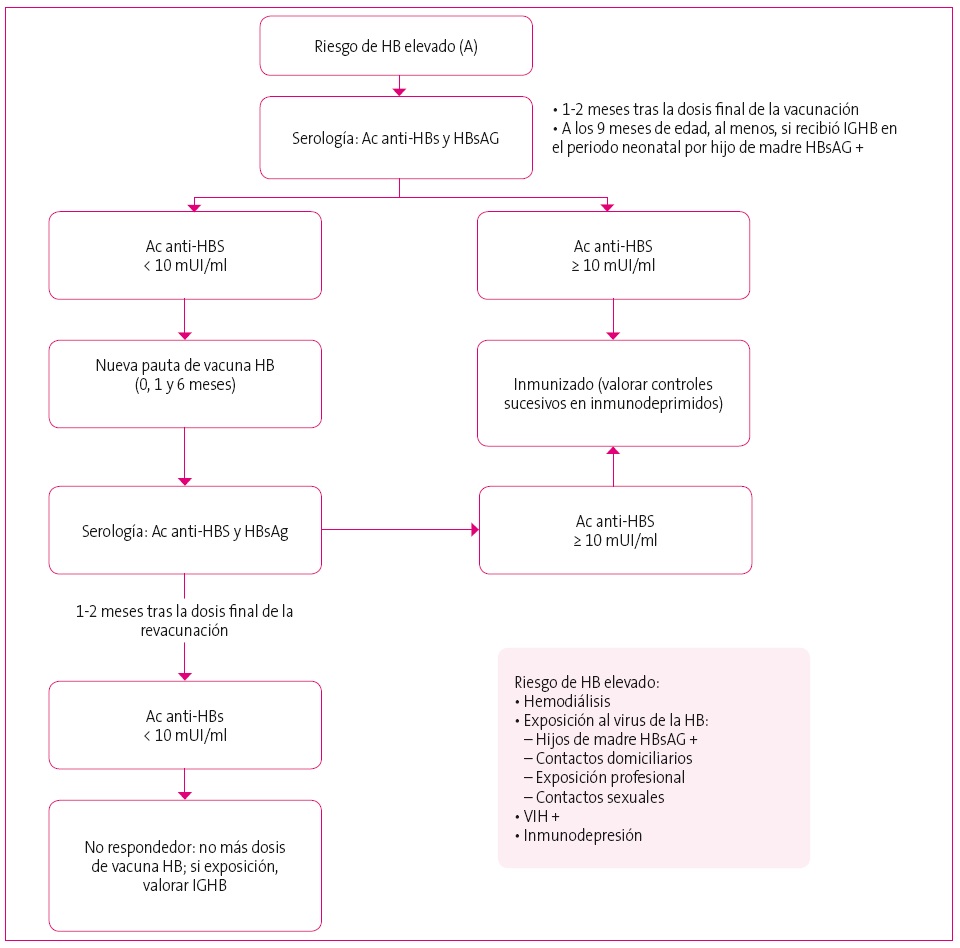
Los pacientes sin riesgo de hepatitis B no requieren controles posvacunación, la protección se mantiene a lo largo de los años a pesar de que los niveles de anticuerpos anti-HB sean indetectables. Sin embargo, si se recomienda en hemodializados, inmunodeprimidos, infectados por el VIH y pacientes expuestos al virus de la hepatitis B2 (Figura 1).
Figura 1. Controles posvacunación. Mostrar/ocultar
ESTRUCTURA DEL VIRUS
El virus de la hepatitis B pertenece a la familia Hepadnaviridae. Contiene ADN de doble cadena circular. Se han descrito ocho genotipos, los más frecuentes en España son A2, D2 y D3.
Su mecanismo de acción y de daño hepático viene dado por dos mecanismos, citopático e inmunomediado. El aclaramiento viral está asociado a una respuesta policlonal específica de las células TCD4 y TCD8 a los epítopos de todas las proteínas del VHB.
VÍAS DE TRANSMISIÓN
Existen dos vías de transmisión principales: la vertical y la horizontal.
- Transmisión vertical: puede llevarse a cabo a través de la placenta durante la gestación, en el momento del parto o en el periodo posnatal (contacto íntimo con secreciones maternas). La forma más frecuente de transmisión es la que se produce durante el parto.
- Transmisión horizontal: por contacto íntimo con el portador; sexual, vía parenteral, secreciones.
El riesgo de transmisión vertical3 a pesar de vacuna y gammaglobulina varía en función de la carga viral materna:
- Madre en fase inmunoactiva (AgHBs y AgHBe positivos y alta carga viral): 1-5%.
- Madre portadora crónica (AgHBs positivo y Ac antiHBe con baja carga viral): < 1%.
El riesgo de cronicidad3, por su parte, depende del momento en que se produzca la infección:
- Infección perinatal: se cronifican el 90% de los casos de infección.
- Infección de uno a cinco años: se cronifican el 20-50% de los casos de infección.
- Infección en edad adulta: se cronifican solo el 5% de los casos de infección.
El modo de parto y si es apta o no la lactancia materna han sido siempre temas muy controvertidos. Según los últimos estudios, no existen diferencias estadísticamente significativas en la tasa de transmisión vertical en cuanto a la forma de parto, vaginal o por cesárea electiva. Por su parte, la lactancia materna no contribuye significativamente a la transmisión del virus de la hepatitis B en hijos de madre AgHBs positivo con baja carga viral y que han recibido vacuna y gammaglobulina, por lo que puede llevarse a cabo en ausencia de grietas o sangrado de pezón (grado de recomendación/evidencia: B2). La lactancia no puede recomendarse durante el tratamiento antiviral de la madre4.
MANEJO DEL RECIÉN NACIDO
En los hijos de madre AgHBs positivo, es obligatorio administrar la vacuna y la gammaglobulina en las primeras 12 horas de vida (en el caso de recién nacidos por debajo de 2 kg, se pondrá una dosis más en el primer mes o cuando haya superado los 2 kg, a parte de las correspondientes a los meses 0-2-6).
En caso de que se desconozca la serología materna, si el recién nacido pesa más de 2 kg se puede esperar a poner la gammaglobulina hasta siete días, a la espera de la serología materna; sin embargo, en recién nacidos de bajo peso (por debajo de 2 Kg), se recomienda administrar la gammaglobulina sin conocer la serología materna5 (Tabla 1).
Tabla 1. Manejo del recién nacido hijo de madre con hepatitis B o serología desconocida. Mostrar/ocultar
INFECCIÓN AGUDA
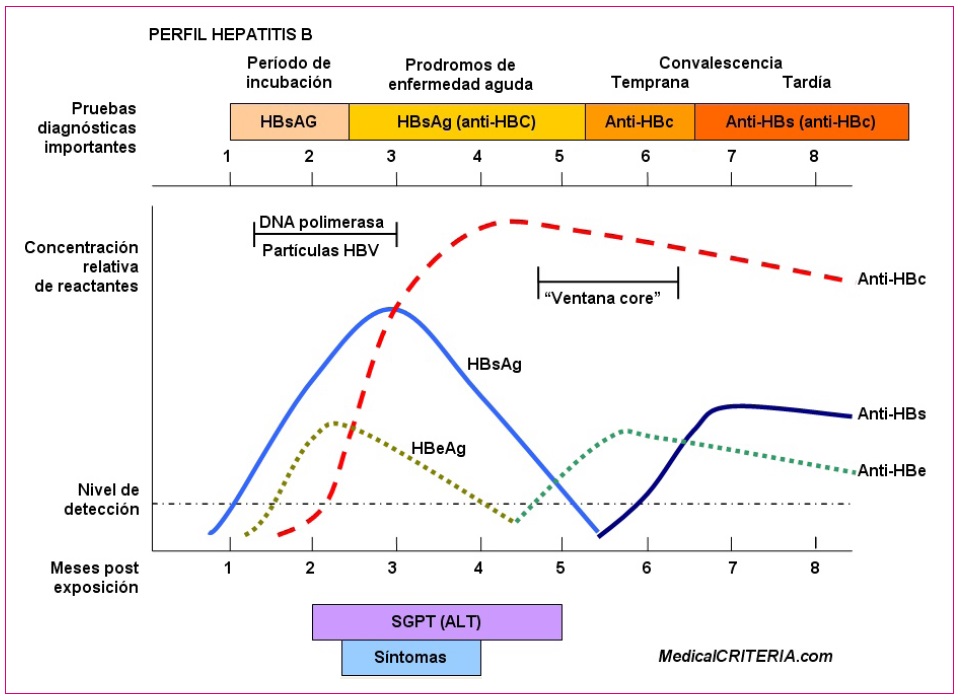
Viene definida por la presencia del AgHBs en sangre. Este antígeno suele positivizarse entre las semanas uno y diez desde el contacto (en la transmisión transplacentaria puede ser positivo al nacimiento mientras que en la transmisión durante el parto lo será a las pocas semanas de vida)6 (Figura 2).
La clínica se divide en cuatro fases:
- Periodo de incubación: de 14 a 180 días.
- Periodo inicial o preictérico: cuadro “pseudogripal” o síntomas digestivos. Exantema característico: Gianotti-Crosti.
- Periodo de estado o ictérico: disminución progresiva de los síntomas prodrómicos (aunque suele persistir la astenia) y aparición de ictericia, coluria, acolia, hepatomegalia. En la mayoría, hepatitis anictérica.
- Periodo postictérico o de convalecencia: desaparición de los síntomas.
Seguimiento en hijos de madres AgHBs positivo e interpretación de los resultados:
-
Interpretación de la serología al nacimiento:
- IgG anti-HBc (de la madre).
- AgHBs positivo o negativo: si es positivo indica infección del recién nacido, con mucha probabilidad transplacentaria; si es negativo no descarta infección, pues el AgHBs tarda en aparecer de una a diez semanas tras el contacto.
-
Interpretación de la serología a los tres meses de vida:
- IgG anti-HBc (de la madre).
- Ac anti-HBs (vacuna).
- AgHBs positivo o negativo: si es positivo indica infección del recién nacido; si es negativo a los tres meses la infección es improbable pues es rara la aparición del AgHBs más allá de 12 semanas tras el contacto.
-
Interpretación de la serología a los nueve meses de vida:
- No infectado: IgG anti-HBc de la madre (puede haberlos perdido); Ac anti-HBs positivos por la vacunación; AgHBs negativo.
- Infectado: IgM/IgG anti-HBc (del niño); Ac anti-HBs positivos; AgHBs positivo.
Figura 2. Historia natural de la hepatitis B. Mostrar/ocultar
INFECCIÓN CRÓNICA
Viene definida por la persistencia del AgHBs en suero durante seis meses o más.
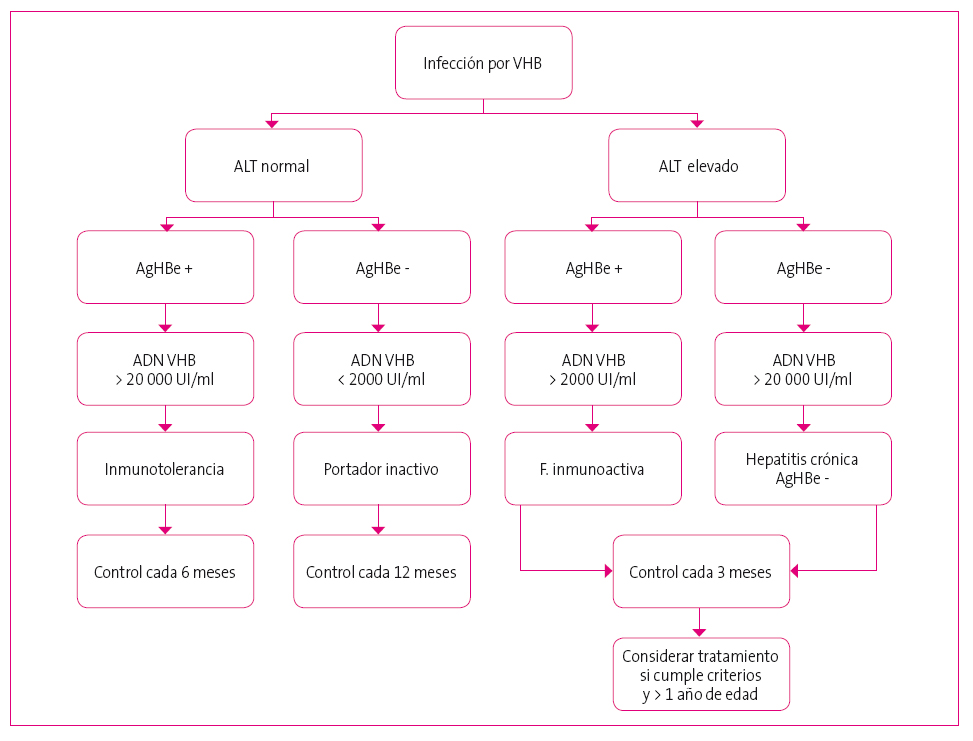
Existen cuatro fases sucesivas y bien diferenciadas:
- Fase de inmunotolerancia: Ag HBs positivo; AgHBe positivo. En esta fase el sistema inmune no reacciona contra el virus y a pesar de que la carga viral es alta (> 20 000 UI/ml), no existe daño hepático y las transaminasas son normales.
- Fase inmunoactiva: AgHBs positivo; AgHBe positivo. En esta fase el sistema inmune sí reacciona contra el virus. Carga viral > 2000 UI/ml y daño hepático con elevación de transaminasas.
- Fase de portador crónico: AgHBs positivo, AgHBe negativo y AcHBe positivo (se ha producido la seroconversión del AgHBe). La carga viral es muy baja y las transaminasas normales.
- Hepatitis crónica AgHBe negativa: tras la seroconversión, se produce una mutación del virus que le permite escapar del sistema inmune. En esta fase la carga viral es muy alta (> 20 000 UI/ml) y existe daño hepático con elevación de transaminasas.
Las fases de replicación y daño hepático son, por tanto, la fase inmunoactiva y la hepatitis crónica AgHBe negativa.
El seguimiento de la hepatitis B crónica varía en función de la fase en la que se encuentre el paciente, así, en las fases de inmunotolerancia y de portador inactivo el seguimiento se puede hacer cada 6-12 meses, mientras que en las fases inmunoactiva y de hepatitis crónica AgHBe negativa, el seguimiento debe ser más estrecho, cada 3-6 meses7 (Figura 3).
Figura 3. Fases de hepatitis B crónica y su seguimiento Mostrar/ocultar
TRATAMIENTO
El objetivo final del tratamiento es prevenir la progresión a cirrosis y carcinoma hepatocelular y se consigue mediante la seroconversión del AgHBe a AcHBe, el aclaramiento del suero del ADN del VHB y la normalización de ALT, así como con la pérdida del AgHBs (curación).
El tratamiento está indicado en las fases inmunoactiva y hepatitis crónica AgHBe negativo si los niveles de ALT son superiores a 60 UI/l o 1,5 veces el límite superior de la normalidad, la carga viral es superior a 2000 UI/ml, y previa realización de una biospia8.
Existen numerosos fármacos disponibles, todos aprobados por la FDA para su uso en niños, pero todavía no aprobados por la Agencia Española del Medicamento (EMA). Estos fármacos son el IFN-α y los análogos de nucleótidos. Como primera elección en todos los grupos de edad se emplea el IFN-α. Si este tratamiento fracasa, en menores de 12 años está indicada la lamivudina, y en mayores de 12 y 16 años el tenofovir y entecavir respectivamente. Según algunas guías, podría emplearse como primera elección en niños menores de 12 años el IFN-α y en mayores de 12 y 16 años el tenofovir y entecavir. La realidad es que, en niños, debido a la baja incidencia de cirrosis y carcinoma hepatocelular, y a la lenta evolución de la enfermedad, se sopesa mucho el tratamiento. Los antivirales presentan muchos efectos adversos y se ha demostrado que las tasas de seroconversión a largo plazo (a cinco años) son similares en niños tratados y no tratados, por tanto, el tratamiento solo aceleraría la seroconversión y disminuiría el daño hepático que se produce hasta alcanzar este punto9,10.
CUADERNO DEL PEDIATRA
- La hepatitis B es una de las infecciones virales más frecuentes en el mundo, y a pesar de la vacuna, factores como la inmigración, la transmisión vertical y la adopción mantienen la circulación del virus en el ámbito pediátrico.
- La forma más frecuente de infección es la trasmisión vertical.
- La medida preventiva más eficaz en hijos de madre con hepatitis B es administrar la vacuna y la gammaglobulina en las primeras horas de vida.
- Adquieren infección crónica el 90% de los recién nacidos con infección perinatal.
- El tratamiento se reserva para casos seleccionados con el objetivo de evitar la progresión a cirrosis y carcinoma hepatocelular.
BIBLIOGRAFÍA
- Meireles LC, Marinho RT, Van Damme P. Three decades of hepatitis B control with vaccination. World J Hepatol. 2015;7:2127-32.
- Moreno-Pérez D, Álvarez García FJ, Arístegui Fernández J, Cilleruelo Ortega MJ, Corretger Rauet MJ, García Sánchez N, et al. Calendario de vacunaciones de la Asociación Española de Pediatría (CAV-AEP): recomendaciones 2016. An Pediatr (Barc). 2016;84:60e1-60e13.
- Ma L, Alla NR, Li X, Mynbaev OA, Shi Z. Mother-to-child transmission of HBV: review of current clinical management and prevention strategies. Rev Med Virol. 2014;24:396-406.
- Lee H, Lok AS. Hepatitis B and pregnancy. En: UpToDate [en línea] [consultado el 22/07/2016]. Disponible en: http://www.uptodate.com/contents/hepatitis-b-and-pregnancy
- Servicio de Medicina Preventiva y Epidemiología del Hospital Vall d'Hebron. Prevención de la transmisión perinatal de la hepatitis B. En: Hospital Valld´Hebron [en línea] [consultado el 22/07/2016]. Disponible en: http://goo.gl/WpZb7Z
- Schillie S, Walker T, Veselsky S, Crowley S, Dusek C, Lazaroff J, et al. Outcomes of infants born to women infected with hepatitis B. 2015;135:1141-7.
- McMahon BJ. Two key components to address chronic hepatitis B in children: detection and prevention. J Pediatr. 2015;167:1186-7.
- Hierro L, Fischler B. Treatment of Pediatric chronic viral hepatitis B and C. Clin Res Hepatol Gastroenterol. 2014;38:415-8.
- Hepatitis B (chronic): diagnosis and management. En: NICE Guidelines [en línea] [consultado el 22/07/2016]. Disponible en: https://www.nice.org.uk/guidance/cg165/resources/hepatitis-b-chronic-diagnosis-and-management-35109693447109
- Sokal EM, Paganelli M, Wirth S, Socha P, Vajro P, Lacaille F, et al. Management of chronic hepatitis B in childhood: ESPGHAN clinical practice guidelines. Consensus of an expert panel on behalf of the European Society of Pediatric Gastroenterology, Hepatology and Nutrition. J Hepatol. 2013;59:814-29.
LECTURAS RECOMENDADAS
- Jara P. Hepatitis virales agudas. Enfermedad hepática en el niño. Madrid: Tile Von Spain; 2014.
- Jara P. Hepatitis B crónica en los niños: historia natural y terapéutica. Enfermedad hepática en el niño. Madrid: Tile Von Spain; 2014.
- Davidson S. Management of chronic hepatitis B infection. Arch Dis Child. 2014;99:1037-1042.