Prevención de anemia ferropénica en lactantes
2 Hospital Quirón. Málaga (España).
3 J. García Aguado; M. Merino Moína; C. R. Pallás Alonso; J. Pericas Bosch; F. J. Sánchez Ruiz-Cabello; F. J. Soriano Faura; J. Colomer Revuelta; O. Cortés Rico; M. J. Esparza Olcina; J. Galbe Sánchez-Ventura; A. Martínez Rubio. (España).
RESUMEN
La ferropenia es un problema frecuente en el lactante. Distintos estudios relacionan la ferropenia con potenciales efectos sobre el neurodesarrollo, aunque aún no existe evidencia suficiente. La mayoría de las organizaciones no recomiendan la suplementación universal en lactantes sanos nacidos a término, aunque hay consenso en suplementar si hay factores de riesgo. También es tema de controversia el cribado de la ferropenia en el lactante pues, mientras algunas organizaciones como la United States y la Canadian Preventive Services Task Force recomiendan el cribado solo a grupos de riesgo, otras entidades como a Asociación Americana de Pediatría proponen el cribado universal. El objetivo de este artículo es revisar las necesidades de hierro durante el primer año, así como las recomendaciones dadas por los principales comités.
Palabras clave: Prevención. Hierro. Ferropenia. Anemia. Lactantes.
PUNTOS CLAVE
- La anemia se define como una concentración de hemoglobina inferior a 11 g/dl entre los seis y los 12 meses e inferior a 10 g/dl en menores de seis meses.
- Los factores de riesgo perinatal más importantes son prematuridad, bajo peso, ferropenia materna y hemorragias uteroplacentarias o neonatales.
- Entre uno y 12 meses, los factores de riesgo incluyen lactancia materna exclusiva a partir de los seis meses, fórmula no suplementada, introducción de leche de vaca antes del año y nivel socioeconómico bajo.
- La lactancia materna exclusiva aporta suficiente hierro para cubrir las necesidades al menos hasta los 4-6 meses de vida.
- La alimentación complementaria debe incluir, además de nutrientes ricos en hierro (carnes, pescados, legumbres), alimentos que mejoren su absorción.
- En lactantes nacidos a término alimentados con fórmula fortificada se recomiendan suplementos solamente si existen factores de riesgo.
- En lactantes pretérmino, las recomendaciones de aportes férricos serán de 2-4 mg/kg/día.
- Existe consenso para el cribado en grupos de riesgo; sin embargo, existe escasa evidencia para apoyar o rechazar el cribado universal.
- Como prueba de cribado, se realiza la determinación de hemoglobina.
INTRODUCCIÓN
El déficit de hierro es la deficiencia nutricional más prevalente en los niños1.
El déficit subclínico de hierro es especialmente común en la primera infancia2.
El estado nutricional del hierro se determina utilizando diversos marcadores, como los niveles de hemoglobina, ferritina, protoporfirina eritrocitaria libre, transferrina y receptor de la transferrina.
La ferropenia se define como una concentración de ferritina en plasma inferior a 10 g/dl. La anemia se define como una concentración de hemoglobina inferior a 11 g/dl3 entre los seis y los 12 meses, e inferior a 10 g/dl en menores de seis meses.
La instauración de la anemia ferropénica es un proceso dinámico que se inicia con la depleción de los depósitos de hierro, se continúa con una eritropoyesis ferropénica y culmina en una anemia ferropénica.
El periodo postnatal inmediato se caracteriza por una disminución del 30-50% de la hemoglobina secundaria al cese de la eritropoyesis, la lisis de hematíes fetales y la expansión del volumen vascular.
Durante esta “anemia fisiológica”, la Hb puede alcanzar 10-11 g/dl entre las seis y las ocho semanas de vida. En prematuros, la hemoglobina puede descender hasta 6-8 g/dl, y puede hacerlo de forma más precoz que en niños a término, esta situación se denomina “anemia de la prematuridad”.
La repercusión clínica de la ferropenia podría guardar relación con la severidad de la restricción, el momento del desarrollo en el que se presente y su duración4.
Varios estudios han tratado de relacionar los efectos de la ferropenia con alteraciones del neurodesarrollo y en el comportamiento, pero no han podido demostrarlo. Aunque no se ha podido establecer la relación causal, también se ha relacionado con alteración en el ritmo del sueño y la termorregulación. Por otra parte, tampoco hay evidencia suficiente para afirmar que la suplementación con hierro mejore el crecimiento o disminuya el riesgo de infección5.
PREVALENCIA
El déficit de hierro es una de las carencias nutricionales más frecuentes, pues constituye la deficiencia nutricional de mayor prevalencia en la primera infancia en los países desarrollados. Se calcula que 1000 millones de individuos en el mundo tienen carencia de hierro, por lo que la Organización Mundial de la Salud (OMS) la considera un problema de salud pública mundial.
El estudio del National Health and Nutrition Examination Survey (NHANES) de 1999-2000 refirió una prevalencia máxima de ferropenia con anemia o sin ella en chicas adolescentes (9-16%) y niños pequeños (7%), durante el periodo de rápido crecimiento cerebral.
En España, en 2002, un estudio llevado a cabo en Navarra refirió una prevalencia de ferropenia del 9,6% en lactantes sanos de 12 meses, y de anemia ferropénica del 4,3%6.
REQUERIMIENTOS DE HIERRO DURANTE LA LACTANCIA
Durante los primeros seis meses de vida, la fuente principal de hierro es el hierro fetal almacenado en las últimas semanas de gestación, y el liberado por la hemoglobina fetal durante las dos primeras semanas de vida. El peso al nacer, el tiempo en clampar el cordón umbilical y los suplementos prenatales de hierro influyen en el hierro total al nacer5.
Durante el periodo postnatal, el aumento ponderoestatural se asocia al aumento de la hemoglobina y la mioglobina, y esto influye en las mayores necesidades de hierro7.
Otro factor que influye en la concentración de ferritina al nacer es la presencia de patología materna, como anemia, hipertensión o diabetes.
En el prematuro coinciden una serie de circunstancias que favorecen el desarrollo de ferropenia: menores depósitos, una menor supervivencia de los hematíes (40-60 días), mayor velocidad de crecimiento (con el consiguiente aumento de la masa eritrocitaria), escasa respuesta eritropoyética a la anemia y necesidad de transfusiones durante la hospitalización, sobre todo por las frecuentes extracciones practicadas durante su ingreso.
Según la Academia Americana de Pediatría (AAP), los requerimientos de hierro varían en gran medida según la edad del lactante; así, se estima que a partir del nacimiento se requieren 0,27 mg/día, y a partir de los cuatro meses los requerimientos aumentan 0,78 mg/día. Las recomendaciones actuales de ingesta de hierro en los niños de 6-12 meses ascienden a 11 mg/día8.
RECOMENDACIONES: APORTES DE HIERRO
Lactantes a término alimentados con lactancia materna
La OMS recomienda la lactancia materna exclusiva durante los primeros seis meses de vida, la Academia Americana de Pediatría la recomienda durante un mínimo de cuatro meses, preferentemente durante seis meses.
La progresiva disminución de los depósitos motiva que, a partir del sexto mes, las fuentes exógenas de hierro cobren una gran importancia en la prevención de la ferropenia; de hecho, la lactancia materna exclusiva más allá de seis meses se ha asociado con un aumento de riesgo de la anemia por déficit de hierro a los nueve meses.
La leche materna tiene baja cantidad de hierro (entre 0,2 y 0,4 mg/l), pero su biodisponibilidad es alta. Los fortificadores de leche materna llevan poco hierro y, además, su absorción es peor por su alto contenido en calcio y fósforo.
La AAP recomienda, a partir del 4.º-6.º mes, una ingesta diaria de 1 mg/kg/día, preferentemente en forma de alimentos ricos en hierro6.
La alimentación complementaria puede aportar una ingesta suficiente de hierro a través de alimentos ricos en hierro hem (carnes, aves de corral, pescado) y no hem (legumbres). Además, debe hacerse hincapié en los alimentos que pueden mejorar la absorción y utilización del hierro, como frutas, verduras y tubérculos, que son buenas fuentes de vitaminas A y C y ácido fólico. Igualmente, deben conocerse los factores que pueden dificultar la absorción del hierro.
Aún no está claro el uso de cereales fortificados con hierro, parece que tienen baja biodisponibilidad por la presencia de inhibidores de la absorción.
Es importante retrasar la introducción de leche de vaca antes del primer año de vida, porque aunque contiene algo más de hierro que la leche materna, su biodisponibilidad es muy baja y además interfiere con la absorción del hierro de otros alimentos.
La AAP recomienda que a partir de los cuatro meses de edad, los lactantes alimentados con lactancia materna exclusiva completen con 1 mg/kg/día de hierro oral a partir de esta edad hasta que se introduzca la alimentación complementaria8.
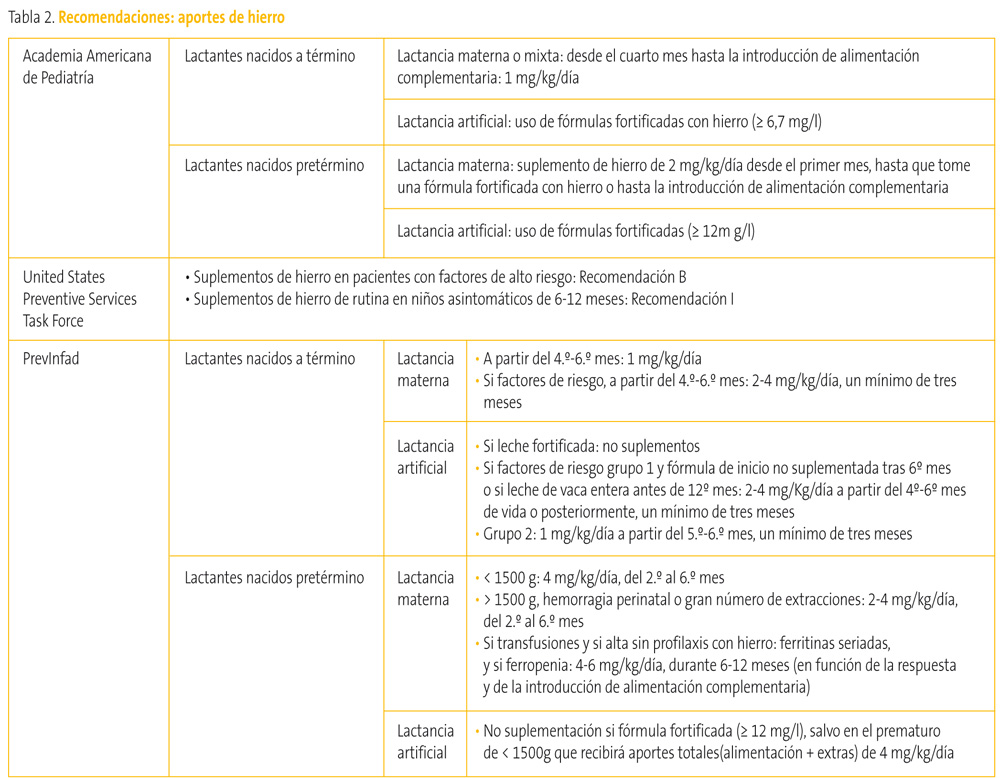
Para PrevInfad (grupo de trabajo de Prevención en la Infancia y la Adolescencia de la Asociación Española de Pediatría de Atención Primaria, http://www.aepap.org/previnfad/previnfad-inicio.htm) lactantes con lactancia materna exclusiva a partir de los 4-6 meses deberían recibir 1 mg/kg/día de hierro, a menos que tengan algún factor de riesgo (tabla 1), en cuyo caso deben recibir 2-4 mg/kg/día a partir del 4º-6º mes de vida, durante un mínimo de tres meses9. Por otra parte, para el United States Preventive Services Task Force (USPSTF), existe evidencia de grado B para suplementar con hierro a lactantes de alto riesgo, mientras que existe evidencia insuficiente para hacerlo de forma universal10.
Tabla 1. Mostrar/ocultar
Estas recomendaciones serían aplicables en caso de niños alimentados con lactancia mixta.
En general, se recomienda el uso de gotas de sulfato ferroso o vitaminas con hierro, en una sola dosis al día.
Lactantes a término alimentados con lactancia artificial
En estos lactantes se recomienda utilizar fórmulas suplementadas y se desaconsejan fórmulas con bajo contenido de hierro (menos de 6,7 mg/l). La mayoría de las fórmulas utilizadas en nuestro medio tienen un adecuado contenido en hierro (8-13 mg/l), sin que esto suponga efectos secundarios digestivos11. Con fórmulas de más de 6,7 mg/l de hierro se ingieren al menos 1 mg/kg/día, ingesta mínima recomendada por la AAP, por lo tanto no recomiendan suplementos si un lactante es alimentado con estas fórmulas.
Para Previnfad, tampoco hay que suplementar si el lactante toma leche fortificada. En niños con factores de riesgo asociados (tabla 1), se actuará según el grupo de riesgo (tabla 2).
Tabla 2. Mostrar/ocultar
Lactantes pretérmino alimentados con lactancia materna
Según la AAP, los niños pretérmino o con bajo peso para su edad gestacional alimentados al pecho deben recibir un suplemento de hierro de 2 mg/kg/día desde el primer mes de edad, hasta que pasen a tomar una fórmula fortificada con hierro o hasta que se introduzca alimentación complementaria, asegurándose de que esta les aporte los 2 mg/kg de hierro8. Para Previnfad, prematuros sanos que hayan pesado menos de 1500 g deben recibir 4 mg/kg/día de hierro desde los dos hasta los seis meses; para prematuros de más de 1500 g al nacer y hemorragia perinatal o gran número de extracciones, es preciso administrar 2-4 mg/kg/día de hierro (mayor dosis a menor edad gestacional) del primer mes a los seis meses de vida9.
En el caso de prematuros que hayan recibido varias transfusiones y sean dados de alta sin profilaxis con hierro, habría que realizar determinaciones de ferritina de forma seriada, y si presentan criterios de ferropenia, iniciar tratamiento con hierro oral, con 4-6 mg/kg/día de hierro durante 6-12 meses, en función de la respuesta y de la introducción de alimentación complementaria (tabla 2).
Se recomienda el uso de suplementos orales en forma de sulfato ferroso o soluciones de complejos de polisacáridos con hierro trivalente.
Lactantes pretérmino alimentados con lactancia artificial
Los recién nacidos prematuros alimentados con una fórmula estándar para lactantes prematuros (14,6 mg/l) o una normal (8-13 mg/l) recibirán de 1,8 a 2,2 mg/kg/día de hierro aproximadamente pero, a pesar de los aportes de hierro que contienen estas fórmulas, se estima que el 14% de los recién nacidos prematuros desarrollarán ferropenia entre los cuatro y los ocho meses de edad. Tanto la AAP como la ESPGHAN11 recomiendan una ingesta mínima de hierro de 2 mg/kg/día, que se consigue con las fórmulas artificiales que tengan un contenido de hierro igual o superior a 12 g/l.
Ni la AAP ni Previnfad recomiendan la suplementación de hierro para prematuros que reciban una fórmula fortificada (con ≥ 12 mg/l) salvo prematuros de menos de 1500 g que recibirán aportes extras hasta llegar a un total de 4 mg/kg/día junto con los aportes de la alimentación.
PRUEBAS DE CRIBADO: ¿CÓMO Y CUÁNDO DESCARTAR LA FERROPENIA?
La hemoglobina y el hematocrito tienen una especificidad y una sensibilidad aceptables (del 73 y el 25%, respectivamente) para demostrar la anemia ferropénica. Se puede hacer en sangre capilar, aunque sus cifras son algo más variables que en sangre venosa.
La saturación de transferrina es un buen marcador de eritropoyesis deficitaria en hierro y se mantiene en valores fiables a pesar de la coexistencia de una infección.
El contenido de hemoglobina eritrocitaria (CHr) muestra una buena correlación con la saturación de transferrina que corresponde a que ambos parámetros identifican la segunda fase de la deficiencia de hierro.
El valor predictivo positivo del cribado se incrementa en zonas de prevalencia de anemia superiores al 10%; así, si la prevalencia es menor del l0%, el VPP es bajo; por ello el USPSTF recomienda el cribado solo a grupos de riesgo, ya que no encuentra evidencia suficiente para recomendar a favor o en contra de los exámenes de rutina para la anemia por deficiencia de hierro en niños asintomáticos de seis a 12 meses (Recomendación I)8.
Por su lado, la AAP establece el cribado universal de la anemia a través de la determinación de la concentración de Hb aproximadamente entre los nueve y los 12 meses de vida. Según la AAP, en los niños en los que se encuentre una concentración de hemoglobina inferior a 11,0 mg/dl o que se identifiquen factores de riesgo de ferropenia, deben realizarse además otras pruebas (como ferritina o el contenido de hemoglobina eritrocitaria) para aumentar la sensibilidad y especificidad del diagnóstico6 (tabla 3).
Tabla 3. Mostrar/ocultar
Para Previnfad, existen determinados grupos de riesgo (tabla 1) en los que está recomendada la profilaxis farmacológica y el cribado de ferropenia y anemia9.
Otros grupos, como El Bright Futures, a través de la tercera edición de sus guías para la prevención de la salud en lactantes, niños y adolescentes, establece el cribado universal a los seis meses de vida, mediante la determinación de Hb12 y, por su parte, la Canadian Preventive Services Task Force solo recomienda el cribado en grupos de riesgo13.
BIBLIOGRAFÍA
- Vázquez López MF, Carracedo Morales A, Muñoz Vico J, Morcillo Llorens R, Calvo Bonachera MD, López Muñoz J et al. Receptor sérico de la transferrina en niños sanos. An Esp Pediatr. 2001;55:113-20.
- Haschke F, Male C. Iron nutritional status during early childhood-the importance of weaning foods to combat iron deficiency. En: Hallberg L, Asp NG (eds.). Iron nutrition in health and disease. London: Libbey; 1996. p. 325-9.
- Domellof M, Dewey KG, Lonnerdal B, Cohen RJ, Hernell O. The diagnostic criteria for iron deficiency in infants should be reevaluated. J Nutr. 2002;132:3680-6.
- Lozoff B, Smith J, Liberzon T, Argul-Barroso R, Jiminez E. Longitudinal analysis of cognitive and motor effects of iron deficiency in infancy. Pediatr Res. 2004;55:23A.
- Logan S, Martins S, Gilbert R. Iron therapy for improving psychomotor development and cognitive function in children under the age of three with iron deficiency anemia. Cochrane Database Syst Rev. 2001;(2):CD001444.
- Durá Travé T, Díaz Vélaz L. Prevalencia de la deficiencia de hierro en lactantes sanos de 12 meses de edad. An Esp Pediatr. 2002;57(3):209-14.
- Dewey KG, Chaparro CM. Iron status of breast-fed infants. Proc Nutr Soc. 2007;66:412-22.
- Baker RD, Greer FR; Committee on Nutrition American Academy of Pediatrics. Diagnosis and Prevention of Iron Deficiency and Iron-Deficiency Anemia in Infants and Young Children (0-3 Years of Age). Pediatrics. 2010;126:1040-50.
- Sánchez-Ruiz Cabello FJ; Grupo PrevInfad. Prevención y detección de la ferropenia. Rev Pediatr Aten Primaria. 2004;6:463-7.
- Helfand M, Freeman M, Nygren P, Walker M. Screening for Iron Deficiency Anemia in Childhood and Pregnancy: Update of 1996 USPSTF Review. Evidence Synthesis No. 43 (prepared by the Oregon Evidence-based Practice Center under Contract No. 290-02-0024). Rockville, MD: Agency for Healthcare Research and Quality. April 2006.
- ESPGHAN Committee on Nutrition, Aggett PJ, Agostoni C, Axelsson I, De Curtis M, Goulet O, Hernell O et al. Feeding Pretem Infants After Hospital Discharge. A Commentary by the ESPGHAN Comitte o Nutrition. J Pediatr Gastroenterol Nutr. 2006;42(5):596-603.
- Green M, Palfrey JS. Bright Futures: Guideline for Health Supervision of Infants, Children, and Adolescents, Pocket Guide (2.nd ed.). 2002. American Academy of Family Physicians. Available on the Internet at http://www.brightfutures.org/pocket/index.html
- National Committee, Canadian Pediatrics Society. Meeting the iron needs of infants and young children: an update. Can Med Assoc J. 1991;144:1451-3.