Enuresis
2 Urólogo. Unidad de Incontenienecia Urinaria y Urología Funcional. Hospaital Clínico Universitario. Valencia (España).
3 Centro Superior de Investigación en Salud Pública de la Generalitat Valenciana. Valencia (España).
RESUMEN
La enuresis es la micción involuntaria que tiene lugar durante el sueño a una edad y con una frecuencia socialmente inaceptables. Se considera el diagnóstico a partir de los cinco años. Es un trastorno frecuente e infradiagnosticado en el que el pediatra de Atención Primaria (AP), por su accesibilidad y posibilidad de conocer mejor a la familia, se ubica en una situación privilegiada para detectarlo precozmente y tratarlo en el momento adecuado, evitando así la repercusión negativa en el niño o la familia, e identificar los casos de mala evolución para derivar a otro nivel asistencial.
La enuresis primaria monosintomática (EPM) es el tipo más frecuente, y fácil de abordar desde AP. Su diagnóstico es sencillo con una anamnesis dirigida a este problema. La exploración es normal y la única prueba imprescindible es el diario miccional. La alarma y la desmopresina son los únicos tratamientos disponibles que se han mostrado eficaces y seguros.
Palabras clave: enuresis, enuresis nocturna, niños, incontinencia urinaria, diagnóstico, alarma, desmopresina.
INTRODUCCIÓN
Los cambios actuales de estilo de vida, con mayor participación de los niños en eventos sociales o escolares que requieren pernoctar fuera de casa, hacen que los padres nos consulten con mayor frecuencia y a edades más tempranas de sus hijos, porque estos mojan la cama. Ello exige la puesta al día del pediatra de AP en este tema.
¿CUÁNDO CONSIDERAR ENURESIS?
La enuresis, que equivale al término usado con anterioridad “enuresis nocturna”, es la micción involuntaria durante el sueño a una edad y frecuencia socialmente inaceptables1.
Se ha establecido por consenso que debe existir una edad mínima de cinco años para definir la enuresis. Sin embargo, la edad y frecuencia deben individualizarse a la hora de decidir el tratamiento. Así, un niño de cinco años puede no precisar tratamiento si moja pocas noches, mientras que en un adolescente sería inaceptable incluso una frecuencia menor de una vez al mes.
No se considera el diagnóstico de enuresis por debajo de los cinco años, aunque el niño moje la cama mientras duerme.
IMPORTANCIA DEL TEMA
La prevalencia de la enuresis es elevada: oscila entre un 16-20% aproximadamente a los cinco años y un 1-3% en la adolescencia y la edad adulta, con mayor afectación del sexo masculino2. Tiende a la resolución espontánea con la edad, pero ello no ocurre siempre ni en el momento deseado, lo que ocasiona un impacto económico, social y emocional para muchas familias y niños que mojan la cama.
La tolerancia de los padres, la ocultación por vergüenza y la creencia de que esperar es la única solución hacen que este trastorno sea habitualmente infradiagnosticado. Se conoce por estudios epidemiológicos que la resolución espontánea se suele dar en los niños pequeños con enuresis leves (< 3 noches/semana). En cambio, en los que mojan todas o casi todas las noches y en los mayores de nueve años, la enuresis no tiende a la curación3.
El pediatra de AP, por su accesibilidad y posibilidad de conocer mejor a la familia, se ubica en una situación privilegiada para detectar precozmente este trastorno, tratarlo en el momento adecuado, evitando así la repercusión negativa en el niño o la familia, e identificar los casos de mala evolución para derivar a otro nivel asistencial.
TIPOS DE ENURESIS
Es importante conocer los distintos tipos de enuresis4,5, ya que el enfoque diagnóstico y terapéutico será diferente en cada caso.
Enuresis primaria
El niño moja la cama desde siempre, nunca ha existido sequedad completa durante un periodo mayor o igual a seis meses. Su etiología es desconocida y aunque la herencia juega un papel importante en este tipo de enuresis, no tiene valor pronóstico.
Enuresis secundaria
La enuresis aparece después de un periodo seco de al menos seis meses. Siempre hay que investigar la causa. La más frecuente son los problemas emocionales (por acontecimientos familiares o escolares), también habría que pensar en estreñimiento, infestación por oxiuros y obstrucción importante de la vía aérea superior. Más raras son la diabetes mellitus o la diabetes insípida, que además suelen diagnosticarse por otros síntomas antes que por la enuresis.
Enuresis monosintomática
El único síntoma urinario es la enuresis. No asocia síntomas diurnos que alteren la micción o continencia y que sugieran patología neurológica o urológica de base. Puede coexistir con otras enfermedades no relacionadas con el aparato urinario.
Enuresis no monosintomática
La enuresis se acompaña de síntomas miccionales diurnos. Los síntomas relevantes para esta definición son: frecuencia miccional aumentada o disminuida (normal 2-8 micciones/día), incontinencia urinaria diurna, urgencia, retardo miccional, esfuerzo, chorro débil o intermitente, maniobras de retención urinaria, sensación de vaciado incompleto, goteo postmicional y dolor genital o del tracto urinario inferior. Estos síntomas sugieren patología neurológica-urológica, como el síndrome de la vejiga hiperactiva (que engloba los de urgencia, frecuencia-urgencia intensa o frecuencia-urgencia-incontinencia), infecciones urinarias frecuentes, vejiga hipoactiva o micción obstructiva funcional.
ENURESIS PRIMARIA MONOSINTOMÁTICA
La EPM es el tipo de enuresis más frecuente y fácil de abordar desde AP. Con mínimas acciones diagnóstico-terapéuticas se logrará un gran impacto. Nos centraremos en ella en este artículo.
Diagnóstico clínico
Anamnesis
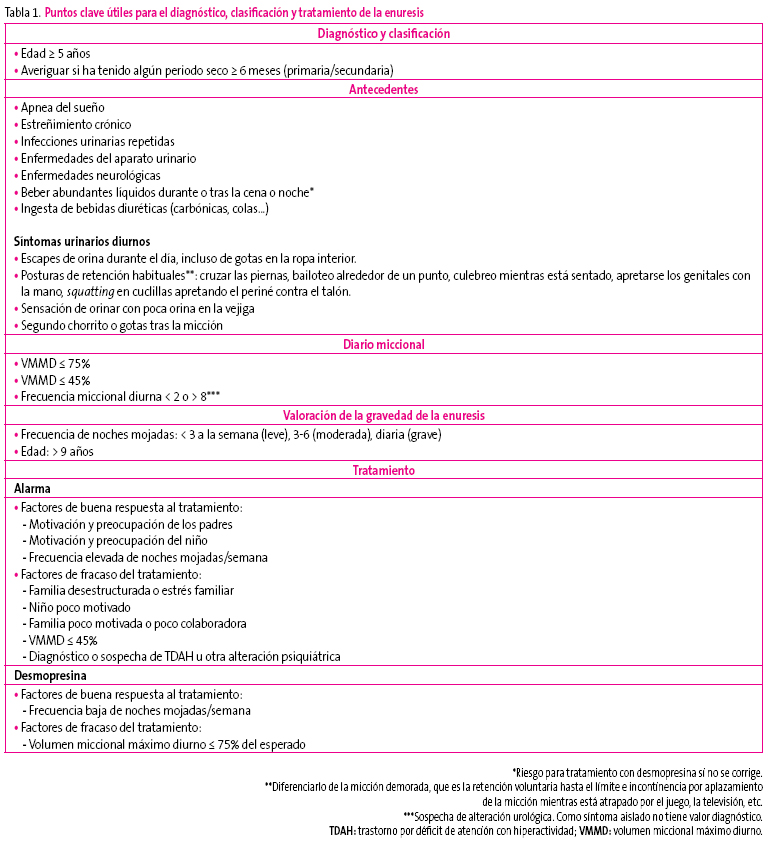
La entrevista debe ir dirigida a clasificar adecuadamente la enuresis (primaria o secundaria y monosintomática o no monosintomática), a valorar su gravedad (número de noches mojadas/semana), el impacto y la actitud familiar y del paciente sobre la enuresis, y a descartar otros problemas de incontinencia, las patologías asociadas que puedan interferir en la evolución de la enuresis (apnea del sueño y estreñimiento) y los factores que influyen en la respuesta al tratamiento. En la tabla 1 se exponen los puntos clave que pueden ser útiles para el diagnóstico y el tratamiento.
Tabla 1. Mostrar/ocultar
También se debe interrogar por los tratamientos, si los ha habido, o conductas previas ante la enuresis y su respuesta. Puede ser de interés conocer los antecedentes familiares de enuresis para entender la actitud de la familia ante este trastorno.
Exploración
La exploración del niño con EPM es normal. Sin embargo, para confirmar el tipo de enuresis y descartar problemas asociados se recomienda una mínima exploración:
- Palpación abdominal: comprobar si existe globo vesical o masas fecales por estreñimiento.
- Inspección de genitales: descartar malformaciones, estenosis meatal en niños, adherencias labiales y vulvovaginitis en niñas, dermatitis, sospecha de abuso sexual.
- Inspección de la espalda: descartar lesiones que sugieran disrrafismo: nevus pilosos, fositas sacras por encima de la línea interglútea.
- Observación de la marcha talón-puntillas adelante y atrás descalzos: explora las raíces sacras sensitivas y motoras que inervan la vejiga. Sirve para descartar patología neurológica a dicho nivel.
¿Son necesarias exploraciones complementarias?
La única prueba complementaria recomendada para el diagnóstico de la EPM es el diario miccional1. Se ha comprobado que los niños con este tipo de enuresis no tienen más infecciones de orina que la población general, por tanto, no se recomienda realizar un urocultivo de rutina salvo que existan síntomas de sospecha. La tira reactiva de orina tampoco aporta información y las pruebas de imagen son normales y no están indicadas ante la sospecha de EPM.
Diario miccional
La cumplimentación de un diario miccional durante 2-4 días (figura 1) se considera imprescindible, ya que proporciona datos objetivos sobre aspectos valorados en la anamnesis, ayuda a detectar niños con enuresis no monosintomática, proporciona información sobre el pronóstico -volumen miccional máximo diurno (VMMD), frecuencia miccional elevada o disminuida, presencia de escapes urinarios, urgencia miccional, encopresis o estreñimiento- y detecta niños que requieren más exploraciones y familias con poca adherencia a las instrucciones.
Figura 1. Mostrar/ocultar
Se le pide al niño que orine en una jarra graduada y haga de “detective de su vejiga” anotando, en algunos casos con ayuda de la familia, el volumen da cada micción dentro de la casilla horaria correspondiente desde que se levanta hasta que se acuesta. Debe marcar cuál es la primera orina de la mañana y la última de antes de acostarse. El VMMD es el valor en ml de la micción de mayor volumen de todos los días registrados, sin tener en cuenta las primeras orinas de la mañana. Para su interpretación se debe calcular el valor porcentual respecto del teórico para su edad con la fórmula de Koff: ml = [(edad en años + 2) x 30].
Registro de la defecación
En el diario miccional de la figura 1 se incluye también el registro de la defecación, pero algunos autores consideran importante el registro de la defecación y sus características durante al menos dos semanas para valorar el estreñimiento, ya que se ha observado que en la entrevista los padres subestiman este problema6.
Ante la EPM no se recomienda realizar ninguna prueba complementaria más.
¿Cuándo y cómo iniciar el tratamiento?
El tratamiento está indicado a partir de los cinco años, pero así como en la mayoría de los niños pequeños con enuresis leve (< 3 noches/semana) tienden a la resolución espontánea, es importante recordar que la enuresis moderada (3-6/semana) o grave (diaria) y la que persiste después de los nueve años difícilmente se resolverán sin tratamiento3. Independientemente de la gravedad y de la edad, el tratamiento estaría indicado siempre que tenga o pueda tener una repercusión negativa en el niño o la familia.
La primera medida es desmitificar el problema y evitar acciones punitivas. Restringir líquidos vespertinos, evitando especialmente las bebidas diuréticas y de cola, e ir al baño antes de acostarse son actitudes generales iniciales que muchas veces ya han realizado los padres y que se recomienda seguir haciendo.
Es importante valorar con la familia y el niño el objetivo terapéutico, comentar los distintos tratamientos y consensuar el más adecuado en cada caso antes de instaurarlo.
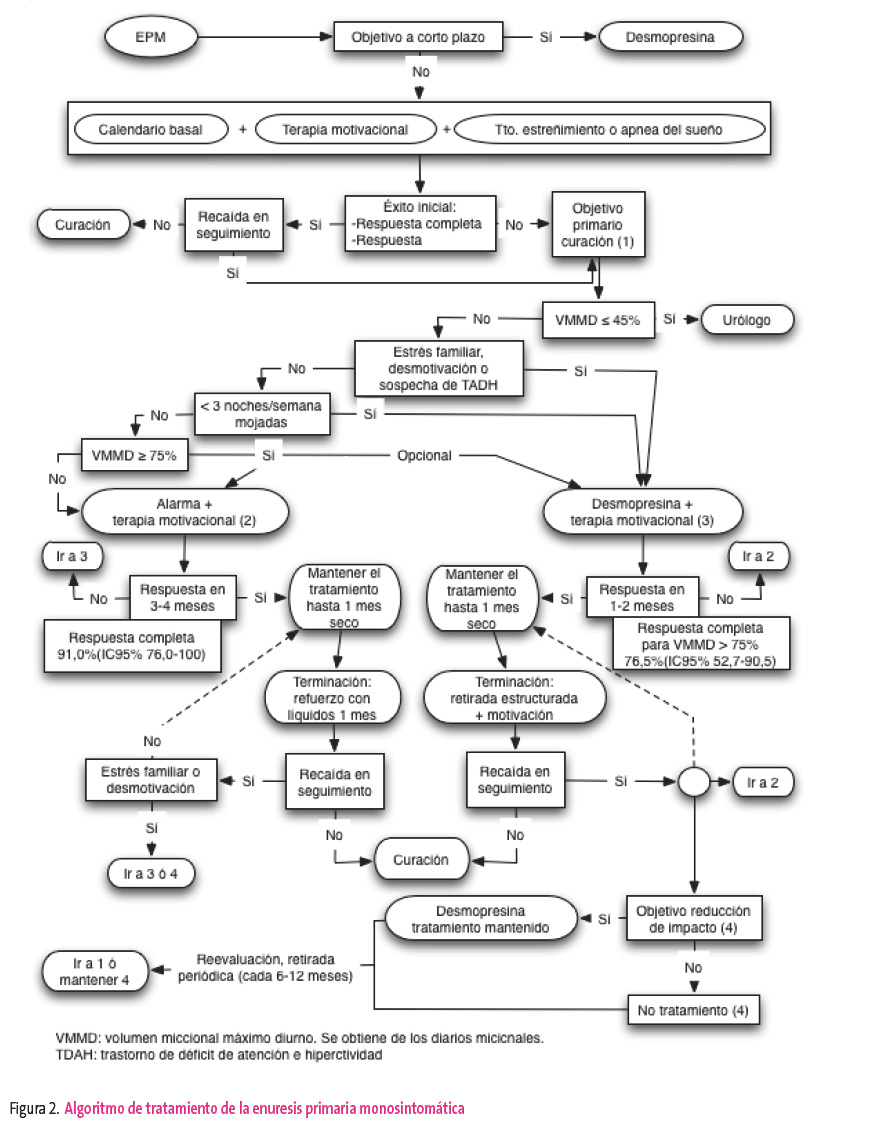
En AP, además de las medidas generales descritas, se utiliza el tratamiento conductual con alarma y el farmacológico con desmopresina (figura 2).
Figura 2. Mostrar/ocultar
No se recomiendan otros fármacos como primera elección. La técnica de corte del chorro no solo no se recomienda en la actualidad sino que está contraindicada, ya que favorece la micción disfuncional. Si existen, se debe tratar el estreñimiento y la apnea del sueño. La terapia motivacional con calendarios de noches secas/mojadas (tratamiento conductual simple) ayuda a objetivar la situación basal de noches mojadas y se utiliza antes de otros tratamientos y junto con ellos.
En la práctica, lo habitual es que tras el diagnóstico clínico, en esa misma consulta, recomendemos cumplimentar durante 15 días el calendario que nos facilite la información de noches secas/mojadas de la forma más sencilla o estimulante para el niño: dibujos, pegatinas, etc. A la vez, le explicamos a la familia y al paciente, con lenguaje comprensible, cómo cumplimentar el diario miccional y qué información nos va a aportar. Para no interferir con la actividad escolar, generalmente se recomienda un registro de 3-4 días que no tienen por qué ser consecutivos (habitualmente en dos fines de semana o días festivos). De este modo, en la siguiente visita, a los 15-21 días, con la información aportada, iniciaremos el tratamiento.
Usualmente, el objetivo buscado es la curación, que significa sequedad completa definitiva tras finalizar el tratamiento. En ocasiones, nos consultan buscando la sequedad inmediata, a corto plazo, para situaciones esporádicas o campamentos; en ese caso, debemos aprovechar la oportunidad para plantear el objetivo de curación a posteriori.
Aunque debemos estimular siempre al paciente y su familia hacia el objetivo de curación en un plazo más o menos corto, también deben conocer que a veces no es posible y en este caso podría ser adecuado el control de la enuresis con un tratamiento continuado a largo plazo.
A la hora de valorar los resultados del tratamiento, hablaremos de respuesta o fracaso para referirnos a la situación de la enuresis mientras el paciente recibe tratamiento y de curación o recaída en referencia al resultado final, tras un periodo que oscila entre seis meses y dos años tras finalizarlo.
Tratamiento con alarma
¿Cuándo y cómo utilizar la alarma?
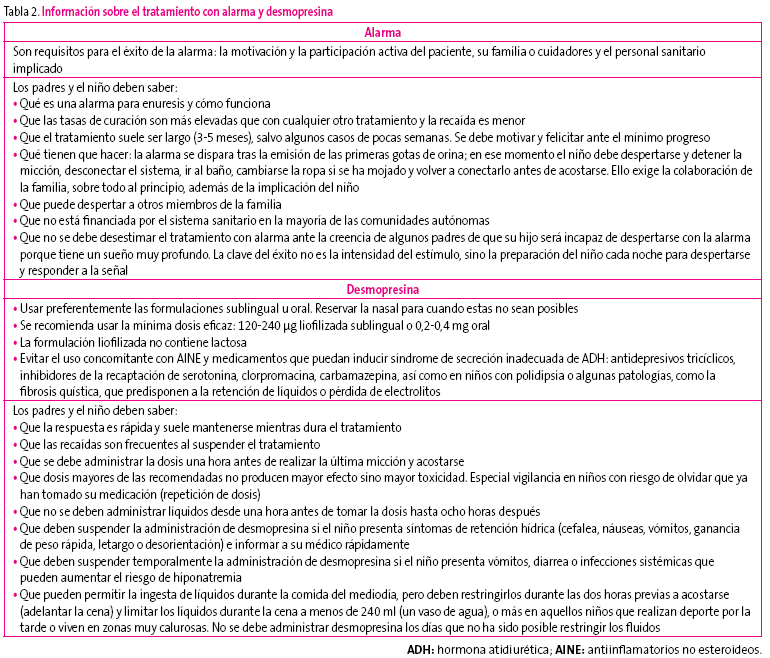
Salvo excepciones, cuando buscamos curación, el tratamiento más eficaz y de elección es la alarma7. Sin embargo, la respuesta suele ser lenta y el cumplimiento exige esfuerzo e implicación del niño y la familia (tabla 2). Su eficacia es mayor cuando el número de noches mojadas es elevado, pero la clave del éxito depende fundamentalmente de la motivación e implicación tanto de los padres como del niño a lo largo del tratamiento y del estímulo que nosotros seamos capaces de ejercer sobre ellos con un seguimiento estrecho (aconsejable cada 2-3 semanas).
Tabla 2. Mostrar/ocultar
No se recomienda la alarma en casos de falta de motivación o colaboración de los padres o el niño, en situaciones estresantes del niño o la familia, ni ante el trastorno por déficit de atención-hiperactividad u otros problemas psiquiátricos, por ser factores de mal pronóstico para el éxito del tratamiento1. Tampoco está indicada cuando se busca una respuesta terapéutica rápida.
Si se utiliza la alarma, el riesgo relativo (RR) de conseguir 14 noches secas consecutivas es 13,3 veces mayor que sin ella (RR: 13,3; intervalo de confianza del 95% [IC 95%]: 5,6 a 31,5) y el de curación (no recaída), 5,5 veces mayor (RR: 5,56 IC 95%: 1,54 a 20,0), número necesario a tratar (NNT): 3, es decir que de cada tres niños a los que se le indique el tratamiento, uno curará1,7.
¿Cómo mejorar los resultados de la alarma?
Se ha descrito que al finalizar el tratamiento de alarma con la técnica de refuerzo, las cifras de curación mejoran considerablemente. Consiste en prolongar el tratamiento, tras haber logrado un mes de sequedad total, administrando 1-2 vasos de agua antes de acostarse hasta conseguir de nuevo no mojar durante un mes7.
Tipos de alarma
Las alarmas de enuresis son mecanismos eléctricos que constan de un sensor de humedad que activa un emisor acústico, vibratorio o luminoso. No existe suficiente evidencia para decidir qué tipo de alarma es mejor, aunque no parece que existan diferencias entre ellas.
Existen alarmas de cama, cuyo sensor es como una esterilla que, colocada encima del colchón donde duerme el niño, hace disparar la alarma situada cerca de la cama. Tienen el inconveniente de ser poco transportables y de que detectan la humedad cuando el niño ha mojado completamente el pijama y la sábana.
Las alarmas portátiles, con cable o inalámbricas, son las más utilizadas en la actualidad, ya que son de pequeño tamaño, resultan más cómodas de utilizar y su sensor, colocado en la ropa interior o en el pijama del niño, capta precozmente la humedad de las primeras gotas de orina.
Tratamiento farmacológico: desmopresina
¿Cuándo y cómo administrar desmopresina?
Cuando no se puede utilizar la alarma, o si el objetivo es sequedad a corto plazo, la desmopresina es el tratamiento de elección (figura 2). Es rápida y efectiva en reducir el número de noches mojadas mientras se toma, pero al suspenderla de forma brusca la recaída es habitual8. En los niños que responden, la disminución del número de noches mojadas se observa ya en la primera semana y el efecto máximo a las cuatro.
En ensayos clínicos, el RR de no conseguir 14 noches secas consecutivas a la cuarta semana de tratamiento fue un 9% menor que con placebo (RR: 0,91; IC 95%: 0,85 a 0,98) y el NNT de 129,10. No obstante, en la práctica, la efectividad que observamos cuando se administra durante corto tiempo, como en el caso de campamentos o pernoctaciones esporádicas fuera de casa, parece mayor. Probablemente la exigencia de un menor número de días de sequedad y la mayor motivación y preocupación del niño por el control de la enuresis favorezcan esta situación.
Al contrario que en la alarma, la frecuencia baja de noches mojadas por semana predice una buena respuesta a desmopresina. Un VMMD ≤ 75% del esperado es un factor desfavorable para este fármaco1.
La asociación de desmopresina a la alarma no ha mostrado beneficios a largo plazo y no se recomienda de forma rutinaria. Se puede usar junto a ella en niños que mojen más de una vez cada noche para reducir el número de micciones nocturnas y hacer más tolerable el tratamiento con alarma1.
¿Cómo mejorar los resultados con desmopresina?
La retirada estructurada de desmopresina consigue reducir las recaídas observadas con la interrupción brusca del tratamiento o al disminuir la dosis diaria de forma progresiva. Se recomienda aplicar esta pauta tras conseguir un mes de sequedad completa sin reducir la dosis del fármaco. Consiste en disminuir progresivamente no la dosis, sino los días/semana de tratamiento. Con este esquema, los días que recibe desmopresina se administra la dosis completa de fármaco que ha conseguido la respuesta terapéutica. Los días que no recibe el fármaco, se estimula al niño para atribuir el éxito del control a él mismo y no a la medicación. Es una terapia conductual que añade un efecto curativo a la finalización del tratamiento con desmopresina.
Nosotros utilizamos el esquema de retirada estructurada descrito con éxito por Butler11. Consta de diez semanas: en las dos primeras, recibe tratamiento solo cuatro días a la semana, que no tienen por qué ser consecutivos; en las siguientes dos, tres días a la semana; de la quinta a la séptima, dos días a la semana; la octava solo un día, y las dos últimas no recibe tratamiento. Recientemente también se ha descrito mejor respuesta, al comparar los resultados con la supresión brusca del tratamiento, con otro esquema de retirada de menos semanas, con dosis completa los días que se administra el fármaco12.
Formas de presentación y dosis
La desmopresina se presenta en formulaciones para administración intranasal, oral y sublingual. Debido al mayor riesgo de hiponatremia descrito al utilizar la vía intranasal, se recomienda utilizar las vías oral o sublingual. La dosis recomendada es 1-2 comprimidos orales de 0,2 mg o 1-2 liofilizados sublinguales de 120 µg, que son bioequivalentes13. Su efecto máximo se alcanza una hora después de la administración y se mantiene durante las horas de sueño14. Se recomienda administrar el tratamiento una hora antes de acostarse e ir al baño, y restringir la ingesta de líquidos.
La vía sublingual aventaja a la oral en que, por su mayor biodisponibilidad, requiere menos dosis, su absorción es más regular y se interfiere menos con los alimentos14. No precisa agua para su toma y al no exigir que el niño sepa tragar, es preferida por los más pequeños13. En caso de prescribir esta forma de presentación, se debe insistir en que no se debe intentar tragar el liofilizado sino que hay que colocarlo debajo de la lengua. Se puede iniciar el tratamiento con 120 µg y duplicar la dosis posteriormente si no se obtiene la respuesta deseada.
Precauciones con desmopresina
Si se tienen en cuenta unas precauciones básicas (tabla 2), es un fármaco seguro a corto y largo plazo. El efecto adverso más temido, que puede y debe evitarse, es la intoxicación acuosa. Se debe recomendar al paciente que no beba desde una hora antes de la administración hasta la mañana siguiente (al menos ocho horas).
Prevención
No existen datos conocidos sobre la prevención de la enuresis. Algunos estudios epidemiológicos han demostrado que el inicio de la enseñanza del control precoz de esfínteres (antes de los 18 meses) favorece la continencia diurna antes que si este aprendizaje se realiza más tarde. Se desconoce la influencia que esta medida pueda ejercer en el control de la enuresis.
Criterios de derivación
La derivación a otro especialista se debe realizar cuando desde el inicio sospechemos una enuresis no monosintomática o ante el fracaso terapéutico de otro tipo de enuresis. Además de la EPM, la mayoría de los casos de enuresis secundaria también son abordables desde AP, pero es posible que precisemos la ayuda de otros especialistas para la solución o control de las causas más complejas.

BIBLIOGRAFÍA
- Úbeda Sansano MI, Martínez García R, Díez Domingo J. Enuresis nocturna primaria monosintomática en Atención Primaria. Guía de práctica clínica basada en la evidencia. Rev Pediatr Aten Primaria. 2005;7(Suppl 3):s7-152.
- Ramírez-Backhaus M, Martínez Agulló E, Arlándis Guzmán S, Gómez Pérez L, Delgado Oliva F, Martínez Garcia R et al. Prevalencia de la enuresis nocturna en la Comunidad Valenciana. Sección infantil del estudio nacional de incontinencia. Estudio EPICC. Actas Urol Esp. 2009;33:1011-8.
- Yeung CK, Sreedhar B, Sihoe JD, Sit FK, Lau J. Differences in characteristics of nocturnal enuresis between children and adolescents: a critical appraisal from a large epidemiological study. BJU Int. 2006;97:1069-73.
- Neveus T, von Gontard A, Hoebeke P, Hjalmas K, Bauer S, Bower W et al. The standardization of terminology of lower urinary tract function in children and adolescents: report from the Standardization Committee of the International Children’s Continence Society. J Urol. 2006;176:314-24.
- Martínez García R, Mínguez Pérez M; Grupo Español de Urodi-námica, SINUG. Propuestas de adaptación terminológica al español de la estandarización de la terminología del tracto urinario inferior en niños y adolescentes de la ICCS. Actas Urol Esp. 2008;32:371-89.
- McGrath KH, Caldwell PH, Jones MP. The frequency of constipation in children with nocturnal enuresis: a comparison with parental repor-ting. J Paediatr Child Health. 2008;44:19-27.
- Glazener CMA, Evans JHC, Peto RE. Intervenciones con alarmas para la enuresis nocturna en niños (Revisión Cochrane traducida). En: Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update Software Ltd. Disponible en:http://www.update-software.com (traducida de The Cochrane Library 2008, Issue 3. Chichester, UK: John Wiley & Sons, Ltd.).
- Glazener CMA, Evans JHC. Desmopresina para la enuresis nocturna en niños (Revisión Cochrane traducida). En: Biblioteca Cochrane Plus, 2008, Número 4. Oxford: Update Software Ltd. Disponible en: http://www.update-software.com (traducida de The Cochrane Library, 2008, Issue 3. Chichester, UK: John Wiley & Sons, Ltd.).
- Skoog SJ, Stokes A, Turner KL. Oral desmopressin: a randomized double-blind placebo controlled study of effectiveness in children with primary nocturnal enuresis. J Urol. 1997;158(3 Pt 2):1035-40.
- Schulman SL, Stokes A, Salzman PM. The efficacy and safety of oral desmopressin in children with primary nocturnal enuresis. J Urol. 2001;166:2427-31.
- Butler RJ, Holland P, Robinson J. Examination of the structured withdrawal program to prevent relapse of nocturnal enuresis. J Urol. 2001;166:2463-6.
- Marschall-Kehrel D, Harms TW. Structured desmopressin withdrawal improves response and treatment outcome for monosymptomatic enuretic children. J Urol. 2009;182:2022-6.
- Lottmann H, Froeling F, Alloussi S, El-Radhi AS, Rittig S, Riis A et al. A randomised comparison of oral desmopressin lyophilisate (MELT) and tablet formulations in children and adolescents with primary nocturnal enuresis. Int J Clin Pract. 2007;61:1454-60.
- Østerberg O, Savic RM, Karlsson MO, Simonsson US, Norgaard JP, Walle JV et al. Pharmacokinetics of desmopressin administrated as an oral lyophilisate dosage form in children with primary nocturnal enuresis and healthy adults. J Clin Pharmacol. 2006;46:1204-11.
BIBLIOGRAFÍA RECOMENDADA
-
Úbeda Sansano MI, Martínez García R, Díez Domingo J. Enuresis nocturna primaria monosintomática en Atención Primaria. Guía de práctica clínica basada en la evidencia. Rev Pediatr Aten Primaria. 2005;7(Suppl 3):s7-152.
Guía de práctica clínica sobre enuresis elaborada por los mismos autores, en la que se describen con detalle los aspectos comentados en este artículo.
-
National Clinical Guideline Centre. Nocturnal enuresis: The management of bedwetting in children and young people. London: National Clinical Guideline Centre; 2010. Disponible en: http://guidance.nice.org.uk/CG111
Guía NICE sobre el manejo de la enuresis actualizada en octubre de 2010.
CAJÓN DE RECURSOS
Información sobre distintas alarmas, de venta en España, disponible en: http://www.infodoctor.org/gipi/pdf/ALARMAS_enuresis_CGR.pdf