Oftalmología para el pediatra de Atención Primaria
2 Médico de familia. C.S. Jaime Vera, Coslada. Coslada. Madrid (España).
RESUMEN
El conocimiento por los pediatras de los temas principales de Oftalmología conseguirá mejorar el desarrollo visual en la infancia y optimizar las derivaciones al oftalmólogo. Conocer los métodos de exploración y las particularidades según edades permitirá un eficaz screening de ambliopía y de estrabismo. El ojo rojo, así como la epífora, son motivos frecuentes de consulta que en ocasiones podrán ser manejados desde Atención Primaria. La leucocoria es un signo exploratorio que nunca debe pasar desapercibido por su grave impacto sobre la visión o la vida del paciente. Los traumatismos oculares deben ser manejados con precaución, de modo que ante la sospecha de lesión grave derivemos inmediatamente al oftalmólogo. En los demás casos, un algoritmo sencillo de exploración y la vigilancia de signos de alarma definidos nos permitirán manejar adecuadamente la mayoría de los casos.
INTRODUCCIÓN
Los problemas oftalmológicos de la infancia son un motivo de consulta frecuente en Atención Primaria. Al ser la Oftalmología una especialidad con un manejo, técnicas y patologías muy particulares y bastante separadas de los conocimientos del médico no especialista en Oftalmología, los problemas oculares pasan con frecuencia desapercibidos. Los esfuerzos encaminados a lograr una detección precoz de los problemas oftalmológicos de la infancia permitirán mejorar significativamente la capacidad visual, el desarrollo visual e incluso en muchas ocasiones el rendimiento escolar y el desempeño social de los niños.
EXPLORACIÓN OFTALMOLÓGICA PEDIÁTRICA
Cuando exploramos la capacidad visual de los niños en la consulta de Pediatría, debemos centrarnos principalmente en tres aspectos: la agudeza visual, la estereopsis y la existencia o no de un estrabismo. Los tres aspectos deben haber sido explorados en todos los niños a los tres o cuatro años de edad, o a lo sumo a los cinco. De este modo podremos detectar y tratar a tiempo la ambliopía, que es la principal causa de déficit visual en los niños.
Agudeza visual
Para la exploración de la agudeza visual, disponemos de varios métodos adaptados a la edad y nivel de desarrollo del niño. Debemos procurar siempre emplear el método más complejo que permita el desarrollo y conocimientos del niño, pues nos va a dar mayor efectividad diagnóstica.
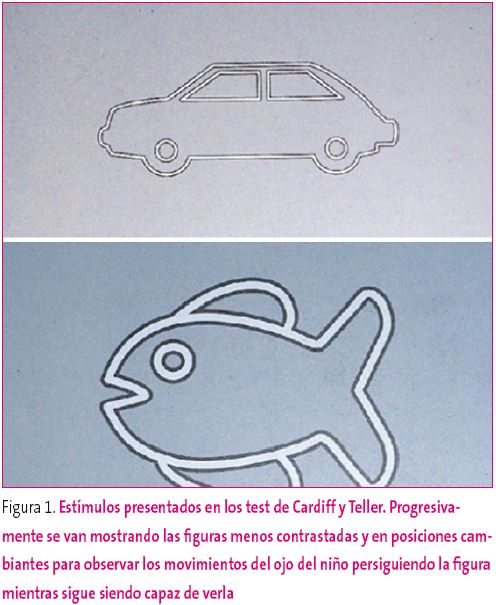
Los métodos más sencillos son los test de mirada preferencial (test de Teller y Cardiff) (Figura 1), en los que se le muestran al niño tarjetas con dibujos progresivamente menos contrastados y en posiciones cambiantes. Cuando el niño deja de mirar a la nueva figura que le hemos mostrado, entendemos que ya no está siendo capaz de verla. Esto nos da una orientación de la capacidad visual del niño, aunque en sentido estricto no nos da una información de agudeza visual. Estos test son útiles en lactantes y niños preverbales.
Figura 1. Mostrar/ocultar
A continuación, en nivel de complejidad, tenemos los optotipos de dibujos (Figura 2), como los de Pigassou o Allen, útiles para niños preescolares, hasta los dos o tres años aproximadamente. Estos optotipos sí nos dan información de agudeza visual, pero están muy vinculados a los conocimientos y cultura del niño: las imágenes de coches, teléfonos y otros objetos que cambian de aspecto en nuestra sociedad rápidamente no son reconocidos por los niños de hoy en día, pues muchos son test desarrollados hace décadas.
Figura 2. Mostrar/ocultar
Los test de la E, C o círculos abiertos, con orientaciones hacia arriba, abajo o a los lados, dan una mayor finura diagnóstica que los optotipos de dibujos. Exigen que el niño comprenda el mecanismo (“señala con tu mano arriba cuando las patas o la abertura estén hacia arriba”…) y tienen la limitación de que se puede acertar al azar en un 25% de los casos, pues en general solo incluyen cuatro posibles orientaciones. Son útiles en niños de tres o cuatro años y en aquellos más tímidos, o con menor desarrollo cognitivo y que, aun siendo mayores, no conozcan letras o números.
Los optotipos de números (con cuatro o cinco años), o mejor aún los de letras (con cinco años en adelante), son los más deseables de utilizar en cuanto el niño los conozca, pues nos dan gran seguridad en cuanto a lo que el niño está viendo y son totalmente repetibles.
La agudeza visual será explorada a la distancia para la que el optotipo esté diseñado y calibrado, en general unos tres metros para los utilizados en niños más pequeños y cinco o seis metros para los niños de tres o cuatro años en adelante. Solemos expresar el valor de la agudeza visual en tanto por 1 (0,1 = 10%, 0,5 = 50%, 1 = 100%...) si bien se puede expresar como fracciones (1/2, 2/3, 20/80…) o a través de otras notaciones (sistemas MAR, logMAR…) de interpretación más compleja.
Siempre que tomemos agudeza visual es deseable poder tomarla con cada ojo por separado. Los niños más pequeños pueden no cooperar bien, de modo que, si es así, tomaremos visión en binocular, para hacerlo con cada ojo por separado en cuanto sea posible. Al ocluir un ojo para la exploración de agudeza visual nunca debe emplearse un dedo bloqueando el párpado cerrado, pues la visión se verá mermada al desocluir ese ojo. Ha de ocluirse siempre con la palma de la mano o con un oclusor comercial (máscara de plástico perforada en un lado) o incluso con un vaso de plástico opaco colocado sobre el ojo que queremos ocluir.
La toma de agudeza visual puede resultar fatigosa para los niños más pequeños, que pueden perder atención en el test cuando ya llevan un cierto tiempo haciéndolo. Por ello, siempre que observemos que el segundo ojo que exploramos tiene peor agudeza que el primero, repetiremos la exploración en un segundo tiempo (un rato después o mejor otro día) comenzando ahora por el ojo que peor vio en la otra ocasión.
Cuando la agudeza visual no es normal para la edad, podemos intentar tomarla a través de un agujero estenopeico (agujero de pequeño diámetro practicado en cualquier oclusor, que habitualmente viene como una tapa perforada en los oclusores comerciales), el cual podemos hacer nosotros mismos practicando un pequeño agujero en una cartulina con un clip o un bolígrafo. La utilidad del agujero estenopeico radica en que puede incrementar la agudeza visual de aquellos pacientes que tienen un defecto de refracción sin ambliopía. Aquellos que no mejoren con el agujero estenopeico serán más sospechosos de presentar ambliopía. Dicho de otro modo, si se logra normalizar la agudeza visual al mirar a través de un agujero estenopeico, podemos estar tranquilos, pues se trata tan solo de un defecto de visión corregible con unas gafas, en un ojo con correcto desarrollo y no patológico.
Estereopsis
La utilidad de explorar la estereopsis, es decir, la capacidad de ver en relieve, radica en que la presencia de la misma indica una coordinación fina y precisa entre uno y otro ojo, y que esta está presente desde fases tempranas del desarrollo. Muchos estrabismos y las ametropías graves pueden condicionar una mala estereopsis. De este modo, el niño que presente buena estereopsis nos hará pensar que es poco probable que tenga un problema visual grave.
Existen dos tipos de test de esteropsis (Figura 3): los que precisan para realizarlos de unas gafas (bien polarizadas, bien con color rojo en un ojo y verde en el otro), como el TNO o el Titmus test; y los que se hacen a ojo descubierto, como el Langstereotest. Los primeros dan mayor sensibilidad diagnóstica, pero son más rechazados por los niños pequeños por tener que ponerse las gafas y son algo más complejos de utilizar. Los segundos son algo menos precisos pero son muy rápidos de utilizar y muy aceptados por todos los pacientes, pudiendo usarse incluso en niños de dos años. Son probablemente estos segundos los más aconsejables para un screening rápido y universal en una consulta de Pediatría.
Figura 3. Mostrar/ocultar
Estrabismo
El estudio del estrabismo es complejo. Desde Atención Primaria lo deseable es realizar un screening de estrabismo sin dedicar excesivo tiempo y esfuerzo a un diagnóstico fino del tipo concreto de estrabismo, que por otra parte ya se encargará el oftalmólogo de afinar y tratar. Los test que debemos conocer y manejar desde Pediatría de Atención Primaria son los siguientes:
Test de Brückner
Consiste en observar el fulgor pupilar, es decir, el reflejo rojo que la retina nos devuelve cuando miramos a los ojos del paciente a través de un oftalmoscopio directo encendido. Es recomendable tener la pupila en la mayor midriasis posible, por lo que procuraremos llevarlo a cabo en una habitación oscura. El objetivo es comparar el fulgor pupilar de uno y otro ojo, considerando patológico el test ante cualquier asimetría en él. Para una mejor comparación es deseable alejarnos un poco del paciente, de modo que el círculo de luz del oftalmoscopio englobe a la vez ambos ojos, de modo que la comparación entre uno y otro sea inmediata y simultánea sin tener que cambiar la posición repetidamente de uno a otro ojo y hacer la comparación “de memoria”.
Las situaciones que alteran este test son principalmente los grandes estrabismos, las opacidades de medios como las cataratas congénitas y en ocasiones las altas ametropías (la hipermetropía es la más frecuente en los lactantes).
Es un test indicado especialmente en lactantes, para descartar leucocoria (por catarata congénita, retinoblastoma u otras patologías) y para despistar estrabismo, ya que a esta edad difícilmente cooperarán para otros test más complejos y precisos.
Test de Hirschberg
Consiste en iluminar con una linterna normal de exploración la cara del paciente llamando su atención para que mire a la linterna (si no está mirando a la luz, este test y el cover test, que luego se comentará, no tienen validez). Observaremos si el reflejo que la linterna produce en las córneas de nuestro paciente está correctamente centrado en ambas pupilas (respuesta normal) o si hay un ojo centrado (ojo fijador) y el otro con el reflejo de la linterna descentrado en la córnea (ojo estrábico). El ojo que no tiene el reflejo centrado en la pupila puede estar desviado hacia dentro (centro de la pupila más nasal que el reflejo, ojo desviado en convergencia) o hacia fuera (centro de la pupila más temporal que el reflejo, ojo desviado en divergencia).
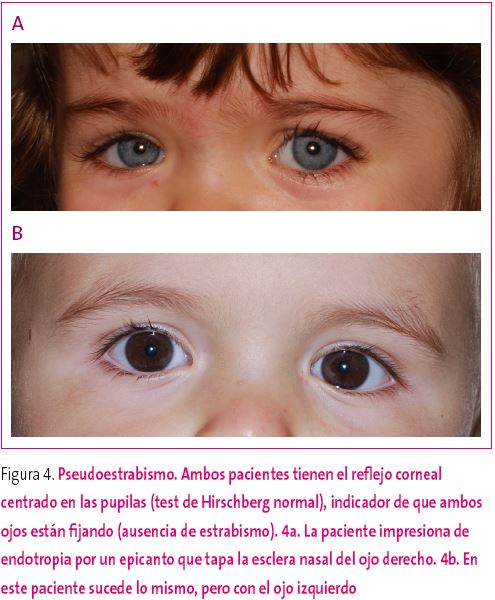
Este es un test rápido, útil para niños de un año o mayores, más sensible que el Brückner y, además de diagnosticar estrabismos, permite descartar aquellos pacientes que impresionan de estrabismo pero que en realidad tienen un pseudoestrabismo (Figura 4). Este puede aparecer por posiciones anómalas de los párpados (epicanto, que simula estrabismo convergente al tapar parte de la porción escleral que queda nasal a la córnea) o de las órbitas (hipertelorismo, que simula estrabismo divergente por incremento de la distancia entre ambos ojos). En los casos de pseudoestrabismo, aunque aparentemente el niño es estrábico, el test de Hirschberg nos mostrará que el reflejo corneal está centrado en ambas pupilas y no centrado en una y descentrado en la otra, como sucede en los estrabismos verdaderos.
Figura 4. Mostrar/ocultar
Cover test
Este es un test más complejo, de uso habitual por el oftalmólogo. A grandes rasgos, consiste en observar la respuesta de un ojo que estaba desviado en el test de Hirschberg, cuando ocluimos el ojo fijador. Lo que ocurrirá (en la mayoría de las ocasiones) cuando tapamos el ojo fijador es que el ojo que estaba desviado (reflejo corneal descentrado respecto del centro de la pupila) tomará la fijación inmediatamente para poder seguir mirando a la linterna, colocándose el reflejo corneal en el centro de su pupila.
Si el ojo estaba desviado en convergencia, al ocluir el ojo fijador, el desviado vendrá de nasal al centro, es decir, se moverá “hacia fuera”, pues estaba “hacia dentro”. La situación inversa sucederá cuando el ojo esté en divergencia (vendrá “hacia dentro” cuando ocluyamos el ojo fijador porque estaba “hacia fuera”).
Además, las variantes del cover test pueden también diagnosticar forias, es decir, tendencias a la desviación estrábica, que en situación normal están controladas por el estímulo de fusión binocular, el cual logra mantener ambos ojos paralelos e impide que el paciente vea doble o que tenga que suprimir la visión de un ojo para no ver doble.
DESARROLLO VISUAL Y AMBLIOPÍA
El principal problema que podemos encontrarnos alterando el desarrollo visual de los niños es la ambliopía1, coloquialmente llamada “ojo vago”. La ambliopía consiste en una visión deficiente debida a un desarrollo incorrecto o insuficiente de las áreas cerebrales de la visión.
Las etiologías que la motivan son fundamentalmente los estrabismos, las ametropías (astigmatismo, hipermetropía y miopía, por orden de importancia como generadoras de ambliopía), los nistagmos y cualquier causa de deprivación visual, como una ptosis congénita, una catarata congénita o un tratamiento oclusor ocular excesivo e inadecuado. La ambliopía puede presentarse en uno o en los dos ojos, y afecta a un 2-5% de la población.
La asimetría de un defecto entre uno y otro ojo es más probable que genere ambliopía: el tener por ejemplo un ojo emétrope (“graduación 0”) y otro con una hipermetropía de +7 dioptrías, que dará una imagen al cerebro muy borrosa y desenfocada; el tener un ojo normal y otro con una catarata congénita que entorpezca gravemente la llegada de luz a la retina… van a generar que el cerebro sea incapaz de fusionar y sacar provecho de la visión binocular. De ese modo, el cerebro dará prioridad al desarrollo de las áreas cerebrales correspondientes al ojo sano, que le suministra información útil y precisa, dejando las del ojo con mala visión con un menor desarrollo.
Dado que se trata de un problema de desarrollo cerebral, cuanto más precoz sea el tratamiento de la misma, mayor plasticidad neuronal tendrá el paciente y, por tanto, mayores serán las probabilidades de éxito. Ello también implica que un desencadenante de ambliopía que se presente desde el nacimiento o muy precozmente, causará un daño mayor que uno que se presente cuando el desarrollo visual esté prácticamente concluido y el niño ya tenga una visión total o casi totalmente normal y completa.
Cuando abordamos el tratamiento de la ambliopía en menores de cuatro años, el resultado es muy prometedor. Si este se inicia entre los cuatro y los seis años, en general se obtienen resultados buenos o aceptables. Si se demora hasta los siete años o más, los resultados tienden a ser bastante pobres. Por encima de los diez o 12 años, apenas tiene sentido iniciar un tratamiento para la ambliopía. Es por ello que vale la pena insistir enormemente en la detección y tratamiento precoz de la ambliopía, pues la visión que el niño no haya ganado antes de los 7-8 años de edad es muy improbable que pueda desarrollarla posteriormente.
Screening de ambliopía
Desde el propio nacimiento se puede hacer screening de ambliopía, a través de la investigación de los antecedentes familiares (cegueras inexplicadas, ambliopía, estrabismo, grandes ametropías, enfermedades oculares), del examen de leucocoria (test de Brückner) y de la exploración de la superficie ocular a simple vista para descartar alteraciones estructurales evidentes. Se debe también observar desde la edad neonatal la ausencia de un estrabismo permanente (un estrabismo ocasional es normal en el lactante de hasta cuatro a seis meses), de nistagmo, de ptosis congénita y debe verificarse la respuesta pupilar a la luz (presente desde la semana 30 de gestación).
En los niños de más de 4-6 meses, debe verificarse la ausencia de estrabismo en ningún momento (hasta entonces es normal un estrabismo ocasional), el parpadeo ante la amenaza visual y la capacidad de fijar la mirada sobre un objeto llamativo que mostremos al niño en diferentes posiciones de la mirada, tanto con un ojo como con el otro, examinándolos por separado mediante la oclusión del ojo contralateral.
A los tres o cuatro años, o como mucho a los cinco, debe realizarse en todo niño, si no se ha realizado antes, un examen de agudeza visual, un test de estereopsis y un test de screening de estrabismo. Debe recordarse que la agudeza visual se gana progresivamente con el desarrollo, de modo que a los dos años no es esperable que el niño vea más de 0,5 por cada ojo, a los cuatro años, se espera una agudeza de aproximadamente 0,7, y a los 6-8 años ya es exigible que vea 1 con cada ojo. Si no cumplen a cada edad con la norma, hay que buscar la presencia de una ambliopía y tratarla cuanto antes si en efecto la hubiera.
Además, debemos tener presente que a cualquier edad la agudeza visual ha de ser simétrica entre un ojo y otro, de modo que cualquier asimetría de agudeza visual mayor de una línea de visión (por ejemplo un ojo 0,6 y otro 0,8) debe hacernos sospechar que el ojo de peor agudeza es ambliope y ha de ser revisado en poco tiempo y derivado al oftalmólogo si no se nivela.
Cualquier edad y cualquier síntoma son adecuados para derivar al paciente al oftalmólogo, sin importar lo pequeño que sea el niño, si hay algo que no se ciña a la normalidad esperable para el momento del desarrollo.
Tratamiento de la ambliopía
El tratamiento de la ambliopía busca corregir el predominio de un ojo sobre el otro y lograr una imagen retiniana nítida, y se lleva a cabo mediante:
- Oclusiones del ojo no ambliope con parche adhesivo sobre la piel, que serán horarias o de día completo, en función de la gravedad del defecto y de si asocian o no estrabismo u otras patologías. Cuando se busca estabilizar un niño que ya ha recuperado visión de su ambliopía para evitar la recidiva, se pueden llevar a cabo penalizaciones, que son métodos que buscan desenfocar un poco el ojo dominante para que no predomine sobre el que era peor (sobrecorrección hipermetrópica, filtros de desenfoque o lacado del cristal de las gafas del ojo “bueno”).
- Corrección del defecto refractivo del niño (gafas).
- Corrección de la causa si es posible (estrabismo, ptosis, nistagmo).
AMETROPÍAS
Las ametropías son los defectos de visión corregibles mediante gafas o lentillas. Revisten importancia por la ambliopía que pueden motivar en los menores de 6-8 años y por el mal rendimiento escolar y la limitación del desempeño social que pueden causar a todas las edades.
Hipermetropía
Condiciona una peor visión en distancia cercana que lejana. Se asocia a ojos más cortos de lo normal. Es fisiológica al nacimiento y suele aumentar hasta los siete años de edad, tendiendo desde entonces con el crecimiento a su remisión paulatina (mejora con la edad). Es una importante causa de ambliopía. Cuando la hipermetropía es de un grado alto, puede motivar también un tipo de estrabismo convergente, llamado endotropia acomodativa, que no es otra cosa que una respuesta del ojo al desenfoque, consistente en acomodar (es decir, enfocar como cuando vemos de cerca) incluso cuando el ojo está viendo de lejos. Por ello, a la acomodación continua le acompaña la convergencia, como cuando cualquier ojo sano mira de cerca. De este modo, los ojos están en convergencia mirando de lejos, y más aún cuando miran de cerca (dicho coloquialmente, el ojo finge ver de cerca incluso cuando mira de lejos, y por ello convergen los ojos).
Miopía
Condiciona una peor visión en distancia lejana que cercana. Se asocia a ojos más largos, que se vuelven más largos aún con el crecimiento (empeora con la edad). No se asocia apenas a ambliopía debido, entre otras razones, a que puesto que aparece con el crecimiento, su presencia antes de los seis años en pacientes sanos es rara. Para cuando hace su aparición, el desarrollo ocular del niño ya está completo y no desarrolla ambliopía, sino que simplemente precisa de gafas para ver bien, pero su desarrollo cerebral visual está respetado y completo.
Astigmatismo
Es un defecto consistente en una anormal curvatura del ojo (como si el ojo estuviera achatado, como el globo terráqueo), que condiciona un desenfoque a toda distancia. La mala visión a toda distancia, sumada a que es un defecto de aparición precoz, condiciona una fuerte asociación a la ambliopía. No tiende, salvo en casos de astigmatismo grave vinculado a otras enfermedades del ojo, a una excesiva progresión con los años.
ESTRABISMO
El estrabismo2 comprende un grupo de patologías complejas, de manejo específico por el oftalmólogo, por lo que un estudio exhaustivo del mismo no tiene sentido en Pediatría. Sin embargo, conocer los tipos principales, estar alerta ante su aparición y ser capaz de detectarlos o descartarlos sí es de gran importancia para el pediatra, pues es un problema frecuente y muy relacionado con la ambliopía.
Conviene tener claros algunos conceptos:
- Foria: estrabismo latente, tendencia al estrabismo, habitualmente compensada.
- Tropía: estrabismo patente.
- Ortoforia: ausencia de foria.
- Ortotropia: ausencia de tropía.
Conviene tener presente que muchos estrabismos del niño son asintomáticos y no causan diplopía, a diferencia de los del adulto, que sí la causan. Esto se debe a que el niño es capaz de llevar a cabo supresión (es decir, anulación cerebral de la imagen) del ojo desviado, lo cual, si bien logra evitar la diplopía, es a su vez causante de ambliopía por la prolongada ignorancia cerebral del ojo desviado.
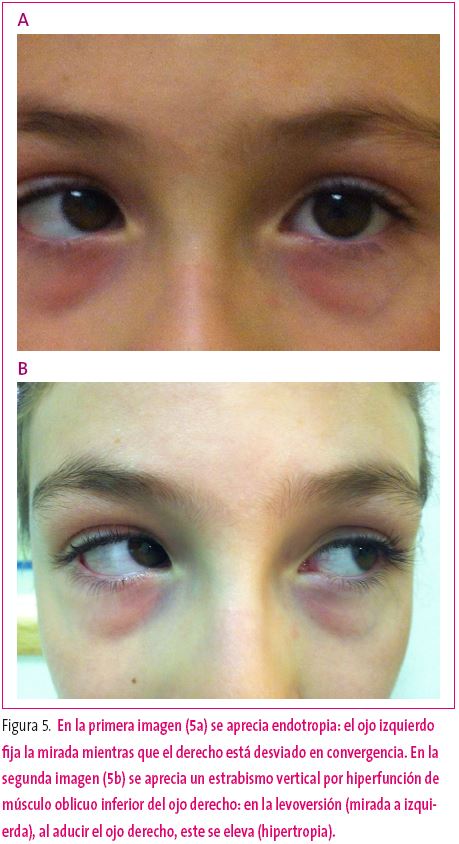
Existen fundamentalmente los siguientes tipos de estrabismo (Figura 5):
Figura 5. Mostrar/ocultar
Endotropias (o esotropias)
Son los estrabismos convergentes.
- Congénita o de inicio precoz: aparece en los primeros meses de vida, muestra un gran ángulo de desviación, tiene fijación alternante con uno u otro ojo y el tratamiento es intervencionista (bien con toxina botulínica por debajo de los tres años, bien con cirugía por encima de los dos). Presentan recidivas tardías frecuentemente y asocian grados importantes de ambliopía.
- Acomodativa: debida a un exceso de acomodación (enfoque cercano) que el ojo lleva a cabo para compensar la elevada hipermetropía presente y lograr enfocar las imágenes. El ojo se comporta siempre como si estuviera viendo de cerca, de modo que acomoda y converge como para ver un objeto próximo, aun cuando se está mirando de lejos. Su inicio es más tardío que en la congénita, es más benigno, con menor grado de desviación y su tratamiento fundamentalmente consiste en la corrección con gafas del defecto hipermetrópico.
Exotropias
Son los estrabismos divergentes.
- Exotropia intermitente: consiste en episodios de normalidad alternados con episodios de exotropia. Comienza a lo largo de la primera infancia, cursa con fotofobia y guiños, tiende al empeoramiento progresivo y no genera ambliopía (incluso frecuentemente conservan un grado variable de estereopsis, cosa muy infrecuente en las endotropias). Su tratamiento conservador es limitadamente exitoso, pudiendo requerir cirugía con cierta frecuencia.
- Insuficiencia de convergencia: más que una exotropia es una limitación para la convergencia. Puede manifestarse tardíamente, hasta en la adolescencia y cursa con dificultad en la concentración para el estudio y la lectura, fatiga visual y diplopía en visión cercana. Los ejercicios visuales de convergencia son bastante eficaces y es muy raro precisar cirugía.
Estrabismos verticales
Son estrabismos complejos, relacionados con trastornos neuromusculares, con parálisis oculomotoras perinatales, con endotropias congénitas, asocian tortícolis (posiciones anómalas de la cabeza) y suelen precisar tratamiento quirúrgico.
OJO ROJO
Ante la presencia de un ojo rojo pediátrico, debemos tener presentes algunos datos que deben alarmarnos, como son el dolor franco, la disminución de visión, la turbidez corneal y la inyección ciliar o periquerática predominante, pues todos ellos nos orientan más hacia patología corneal o uveal, en general más grave que la conjuntival.
Conjuntivitis pediátrica
Puede ser bactariana (50% de casos), vírica (20%) o alérgica (30%). La etiología puede ser fácilmente orientada en función de algunos datos: en las bacterianas, la secreción tiende a ser pastosa y verdosa, son generalmente bilaterales y se presentan frecuentemente en brotes escolares; en las víricas, la secreción es más escasa y amarillenta, más acuosa, cursa con adenopatía preauricular dolorosa, se presenta en brotes familiares y un ojo precede en la clínica frecuentemente al otro; las alérgicas cursan con gran prurito bilateral, legaña mucoide blanquecina y filante, y pueden ser estacionales, crónicas o agudas ante la exposición a un alérgeno.
El tratamiento de las conjuntivitis pediátricas de aspecto infeccioso debe comenzarse en general por el lavado con suero fisiológico de toda secreción, instaurando tratamiento antibiótico empírico en colirio (una gota cuatro veces al día durante cinco días) solo si 48 horas después de comenzar los lavados el paciente no tiene aspecto de mejoría. En las conjuntivitis víricas, el tratamiento antibiótico tan solo persigue evitar la sobreinfección.
En el tratamiento de las conjuntivitis pediátricas alérgicas debe procurarse no rebasar el escalón de las medidas generales con lavados con suero frío y los antihistamínicos tópicos en colirio instilados cada 12 horas, reservando los corticoides tópicos de la menor potencia posible y en la pauta más breve posible para los casos más graves y no respondedores a las medidas previas.
Conjuntivitis neonatal
La conjuntivitis neonatal es aquella que se produce en el primer mes de vida. Constituye una entidad específica, por los gérmenes potencialmente agresivos y provenientes del canal del parto que pueden motivarla. Cursa con clínica muy profusa, mucha secreción y, en función de los gérmenes que la causen, con rasgos propios, como los de la primoinfección herpética en el caso de conjuntivitis por virus herpes tipo 2, o gonococcemia y posible sepsis en las originadas por gonococo. Las debidas a Chlamydia son menos aparatosas que las dos previas. Otros gérmenes incluso no provenientes del canal del parto pueden infectar las conjuntivas del niño en el primer mes de vida sin revestir mayor significación.
El principal interés en conocer esta entidad consiste en tenerla presente especialmente en neonatos de embarazos poco controlados, identificar casos potencialmente graves para derivarlos para manejo específico y saber también que, afortunadamente, muchos casos no se deben a gérmenes tan patógenos, sino que han sido contagiados por azar en el primer mes de vida y que pueden ser manejados, con cautela y vigilancia cercana, con medios más convencionales desde Atención Primaria.
Uveítis
Las uveítis, inflamaciones del tracto uveal (iris, cuerpo ciliar y coroides), son en el niño bastante diferentes de las del adulto. Conviene tener presente que sus síntomas y signos fundamentales son ojo rojo de predominio ciliar o periquerático, dolor ocular, visión borrosa, fotofobia y fotofobia consensual (fotofobia también al iluminar el ojo sano), pero que estos no es raro que estén ausentes en el niño (especialmente en las formas crónicas), o que este no los sepa manifestar.
A diferencia de las uveítis del adulto, las de los niños tienen etiología definida en la mayoría de los casos (un único brote obliga a estudio etiológico), son bilaterales más frecuentemente que en el adulto, tienden más a la cronicidad y a ser asintomáticas. Debe llamarnos la atención la presencia de un ojo rojo sin ningún tipo de secreción para orientarnos hacia su diagnóstico de sospecha. El diagnóstico en firme lo confirmará el oftalmólogo por la presencia de celularidad inflamatoria en la cámara anterior o en la cavidad vítrea, y los estudios etiológicos irán orientados hacia las enfermedades reumáticas (artritis reumatoide juvenil, espondiloartropatías HLAB27+, sarcoidosis) e infecciosas (herpes virus, citomegalovirus, toxocara y toxoplasma).
El tratamiento ha de ser precoz para evitar secuelas, que son frecuentes a largo plazo por los numerosos rebrotes o por cronificación. Este consiste en el uso de ciclopléjicos, corticoides tópicos, perioculares, sistémicos e inmunosupresores como el metotrexato.
Consideraciones prácticas acerca del tratamiento del ojo rojo
Algunos consejos prácticos pueden ser de mucha utilidad para el día a día de la consulta y para explicárselo a los padres de los pacientes:
- Cuando varios tratamientos tópicos oculares coinciden, conviene dejar unos diez minutos entre la instilación de uno y otro para permitir la absorción conjuntival del primero.
- Cuando coincide el uso de colirios y pomadas, estas han de ser instiladas en último lugar, pues su presentación más pastosa y la superficie que crean impedirá la absorción de un colirio que sea instilado después.
- Debe procurar evitarse el contacto del frasco de colirio con el párpado para evitar su contaminación.
- Para instilar colirios es recomendable tirar del párpado inferior hacia abajo para dejar caer una gota en el fórnix conjuntival, mucho menos molesto que la gota cayendo sobre la córnea.
- Una única gota de colirio es cantidad suficiente y sobrante. El resto rebosará o se eliminará por vía lagrimal excretora.
- La absorción sistémica de los colirios no es despreciable y puede ser minimizada comprimiendo el saco lagrimal durante cinco minutos tras la instilación.
- Nunca debe ocluirse un ojo infectado o con sospecha de ello.
DACRIOCISTITIS CONGÉNITA
La dacriocistitis congénita3es la imperforación uni- o bilateral de la válvula que aparece al final del conducto lacrimonasal en su desembocadura en el meato nasal inferior. Ocurre en el 6% de lactantes y en el 90% de ellos mejorará de forma espontánea. Se manifiesta por epífora desde la edad neonatal y asocia conjuntivitis de repetición y legaña crónica.
Su tratamiento ha de ser conservador al menos hasta los 6-12 meses de vida mediante masajes de saco lagrimal, que debemos explicar bien a los padres, insistiendo en que den un masaje firme con un dedo en sentido ascendente y descendente, rebasando con el dedo el reborde orbitario nasal hacia el ojo (es muy frecuente observar cómo se llevan a cabo masajes del ala nasal que son obviamente ineficaces, ya que ni se acercan al saco lagrimal) y que repitan el procedimiento durante cinco minutos una o varias veces al día.
En torno a los 6-12 (o 18) meses de vida, si los masajes del saco lagrimal no están haciendo remitir la epífora, se recomienda llevar a cabo un sondaje de la vía lagrimal, que puede hacerse con o sin anestesia general y que es un procedimiento sencillo, aunque no exento de complicaciones, que resuelve la mayoría de casos que no han remitido hasta ese momento.
LEUCOCORIA
La leucocoria es la presencia de una pupila blanca como consecuencia de un proceso patológico retropupilar. Su importancia se debe a que todas las causas de leucocoria suponen una seria amenaza para el desarrollo visual del niño e incluso en algunos casos para su vida. Su presencia debe ser descartada en todo neonato mediante la exploración auxiliada por el test de Brückner, que nos permitirá observar la asimetría de fulgor pupilar de uno y otro ojo, mostrándonos uno de ellos blanquecin
Aunque hay múltiples etiologías, como la toxocariasis, la persistencia de vítreo hiperplásico primario, la enfermedad de Coats y otras, vamos a centrarnos en algunas de las más importantes y representativas:
Retinoblastoma
El retinoblastoma es un tumor maligno metastatizante y letal característico de los primeros 24 meses de vida, que puede ser uni- o multifocal y uni- o bilateral. Su tratamiento logra salvar la vida del paciente en la gran mayoría de los casos. Se presenta como una masa blanca de crecimiento en la cavidad vítrea a partir de la retina, y es su incremento de tamaño el que lo hace manifestarse como una leucocoria, si bien tiene también otras formas de debut. El tratamiento incluye la radioterapia, la quimioterapia, la enucleación y la fotocoagulación del tumor mediante láser térmico.
Catarata congénita
La mayoría de las cataratas congénitas son idiopáticas (80% de las unilaterales y 60% de las bilaterales), aunque también aparecen vinculadas a enfermedades sistémicas, metabólicas y oculares, a traumatismos, incluido el maltrato infantil, o a infecciones maternas por grupo TORCH y sífilis, o bien pueden heredarse de forma aislada sin otra enfermedad (30% de las bilaterales). Para su estudio etiológico, en caso de cataratas unilaterales (Figura 6) es suficiente habitualmente pedir serología de TORCHS, a lo cual se añadirá consulta de genética o dismorfologías y pruebas de las diferentes variedades de galactosemia (unas vinculadas a patología sistémica y otras solo ocular), en caso de ser bilaterales.
Figura 6. Mostrar/ocultar
Las cataratas congénitas afectarán en mayor o menor medida al desarrollo visual del niño, en función de su opacidad, su diámetro y su ubicación más o menos centrada. De este modo, algunas precisan ser operadas en las primeras semanas de vida, otras en los primeros años y algunas pueden ser seguidas sin tratarse durante décadas.
Retinopatía de la prematuridad
La retinopatía de la prematuridad es una neovascularización retiniana periférica. Está asociada a la supresión del estímulo vasogénico retiniano distal periférico debida a hiperoxia en ambientes de incubadora, seguida de una relativa hipoxia de esa zona de retina periférica cuando el neonato prematuro pasa a respirar aire ambiente. Esta hipoxia tisular intenta ser compensada mediante la generación de nuevos vasos, pero la arquitectura de estos neovasos es muy imperfecta, entran en la cavidad vítrea, se retraen y acaban motivando,si no se trata a tiempo, un desprendimiento de retina traccional, que es lo que se visualiza como fulgor pupilar blanquecino, es decir, leucocoria.
El diagnóstico y el tratamiento están regidos por normas de revisión y manejo del neonato prematuro según su edad gestacional y el estado de desarrollo de su vasculatura retiniana en la exploración, para evitar su progresión a fases avanzadas de enfermedad que conduzcan a la ceguera.
TRAUMATISMOS OCULARES
Ante un traumatismo ocular4, la secuencia de actuación es la que sigue:
- Valorar de forma aproximada la agudeza visual. No se trata de comprobar exactamente si ve una línea más o menos, sino de saber si hay un gran deterioro, un deterioro leve de la visión o si está prácticamente conservada. Si hay una gran pérdida de visión, pensaremos en una catarata traumática, luxación cristaliniana o un desprendimiento de retina.
- Inspeccionar globo ocular. Valoraremos la presencia de hemorragias subconjuntivales (aisladamente no tienen importancia), laceraciones de la conjuntiva (tiñen con fluoresceína y si son menores de 5-10 mm no precisan más tratamiento que una pomada antibiótica), erosiones corneales (tiñen muy bien con fluoresceína), cuerpos extraños (deben extraerse bajo anestesia tópica, con el paciente bien inmóvil, con torundas de algodón o con hemostetas y si son metálicos con una aguja fina [27-30 G] barriendo de arriba abajo con la aguja horizontal y paralela al plano de la cara del paciente), perforaciones oculares (se aprecian bien a través del signo de Seidel: se instila una gota de fluoresceína y se observa cómo esta es lavada de la superficie ocular por el humor acuoso que sale por la herida, como saldría el agua de una botella de plástico a la que hiciéramos un fino corte).
- Inspección de anejos. Las laceraciones palpebrales que no afecten al borde libre ni su proximidad y no presenten pérdida de tejido pueden ser suturadas en Atención Primaria con suturas finas (5-6-7/0) reabsorbibles y retirarlas en unos siete días. Debe asimismo palparse el reborde orbitario en busca de escalones o enfisema subcutáneo para descartar la presencia de una fractura.
- Motilidad ocular intrínseca (buscando midriasis traumática fija arrefléxica por lesión iridiana contusa) y extrínseca (se afectará en las fracturas orbitarias).
- Examen de fondo de ojo para descartar la presencia de un desprendimiento de retina, un sangrado intraocular u otra causa que nos vele la visión del fondo.
Ante una causticación, la primera medida ha de ser el lavado profuso con agua o suero durante no menos de diez minutos, si es posible instilando repetidamente colirio anestésico para facilitar la manipulación.
Cualquier alteración traumática leve de la superficie ocular (cuerpo extraño extraído, erosión corneal, causticación leve…) la trataremos con oclusión suavemente compresiva durante 24 horas, pomada antibiótica tres veces al día durante cinco días y se puede instilar una gota de ciclopentolato (una o dos veces al día) para tratar el dolor, advirtiendo de las alteraciones que este último produce (somnolencia, congestión, midriasis con fotofobia y limitación de la agudeza visual cercana).
Siempre que alberguemos la duda de si existe una alteración de mayor gravedad o una perforación ocular derivaremos al oftalmólogo de forma inmediata sin instilar ningún colirio más (puede que hayamos necesitado usar alguno para llegar a esta conclusión, pero ya no instilaremos nada más) y con una oclusión muy suave sin compresión alguna.
En general, ante un traumatismo ocular, debemos tener como signos de alarma la presencia de una agudeza visual o de campo visual marcadamente disminuidos, una limitación de la motilidad ocular extrínseca, la presencia de un globo ocular deformado, hipotono o enoftálmico (sospecha de perforación) o una pérdida de transparencia corneal.

BIBLIOGRAFÍA RECOMENDADA
- Mengual Verdú E, Hueso Abancéns JR. Actualización en oftalmología pediátrica. Badalona: Euromedice Ediciones Médicas; 2003
- Perea J. Estrabismos. Toledo: Artes Gráficas Toledo; 2006.
- Wright KW, Spiegel PH. Oftalmología pediátrica y estrabismo. Madrid: Ediciones Harcourt; 2001.
- Rhee DJ, Pyfer MF. Manual de urgencias oftalmológicas. The Wills Eye Hospital. México DF: McGraw-Hill; 2001.
LECTURA RECOMENDADA
-
Rhee DJ, Pyfer MF. Manual de urgencias oftalmológicas. The Wills Eye Hospital. México DF: McGraw-Hill; 2001.
Compendio extremadamente práctico y de consulta rápida de toda la patología oftalmológica de adultos e infantil, urgente y también no urgente (a pesar de su título).