Cuidados paliativos en Pediatría
2 Pediatra. CS de Fuensalida. Toledo (España).
3 FEA de Cuidados Intensivos Pediátricos y Cuidados Paliativos Pediátricos. Complejo Hospitalario de Toledo. Toledo (España).
PUNTOS CLAVE
- Los cuidados paliativos pediátricos (CPP) se inician cuando se diagnostica una enfermedad amenazante o limitante para la vida del paciente, y se mantienen durante toda su vida.
- La unidad de atención es el niño y su familia. El abordaje es integral e interdisciplinar, incluyendo los aspectos físicos, psíquicos, sociales y espirituales.
- La atención domiciliaria es uno de los pilares fundamentales de los CPP, mejorando la calidad de vida del niño y su familia.
- El médico responsable integra todos los aspectos del niño, ofreciendo una visión holística del mismo. Esta figura corresponderá al pediatra de Atención Primaria (PAP) en múltiples casos.
- La identificación del punto de inflexión es fundamental para intensificar el enfoque paliativo y establecer un buen plan de cuidados anticipado.
- El plan de cuidados debe incluir los problemas y necesidades físicos, psíquicos, sociales y espirituales del niño y su familia, así como las posibles complicaciones y la actuación si aparecen.
- El dolor es un síntoma muy frecuente, es imprescindible identificarlo, definir el tipo y la intensidad, y tratarlo adecuadamente tanto con medidas farmacológicas como no farmacológicas.
- La relación de confianza y la comunicación fluida y clara entre los profesionales sanitarios y el niño y su familia es la clave para la toma de decisiones.
RESUMEN
Los CPP son un derecho de la infancia, reconocido internacionalmente, pero siguen siendo un recurso escasamente cubierto en la mayoría de las sociedades. Tradicionalmente el PAP ha atendido a niños con enfermedades graves o limitantes para su vida, acompañándolos hasta el momento de su fallecimiento, sin recibir un soporte o una formación específica. Tras detectar que los recursos para estos niños eran más bien inexistentes, se están desarrollando equipos especializados y el interés por la formación en CPP para ofrecerlos de forma igualitaria y plena a toda la sociedad es evidente. El objetivo de este artículo es ofrecer una guía de actuación ante un paciente candidato a recibir CPP, saber identificarlo y realizar un abordaje multidisciplinar y holístico del niño y su familia.
EL PROBLEMA EN NUESTRO MEDIO
En los últimos años, están creciendo los recursos especializados en CPP, con la formación de nuevas unidades y la ampliación de las ya existentes. Sin embargo, aún nos encontramos lejos de cubrir las necesidades reales, sobre todo en ciertas regiones del país, donde la falta de recursos, así como la dispersión geográfica, dificultan que los CPP especializados lleguen a todos los niños que lo precisan.
En este sentido es imprescindible involucrar a los profesionales de Atención Primaria, no solamente para alcanzar las poblaciones más alejadas, sino sobre todo porque son ellos los que conviven desde su nacimiento con los niños y sus familias, conocen perfectamente su entorno y cuentan con la confianza de los padres, aportando una visión holística del niño.
No obstante, manejar pacientes con patologías muy variadas, con problemas complejos y con amplias necesidades no solo médicas, sino también sociales, espirituales, psicológicas, etc., precisa múltiples recursos que no siempre están disponibles, así como unas nociones básicas de CPP y en situaciones determinadas, un equipo de especialistas que puedan dar apoyo y orientación al PAP.
La Organización Mundial de la Salud definió en 1998 los CPP como “Cuidados activos totales del cuerpo, la mente y el espíritu del niño incluyendo también el apoyo a la familia. Comienzan cuando se diagnostica una enfermedad amenazante para la vida y continúan independientemente de si el niño recibe o no tratamiento de la propia enfermedad”1. La tasa de prevalencia estimada para niños y jóvenes que pueden requerir CPP es de 10-16 por cada 10 000 habitantes de entre 0 y 19 años, de los que aproximadamente un 30% padece cáncer y el 70% otras patologías, principalmente neurodegenerativas, metabólicas y genéticas.
A partir del siguiente caso clínico, se revisarán las bases de los CPP, los pacientes candidatos y el abordaje de sus necesidades y problemas.
ESCENARIO CLÍNICO
David tiene 12 años y está diagnosticado de una rara malformación congénita que se traduce en una parálisis cerebral infantil tipo tetraparesia espástica, con discapacidad intelectual y crisis epilépticas de difícil control.
Presenta una insuficiencia respiratoria crónica con necesidades intermitentes de oxígeno desde los 5 años, pasando a ser dependiente completamente del mismo en los últimos meses. Se alimenta a través de una gastrostomía desde hace 4 años y asocia graves problemas de estreñimiento. Además, presenta una escoliosis grave, que incrementa sus problemas respiratorios y de la que está pendiente de valoración ortopédica. A nivel neurológico, presenta crisis de diversos tipos con mal control a pesar del tratamiento con varios antiepilépticos, así como espasticidad refractaria al tratamiento farmacológico. En los últimos meses han empeorado las úlceras por presión que habitualmente le afectaban.
Acude a un colegio de educación especial por las mañanas en el que recibe tratamiento con fisioterapia, logopedia y estimulación. El resto del tiempo la cuidadora principal es su madre. El padre trabaja y tiene una hermana de 18 años.
Preguntas que nos planteamos y orientación práctica
¿Se trata de un niño susceptible de recibir cuidados paliativos?
A diferencia de los cuidados paliativos de adultos, enfocados a aquellos pacientes en que la muerte es inminente o muy próxima, los CPP incluyen un grupo muy heterogéneo de patologías cuya duración de los cuidados es variable y difícil de predecir. Los CPP están indicados desde el momento del diagnóstico de una condición que amenaza o limita la vida, continúan durante toda la vida del niño1 (a veces durante años, como en el caso presentado) con independencia de que se apliquen tratamientos específicos para la enfermedad de base, y se mantienen durante el proceso de duelo. Para facilitar su identificación y su abordaje, se han definido cuatro grupos que describen cuatro arquetipos de enfermedad (Tabla 1).
Tabla 1. Característica principal. Mostrar/ocultar
De acuerdo con la clasificación, David padece una enfermedad neurológica severa no progresiva, pero susceptible de complicaciones que deterioren su vida, por lo que se incluiría en el grupo 4, el de mayor prevalencia en CPP2.
¿Cómo evaluar al paciente y su familia y establecer un plan de cuidados?
El enfoque paliativo implica el cuidado integral e interdisciplinar del niño en sus aspectos físicos, psíquicos, emocionales, sociales y espirituales. El fin es conseguir la más alta calidad de vida, no solo para el paciente, sino para él y su familia, que constituyen la unidad de intervención en CPP, promocionando la autonomía y respetando la dignidad del enfermo3.
David se encuentra actualmente en su domicilio, conviviendo con sus padres y su hermana mayor. Los ingresos suponen para ellos un trastorno en su vida cotidiana y además, agitan a David y provocan un empeoramiento general, al impedir su fisioterapia habitual y sus cuidados rutinarios. La familia desea mantenerse en su propia casa, aunque expresan su miedo ante “lo que pueda pasar” y “estar solos”.
La atención domiciliaria supone claras ventajas para la familia y el paciente (comodidad, entorno conocido, vínculos familiares, menores gastos…), pero requiere una educación para los padres y familiares, así como un plan de cuidados que aborde de forma interdisciplinar los problemas actuales (físicos, psíquicos, espirituales y sociales), anticipe las posibles complicaciones futuras, el uso de los recursos y medidas a realizar si es preciso y, finalmente, la toma de decisiones en relación con el fallecimiento y el duelo posterior.
¿Cuándo pueden requerir recursos específicos de CPP?
La identificación de los niños que precisan CPP corresponde a los médicos responsables de cada paciente. Muchos de estos niños acuden a múltiples consultas y diversos especialistas que tratan los problemas relacionados con su especialidad; sin embargo, es el médico responsable el profesional que mejor conoce al paciente y su familia, tratándolo de forma integral y englobando todos los aspectos de su vida. El PAP con frecuencia actúa como médico responsable y aporta un enfoque paliativo en la atención a los niños con enfermedades que limitan la vida y a sus familias3. Sin embargo, en determinadas ocasiones, como pueden ser el control de síntomas difíciles o la complejidad en la toma de decisiones, el cuidado de estos pacientes requiere la atención directa y/o del asesoramiento de una unidad de CPP especializados.
Los criterios de derivación o de contacto por parte del PAP con una unidad especializada de CPP se pueden resumir en los siguientes4:
- Cambio en su situación clínica: empeoramiento progresivo del estado clínico y evidencia de irreversibilidad.
- Problemas múltiples y más difíciles de controlar desde Atención Primaria.
- Dependencia de dispositivos externos para mantener o sustituir las funciones vitales.
- Síndrome de fragilidad: estado clínico de mayor vulnerabilidad, que supone una disminución de la capacidad de afrontamiento del niño para las agresiones externos y para afrontar el día a día.
- Dificultad en la toma de decisiones o necesidad de apoyo en la elaboración de un plan terapéutico.
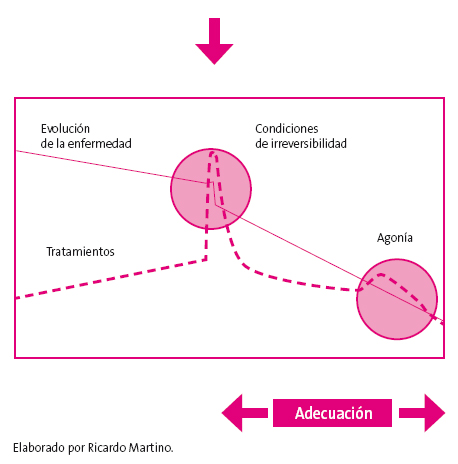
Los criterios referidos se resumen en la identificación del punto de inflexión definido por primera vez en 20075: “un periodo de tiempo en la vida del paciente en el que se identifica un cambio de tendencia en la trayectoria clínica de su enfermedad, manifestado como una aceleración en el empeoramiento clínico, disminución de los intervalos libres de síntomas, incremento de los ingresos hospitalarios, ausencia de respuesta a la escalada de tratamiento o recaída repetida de su proceso basal” (Figura 1).
Figura 1. Punto de inflexión. Mostrar/ocultar
Desde que se identifica el punto de inflexión, el abordaje paliativo adquiere mayor importancia, permitiendo al facultativo adaptar los objetivos terapéuticos al mejor interés del paciente.
PLAN DE CUIDADOS ESPECÍFICO
Los problemas clínicos deberán evaluarse de forma individualizada para cada paciente, sin embargo, gran parte de los mismos serán frecuentes o comunes a los niños de cada categoría ACT. Además, la repercusión de dichos problemas en la vida del paciente y su familia será diferente en cada situación y en cada momento de la evolución de la enfermedad y la vida del niño, por ello hablamos de necesidades de los pacientes, valorando esta visión subjetiva. Para valorar cada niño y su familia deberemos conocer sus problemas clínicos que detectemos objetivamente en la anamnesis y exploración, pero también las necesidades que ellos y sus familiares consideran importantes, e integrarlas en el plan de cuidados del niño y su familia.
Problemas y necesidades físicas
Neurológico y dolor
Si en Pediatría es fundamental escuchar a los padres o cuidadores principales, en un niño que presenta parálisis cerebral infantil aún es más importante. Ellos conocen su estado basal y son capaces de identificar cambios sutiles o pequeños detalles que el médico debe valorar e investigar. El mal control de crisis, por ejemplo, implica valorar el cumplimiento del tratamiento con los fármacos antiepilépticos, las dosis empleadas, los niveles sanguíneos de los mismos y si es preciso modificar las dosis o asociar otros medicamentos. Pero también obliga a descartar otras patologías o problemas que pueden romper el frágil equilibrio de David, como pueden ser las infecciones concomitantes, el estreñimiento, los trastornos del sueño o, muy importante, el dolor. Valorar la presencia de dolor en David es complicado; la familia puede ayudar en su identificación. Diferentes factores que influyen en la aparición del dolor en David pueden ser la espasticidad, la escoliosis, las úlceras por presión, la presencia de fracturas… Se recomienda iniciar analgesia ante la sospecha de dolor dado que la prevalencia del mismo en pacientes con parálisis cerebral es muy elevada6. El paracetamol, el ibuprofeno o el metamizol son los analgésicos indicados de inicio para el dolor leve; mientras que los opioides potentes se emplearán en una segunda fase, cuando la analgesia sea insuficiente, o pueden ser necesarios desde el inicio si el dolor es de intensidad moderada o grave. El opioide de elección es la morfina y las vías de administración preferibles son la oral o enteral. La pauta analgésica debe establecerse de forma programada en el intervalo que requiera para evitar la aparición de dolor, y añadir una pauta de rescate por si aparece dolor de forma puntual (normalmente un 10% de la dosis total diaria pautada). Además, David puede sufrir dolor neuropático, para el que utilizaremos fármacos adyuvantes como la gabapentina o antidepresivos tricíclicos7.
Musculoesquelético
El aumento del tono muscular y la espasticidad provocan alteraciones posturales y limitaciones de la movilidad que pueden llevar a escoliosis y fracturas patológicas. Estos trastornos además de producir dolor afectan al sistema digestivo y respiratorio. La valoración de David por un equipo especializado de Ortopedia y Traumatología puede mejorar su situación y valorar incluso la cirugía si se considera que puede mejorar su calidad de vida.
Medidas farmacológicas, como el baclofeno o la tizanidina, pueden reducir la espasticidad y facilitar el manejo del niño, mientras que la fisioterapia y la rehabilitación van a ser el pilar fundamental para mejorar su situación y retrasar la aparición de complicaciones8.
Respiratorio
La escoliosis progresiva produce una insuficiencia restrictiva que, junto con problemas como el reflujo gastroesofágico, la pérdida del reflejo tusígeno o las alteraciones del nivel de conciencia, suponen un riesgo importante de infecciones respiratorias, una de las principales complicaciones y causas de la muerte en niños como David.
Se deben iniciar de forma preventiva aerosoles con suero hipertónico al 3% y/o salbutamol, fisioterapia respiratoria, soporte en domicilio con aspirador de secreciones y oxígeno, y valorar la necesidad de ventilación no invasiva nocturna que pueda favorecer el desarrollo de la caja torácica, así como evitar la hipercapnia propia de su insuficiencia respiratoria crónica9. No obstante, este tipo de soporte respiratorio deberá valorarse según la adaptación del niño, así como la situación o el momento evolutivo de la enfermedad en el cual nos encontremos, valorando los beneficios que pueden aportar a David y las consecuencias del mismo.
Digestivo
Los problemas de deglución y el reflujo gastroesofágico son problemas frecuentes en los niños con daño neurológico. En múltiples casos el niño será capaz de nutrirse por vía oral hasta que aparezcan dificultades en la ingesta alimenticia, datos de desnutrición, problemas para cumplir el tratamiento farmacológico por vía oral o aspiraciones e infecciones de repetición. En la mayoría de los casos se planteará la necesidad de intervenir para evitar el reflujo y facilitar la alimentación por gastrostomía. En estos casos, será fundamental instruir a la familia en los cuidados de la gastrostomía, conocer las necesidades nutricionales y la importancia de aportar líquidos, así como controlar el peso y el estado nutricional de forma periódica en las visitas del PAP. La nutrición del niño deberá estar adaptada a su actividad diaria y su gasto energético, teniendo en cuenta que el grado de hipertonía y espasticidad, las crisis, etc., aumentan el consumo calórico.
Otro problema habitual en niños con limitaciones de movilidad es el estreñimiento y debe ser abordado desde el momento inicial para evitar su aparición y las complicaciones asociadas. Debemos asegurar un tránsito intestinal regular con medidas higiénicas y si es preciso farmacológicas. En los casos en que se inicie tratamiento farmacológico con opioides, el elevado riesgo de estreñimiento puede contrarrestarse iniciando de forma sistemática tratamiento preventivo con un derivado del polietilenglicol9.
Úlceras por presión
La inmovilización prolongada, la desnutrición y la incontinencia son factores de riesgo para la aparición de las úlceras por presión. La medida principal es la prevención. Los cuidadores y profesionales deben estar instruidos en la valoración del riesgo de presentar úlceras por presión, en la realización de cambios posturales frecuentes y, si fuera necesario, en el uso de superficies especiales de manejo de las presiones (colchones, taloneras, cojines…). A su vez, se ha de garantizar un adecuado soporte nutricional, así como unos cuidados adecuados de la piel del niño, manteniéndola limpia, seca e hidratada. Debemos estar alerta para identificar precozmente su aparición explorando las zonas de mayor riesgo: sacro, maléolos, región occipital, talones…
Si aparecen las úlceras por presión se realizará un abordaje adaptado a la categoría y a las características que presente la lesión en cada momento, incluyendo la toma de cultivos ante la sospecha de infección o inadecuada evolución10.
Anticipación y prevención
La vacunación es fundamental en cualquier niño, pero más aún en situaciones de vulnerabilidad como la de David. Además de las vacunas del calendario oficial se recomienda la vacunación antigripal anual a partir de los 6 meses y la vacunación antineumocócica secuencial, así como optimizar la inmunización de la familia y convivientes para evitar la transmisión de las enfermedades infecciosas.
La educación a los cuidadores es uno de los pilares fundamentales de los cuidados paliativos pediátricos. Los familiares de David deberán estar instruidos ante las posibles complicaciones que pueden aparecer. Saber cómo actuar ante una convulsión, el atragantamiento o un empeoramiento respiratorio agudo genera tranquilidad y mayor seguridad para convivir en el domicilio propio con su hijo. Establecer una red de asistencia para estas situaciones o un teléfono disponible para las dudas que puedan surgir proporciona seguridad a las familias y mejora la calidad de vida de los niños.
Abordaje emocional, psicológico, social y espiritual
Para abordar a David en su totalidad como persona, no podemos limitarnos a sus problemas y necesidades físicas, sino aportar una visión integral que incluya las esferas física, psicológica, espiritual y las de su entorno sociocultural, es decir, el enfoque holístico.
En este sentido, el PAP ha de estar alerta y explorar los diversos campos con el fin de identificar los problemas y las necesidades del paciente y su familia, y poder solicitar el apoyo del equipo de CPP o de los recursos de apoyo psicológico y/o social de su área de salud.
En el caso presentado, hemos de explorar qué emociones tiene David, qué le hace reír o llorar, cómo expresa sus sentimientos o cómo interacciona con su entorno. También hemos de escuchar a su madre, cuidadora principal, y analizar sus herramientas de afrontamiento ante la enfermedad de su hijo, las ayudas con las que cuenta, o la necesidad de un descanso en el cuidado (“cuidados de respiro”). Valoraremos los problemas económicos que pueden conllevar que solo un progenitor trabaje para que ella se dedique a los cuidados, la adaptación del domicilio y su entorno a las limitaciones de movilidad de David, la escolarización, etc. Por último, no podemos olvidar a su hermana, quien ha convivido con su hermano enfermo durante toda su vida y quien también ha de ser escuchada en la toma de decisiones e informada de acuerdo con su edad, como parte de la unidad familiar.
Como parte de este abordaje integral, tendremos en cuenta la importancia de la rehabilitación y la fisioterapia, así como la posibilidad de mejorar la calidad de vida de David aportando otros recursos terapéuticos, como la música, los animales, etc., que puedan mejorar su situación en cualquiera de los ámbitos de su vida.
Toma de decisiones
Parece que nos encontramos ante el punto de inflexión en la enfermedad de David: ha empeorado respiratoriamente, tenemos problemas para controlar las crisis, aparecen úlceras. Llegado este punto es muy favorable que exista una relación de confianza y seguridad entre el niño, la familia y su médico responsable, que en la mayoría de los casos será su PAP. Si es así, la familia expresará con más facilidad cómo se sienten, cómo entienden la situación y el momento en el cual se encuentra David, así como las expectativas presentes y futuras que tienen de su enfermedad. En este momento deberemos explorar si desean estar en el domicilio propio, siempre que los recursos disponibles lo permitan, asegurando un buen control de los síntomas o complicaciones que puedan surgir, qué miedos y pensamientos tienen sobre la evolución y el posible fallecimiento de su hijo y hermano, qué ayudas precisan y qué objetivos hemos de establecer en esta fase de la enfermedad para poder adecuar las medidas terapéuticas a ellos. Deberemos respetar sus tiempos y sus silencios, escuchar y hacer preguntas, e informar a David de acuerdo con su capacidad de entendimiento. Tras la valoración por el PAP, se puede valorar la necesidad de apoyo por parte de un equipo especializado de CPP, estableciendo así un plan de cuidados conjunto con visitas programadas11.
La posibilidad de ofrecer cuidados paliativos en domicilio y evitar los ingresos hospitalarios, facilita la cohesión y los vínculos familiares y permite mantener al niño y su familia en su entorno.
BIBLIOGRAFÍA
- Grupo de Trabajo de Cuidados Paliativos Pediátricos de la European Association for Paliative Care. Cuidados Paliativos para lactantes, niños y jóvenes. Los hechos. Roma: Fundación Maruzza Lefebvre d’Ovidio Onlus; 2009.
- Fraser LK, Miller M, Hain R, Norman P, Aldridge J, McKinney PA, et al. Rising national prevalence of life-limiting conditions in children in England. Pediatrics. 2012;129:e923-9.
- Asociación Europea de Cuidados Paliativos. IMPaCCT: estándares para los cuidados paliativos pediátricos en Europa. En: Asociación Europea de Cuidados Paliativos [en línea] [consultado el 12/09/2017]. Disponible en: http://www.eapcnet.eu/LinkClick.aspx?fileticket=AqhYUfOlFwc%3D
- Tema 7. Identificación de pacientes: el punto de inflexión. Máster en Cuidados Paliativos Pediátricos. Universidad Internacional de La Rioja.
- Martino R. El proceso de morir en el niño y el adolescente. Pediatr Integral. 2017;11:926-34.
- Parkinson KN, Dickinson HO, Arnaud C, Lyons A, Colver A; SPARCLE group. Pain in young people aged 13 to 17 years with cerebral palsy: cross-sectional, multicentre European study. Arch Dis Child. 2013;98:434-40.
- Directrices de las OMS sobre el tratamiento farmacológico del dolor persistente en niños con enfermedades médicas. En: Organización Mundial de la Salud [en línea] [consultado el 12/09/2017]. Disponible en: http://apps.who.int/medicinedocs/es/m/abstract/Js19116es/
- Vivancos-Matellano F, Pascual-Pascual SI, Nardi-Vilardaga J, Miquel-Rodriguez F, de Miguel-Leon I, Martinez-Garre MC, et al. Guía del tratamiento integral de la espasticidad. Rev Neurol. 2007;45:365-75.
- Goldman A, Hain R, Liben S. Oxford textbook of palliative care for children. 2.ª edición. Oxford: OUP Oxford; 2012.
- García Fernández FP, Soldevilla Agreda JJ, Torra Bou JE (eds.). Atención integral de las heridas crónicas. 2.ª edición. Logroño: GNEAUPP-FSJJ; 2016.
- Quiroga E. Cuidados paliativos: qué debe saber un pediatra de Atención Primaria. Rev Pediatr Primaria Supl. 2014;23:45-8.
Lecturas recomendadas
- Grupo de Trabajo de Cuidados Paliativos Pediátricos de la European Association for Paliative Care. Cuidados Paliativos para lactantes, niños y jóvenes. Los hechos. Roma: Fundación Maruzza Lefebvre d’Ovidio Onlus; 2009.
- Directrices de las OMS sobre el tratamiento farmacológico del dolor persistente en niños con enfermedades médicas. En: Organización Mundial de la Salud [en línea] [consultado el 12/09/2017]. Disponible en: http://apps.who.int/medicinedocs/es/m/abstract/Js19116es/
- Sociedad de Española de Cuidados Paliativos Pediátricos [en línea] [consultado el 13/09/2017]. Disponible en: http://www.pedpal.es.