La importancia de la siesta
2 MIR-Pediatría. Hospital Clínico Universitario de Salamanca. Salamanca (España).
3 MIR-Pediatría. Hospital Clínico Universitario de Salamanca. Salamanca (España).
4 MIR-Pediatría. Hospital Clínico Universitario de Salamanca. Salamanca (España).
CASO CLÍNICO
Niña de 13 años y medio que consulta porque desde hace 5-6 meses siente la necesidad de echarse la siesta.
Antecedentes familiares: madre sana. Talla de 158 cm, menarquia a los 13 años y 10 meses. Diagnosticada de migrañas. Padre con hipoacusia. Talla de 174 cm, con desarrollo puberal tardío. Hermano de 15 años, sano, actualmente en desarrollo puberal. Tía materna con retinitis pigmentaria. Dos tías paternas presentan hipoacusia. Sin otros antecedentes familiares de interés.
Antecedentes personales: embarazo controlado de curso normal. Cesárea programada a las 38 semanas de gestación. Peso neonatal: 3420 g. Talla: 50 cm. Perímetro cefálico: 36 cm. El periodo neonatal transcurrió sin incidencias. El cribado metabólico fue normal. Recibió alimentación con lactancia materna hasta los 3 meses y posteriormente con fórmula artificial. Inició la diversificación alimentaria a partir de los 6 meses, sin incidencias, con buena curva ponderoestatural durante los 10 primeros años de vida. Vacunada según el calendario autonómico. Desarrollo psicomotor normal. No presenta alergias medicamentosas conocidas. Pasó la varicela al año de edad. Padeció dermatitis atópica en la infancia. Usa lentes por miopía y astigmatismo.
Enfermedad actual
Niña de 13 años y 6 meses que consulta por la necesidad de echarse la siesta desde hace 5-6 meses, a pesar de dormir suficientes horas por la noche. Realiza deporte 5 horas a la semana, pero refiere más cansancio últimamente. Presenta hiporexia desde siempre, pero desde hace 2 años es más intensa, con ingestas escasas. No presenta alteración de la imagen corporal ni del comportamiento. No refiere otra clínica acompañante.
En la exploración física de la paciente destaca la ausencia de desarrollo puberal (Tanner 1) con peso y talla en el percentil 10. Ante la ausencia de desarrollo puberal, a pesar del antecedente familiar de pubertad tardía, se decide solicitar una analítica completa y edad ósea:
- Hemograma .Hematíes: 5,91 × 1000/μl, hemoglobina: 10,8 g/dl, hematocrito: 36,4%, volumen corpuscular medio (VCM): 61,5 fL, hemoglobina corpuscular media (HCM): 18,2 pg, banda de distribución de hematíes (RDW): 18,1%. Leucocitos: 8700 (67,2% neutrófilos, 18,8% linfocitos, 9% monocitos, 3,5% eosinófilos), 576 000 plaquetas.
- Proteína C reactiva (PCR): 22 mg/dl, velocidad de sedimentación globular (VSG): 45 mm.
- Bioquímica. Sodio: 136 mmol/l, potasio: 4,6 mmol/l, cloruro: 104 mmol/l, glucosa: 87 mg/dl, creatinina: 0,54 mg/dl, urea: 14 mg/dl, ácido úrico: 3,42 mg/dl, calcio: 8,74 mg/dl, fosfato: 4,8 mg/dl. Perfil hepático: aspartato transaminasa (AST): 15,3 U/l, alanina aminotransferasa (ALT): 9,2 U/l, gammaglutamiltranspeptidasa (GGT): 8 U/l, fosfatasa alcalina: 103 U/l, lactatodeshidrogenasa (LDH): 139 U/l. Triglicéridos: 75 mg/dl. Proteínas: albúmina 2,4 g/dl, IgA: 274 mg/dl.
- Estudio de anemias. Hierro: 12 μg/dl, ferritina: 13,5 ng/ml, vitamina B12: 234,3 pg/ml, ácido fólico: 2,4 ng/ml.
- Estudio de enfermedad celíaca: anticuerpos antitransglutaminasa IgA: 3 U.
- Estudio hormonal. Tirotropina (TSH): 2,73 mUI/l, tiroxina libre (T4L): 1,1 mUI/l, hormona folículoestimulante (FSH): 1 UI/l, hormona luteinizante (LH): 0,4 UI/l, prolactina (PRL): 6,7 ng/ml, estradiol: 29 pg/ml.
- Radiografía de la mano izquierda: edad ósea de 11-11,5 años.
Ante los hallazgos analíticos de anemia ferropénica, hipoalbuminemia y déficit de ácido fólico con reactantes de fase aguda elevados, se decide contactar telefónicamente con los padres, que niegan ninguna otra clínica asociada, por lo que se decide citar nuevamente a la paciente para rehistoriar y nueva exploración física.
En la nueva anamnesis dirigida refiere que, además de la astenia con necesidad de echarse la siesta, desde hace aproximadamente un año, nota un aumento en el número de deposiciones con una frecuencia de tres a cinco al día con alternancia de la consistencia, siendo algunas normales y otras blandas, posiblemente con mucosidad pero sin restos hemáticos. También refiere tenesmo ocasional. No se acompaña de náuseas, vómitos ni dolor abdominal. Tampoco asocia poliuria ni polidipsia. No refiere pérdida de peso. Coincidiendo con el inicio del cuadro, ha presentado aftas orales en dos ocasiones y actualmente presenta una fisura anal. No ha presentado episodios febriles ni refiere manifestaciones cutáneas, oculares o articulares.
Presenta cefalea frecuente de características tensionales, con mejoría clara en los periodos vacacionales.
Tiene un buen rendimiento escolar.
Exploración física
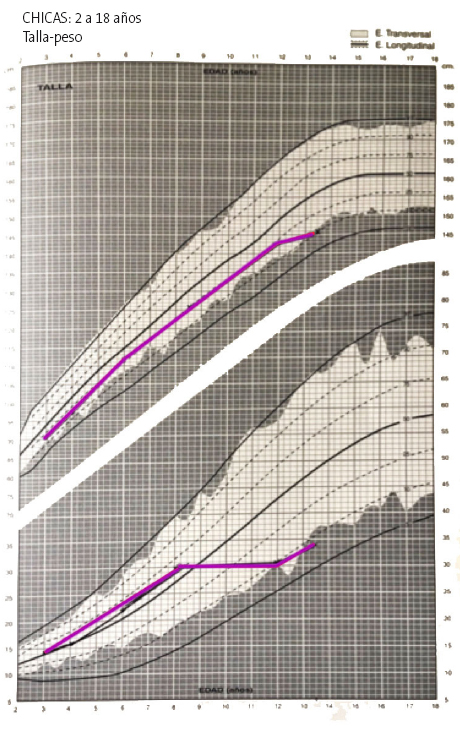
Peso: 33,7 kg (P3-10). Talla: 146 cm (P10). Índice de masa corporal (IMC): 15,81 (P10). Presión arterial (PA): 110/70. Frecuencia cardiaca (FC): 115 lpm.
Buen estado general. Fenotipo normal. Presenta normocoloración de piel y mucosas, sin alteraciones cutáneas. Disminución del panículo adiposo y masas musculares. No se ha producido el inicio puberal: no presenta telarquia, axilarquia ni pubarquia (Tanner 1). Cavidad orofaríngea normal. Tórax: auscultación cardiaca rítmica, sin soplos. Abdomen no distendido, blando y depresible. Refiere un leve dolor a la palpación en fosa iliaca derecha. No presenta masas ni megalias. Ano con repliegue cutáneo a las 10. No se observan orificios fistulosos. No hay alteraciones articulares. Presenta ligeras acropaquias.
En la exploración física destaca la ausencia de desarrollo puberal para su edad (Figura 1).
Figura 1. Curvas de peso y talla. Mostrar/ocultar
Pruebas complementarias
Ante los hallazgos clínicos y analíticos se decide completar estudio:
- Coagulación. Actividad de protrombina: 112%, tiempo parcial de tromboplastina activado: 28,1 segundos, fibrinógeno: 575 mg/dl.
- Perfil lipídico. Triglicéridos: 87 mg/dl, colesterol total: 125 mg/dl, HDL: 38 mg/dl, LDL: 70 mg/dl.
- Autonimunidad. Anticuerpos anticitoplasma neutrófilos (ANCA): negativos, Anticuerpos anti Saccharomyces cerevisiae (ASCA) IgA: 1,58, ASCA IgG: 0,9.
- Inmunoglobulinas. IgG: 1670 mg/dl, IgA: 264 mg/dl, IgM: 61 mg/dl.
- Proteinograma. Prealbúmina: 13,5 mg/dl, albúmina: 2,6 g/dl, α1-globulina: 0,6 g/dl, α2-globulina: 1,08 g/dl, β-globulina: 0,97 g/dl, γ-globulina: 1,72 g/dl.
- 25-hidroxi vitamina D3: 26 μg/l.
- Orina: sistemático normal. Creatinina: 63 mg/dl, microalbuminuria < 0,1 mg/l.
- Serologías de virus de la hepatitis B, A y C, virus del herpes simple, citomegalovirus, virus de Epstein-Barr, virus de la inmunodeficiencia humana, rubeola y virus varicela-zóster, todas ellas negativas, así como el interferón gamma.
- Coprocultivo: negativo. Estudio de parásitos en heces: negativo.
- Sangre oculta en heces: 205 ng/ml.
- Calprotectina de 220,72 mg/kg.
Diagnóstico diferencial
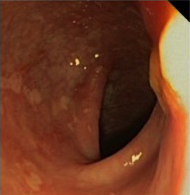
La paciente presentaba un claro estancamiento ponderoestatural asociado a un retraso en el desarrollo puberal, con antecedentes familiares, estudio hormonal y edad ósea compatibles con retraso constitucional del crecimiento. Sin embargo, los hallazgos clínicos y analíticos son sugerentes de un origen orgánico (Tabla 1). Su función renal era normal, descartando como causa primaria la patología renal. Tampoco había presentado clínica respiratoria ni infecciones de repetición, descartando inmunodeficiencias u origen respiratorio. Se descartó infección crónica mediante las serologías y el coprocultivo. Con el estudio hormonal se descartó patología endocrinológica como la diabetes mellitus o patología tiroidea. La paciente presentaba unas constantes normales, sin alteraciones del comportamiento ni otros estigmas compatibles con trastorno del comportamiento alimenticio; asimismo no había aumentado su actividad física coincidiendo con el inicio de la clínica. Ante la clínica y los resultados analíticos, la etiología primaria más probable era la enfermedad gastrointestinal, descartándose la enfermedad celíaca y las hepatopatías. La paciente presentaba una anemia ferropénica con reactantes de fase aguda elevados y alternancia de la consistencia de las heces con mucosidad, estomatitis aftosa y enfermedad perianal, por lo que, ante la sospecha de enfermedad inflamatoria intestinal (enfermedad de Crohn) se solicitaron ASCA, ANCA y calprotectina fecal, con resultados compatibles con dicha enfermedad. Fue derivada a Gastroenterología Infantil, donde se confirmó el diagnóstico mediante endoscopia digestiva alta y baja con toma de biopsias y se definió su extensión mediante resonancia magnética, estando afectado el antro gástrico, el íleon, el colon descendente y el sigma con fístula perianal (Figura 2, Tabla 1).
Tabla 1. Principales patologías crónicas responsables del retraso puberal1 . Mostrar/ocultar
Figura 2. Endoscopia. Aftas en sigma. Mostrar/ocultar
Juicio clínico
- Enfermedad inflamatoria intestinal (enfermedad de Crohn).
- Anemia ferropénica.
- Retraso del crecimiento y pubertad secundarios.
DISCUSIÓN
El retraso puberal y el estancamiento ponderoestatural pueden ser secundarios a un gran número de patologías crónicas y pueden constituir su primera manifestación1,2. Su estudio es importante debido a que su diagnóstico y tratamiento temprano pueden revertir la situación y disminuir la morbilidad asociada a estas enfermedades. Como en el caso presentado, en ocasiones es importante reinterrogar al paciente, buscando síntomas que puedan haber pasado desapercibidos y cuya presencia puede orientar el diagnóstico. En nuestra paciente, las alteraciones analíticas presentes orientaron a su origen secundario y, por tanto, la necesidad de realizar una anamnesis dirigida y completar el estudio.
Entre las patologías que se pueden manifestar con retraso puberal o del crecimiento se encuentra la enfermedad inflamatoria intestinal. En España, la incidencia de la enfermedad inflamatoria intestinal ha aumentado en los últimos años, sobre todo a expensas de la Enfermedad de Crohn, siendo en la infancia más frecuente que la colitis ulcerosa, con un pico entre los 12 y 14 años3,4. El inicio de la enfermedad de Crohn suele ser más insidioso que el de la colitis ulcerosa con afectación sistémica5,6; la repercusión en el crecimiento y el desarrollo puberal es una de sus características diferenciales más importantes. Otras manifestaciones con las que puede debutar son el dolor abdominal recurrente, diarrea, masa palpable en fosa iliaca derecha, enfermedad perianal y estomatitis aftosa. Su diagnóstico requiere un alto índice de sospecha por parte del pediatra de Atención Primaria, que debe remitir al paciente a la consulta especializada de Gastroenterología Infantil. El diagnóstico precoz, basado en los criterios de Oporto7, es importante para iniciar tempranamente su tratamiento (nutrición enteral elemental, inmunomoduladores y terapia biológica) para así, intentar minimizar las manifestaciones intestinales y extraintestinales que puede causar esta enfermedad5.
BIBLIOGRAFÍA
- Pozo Román J, Muñoz Calvo MT. Pubertad precoz y retraso puberal. Pediatr Integral. 2015;19:389-410.
- Pozo Román J. Crecimiento normal y talla baja. Pediatr Integral. 2015;19: 411.e1-e22.
- Martín de Carpi J, Rodríguez A, Ramos E, Jiménez S, Martínez Gómez MJ, Medina E, et al. Increasing incidence of pediatric inflammatory bowel disease in Spain (1996-2009): The SPIRIT registry. Inflam Bowel Dis. 2013;19:73-80.
- Pajares JM, Gisbert JP. Epidemiology of inflammatory bowel disease in Spain. A systematic review. Rev Esp Enferm Dig. 2001;93:9-20.
- Martín de Carpi J, Pujol Muncunill G, Navas López VM. Enfermedad de Crohn. Tratamiento en gastroenterología, hepatología y nutrición pediátrica. 4.ª edición. Madrid: Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátrica; 2016. p. 287-301.
- North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition; Colitis Foundation of America, Bousvaros A, Antonioli DA, Colletti RB, Dubinsky MC, et al. Differentiating ulcerative colitis from Crohn disease in children and young adults: report of a working group of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the Crohn's and Colitis Foundation of America. J Pediatr Gastroenterol Nutr. 2007;44:653-74.
- Levine A, Koletzko S, Turner D, Escher JC, Cucchiara S, de Ridder L, et al. ESPGHAN revised porto criteria for the diagnosis of inflammatory bowel disease in children and adolescents. J Pediatr Gastroenterol Nutr. 2014;58:795-806.