Botón mamario en niñas: no siempre es pubertad precoz idiopática
2 MIR-Pediatría. Complejo Asistencial Universitario de Palencia. Palencia. (España).
3 Pediatra. CS Jardinillos. Palencia. (España).
INTRODUCCIÓN
La aparición de botón mamario es un motivo de consulta frecuente en Atención Primaria, y suele causar inquietud y preocupación en los padres. En los varones es un hallazgo normal hasta en un 50% de los casos durante la pubertad, para involucionar después. En las niñas suele ser el primer signo de la puesta en marcha de la pubertad1.
En los últimos 10 años la edad de inicio de la pubertad se ha adelantado alrededor de un año2-4, por lo que nos parece interesante abordar este tema con una serie de tres casos clínicos.
CASO 1
Motivo de consulta: niña de 6 años que acude a la revisión correspondiente a su edad. La madre refiere que desde hace dos semanas notan un aumento del tamaño de ambas mamas.
Antecedentes personales: sufrió un accidente de coche a los 2 años de vida, con traumatismo craneoencefálico (TCE) grave que precisó cirugía e ingreso durante 3 meses por hemorragia intracraneal. Como secuelas, presenta hemiparesia leve izquierda y afasia motora (retraso del lenguaje). El resto de antecedentes sin interés.
Antecedentes familiares: madre de origen peruano. Menarquia a los 16 años.
Exploración física: botón mamario bilateral doloroso, en estadio M2 de Tanner. No presenta vello axilar y pubiano. Peso 21,300 kg (P 50-75). Talla 115,5 cm (P 50). Resto de la exploración normal.
Pruebas complementarias:
- Se calcula la velocidad de crecimiento: 9 cm en el último año (P >97).
- Se solicita radiografía de la mano no dominante para el cálculo de la edad ósea: concordante para P 50 de 6,5 años (+0,5 años).
- Prueba funcional (tras derivación al hospital): test de la hormona liberadora de la hormona luteinizante (LHRH) positivo.
- Resonancia magnética (RM) craneal con contraste centrada en hipófisis: signos de lesión encefálica postraumática moderada temporal derecha crónica y postraumática leve de los hemisferios cerebrales.
Se deriva a Endocrinología Pediátrica para valoración y tratamiento. Se diagnostica de pubertad precoz y se inicia tratamiento frenador con triptorelina intramuscular cada 28 días. El tratamiento se suspendió al alcanzar una edad ósea de 10,5 años y talla acorde con talla diana. La menarquía apareció dos años después.
CASO 2
Motivo de consulta: niña de 7 años y 7 meses que consulta por aparición de botón mamario.
Antecedentes personales: a los 5 años y 8 meses ingresó en la Unidad de Cuidados Intensivos Pediátricos (UCIP) por una encefalitis parietotemporal por virus del herpes simple tipo 1, que dejó una epilepsia residual y una alteración del lenguaje y la lectoescritura como secuela. Desde entonces presentó un aumento progresivo de peso (obesidad), con mamas adiposas. Además, se encuentra en tratamiento por presentar trastorno por déficit de atención e hiperactividad.
Antecedentes familiares: sin interés.
Exploración física: botones mamarios bilaterales, sensibles a la palpación (M2 de Tanner). Sin vello pubiano ni axilar. Obesidad. El resto de la exploración física es normal.
Pruebas complementarias:
- Se realiza una radiografía para valorar edad ósea: aceleración de la maduración ósea de en torno a 2 años.
- Prueba funcional (tras derivación al hospital): test LHRH positivo, con aumento de ambas gonadotropinas.
- RM: informada como “supuesto microadenoma hipofisario”.
Se derivó a consulta de Endocrinología Pediátrica para valoración y seguimiento. Se diagnostica de pubertad precoz y es tratada con triptorelina intramuscular cada 25 días.
CASO 3
Motivo de consulta: niña de 7 años que consulta por aumento del tamaño de la mama derecha.
Antecedentes personales: adopción a los 4 años de edad procedente de Etiopía.
Antecedentes familiares: desconocidos.
Exploración física: botón mamario derecho (M2-M3 de Tanner). No presenta vello axilar ni pubiano. Peso 25,600 kg (P 50-75). Talla 130,5 cm (P 90). El resto de la exploración es normal.
Pruebas complementarias:
- Se calcula la velocidad de crecimiento: 7,5 cm en el último año (P >97).
- Se solicita radiografía de la mano dominante para calcular la edad ósea: aumento de la maduración ósea de +2,3 años (correspondería a edad cronológica de 9,4 años).
- Analítica: estudio hormonal normal.
- Ecografía abdominopélvica: sin hallazgos patológicos.
Se derivó al Servicio de Endocrinología Pediátrica, donde se diagnosticó inicialmente de telarquia prematura aislada, realizándose revisiones periódicas.
Un año después (a los 8 años de edad) aparecen los siguientes hallazgos:
Exploración física: botón mamario derecho (M3 de Tanner). Sin vello axilar ni pubiano. Peso 27,700 kg (P 50-75). Talla 135,7 cm (P 90-97). Velocidad de crecimiento: 8,62 cm/año. El resto de la exploración es normal.
Pruebas complementarias:
- Edad ósea: en P 50 de 9 años y 6 meses (+1 años y 10 meses).
- Prueba funcional: test de LHRH positivo.
Se inicia entonces tratamiento con triptorelina durante 2 años. La menarquía se presentó a los 13 años.
DIAGNÓSTICO DIFERENCIAL Y JUICIO CLÍNICO
La aparición del botón mamario es un motivo de consulta frecuente en Atención Primaria.
Ante la aparición de este signo es necesario realizar una historia clínica detallada, haciendo hincapié en los antecedentes personales y familiares, que pueden dar pistas de la causa. Luego realizaremos una exploración física completa, incluyendo peso y talla, y se solicitará una radiografía de la mano no dominante para determinar la edad ósea.
En muchos casos la aparición de botón mamario constituye una variante de la normalidad o una pubertad adelantada con edad ósea acorde a la edad cronológica.
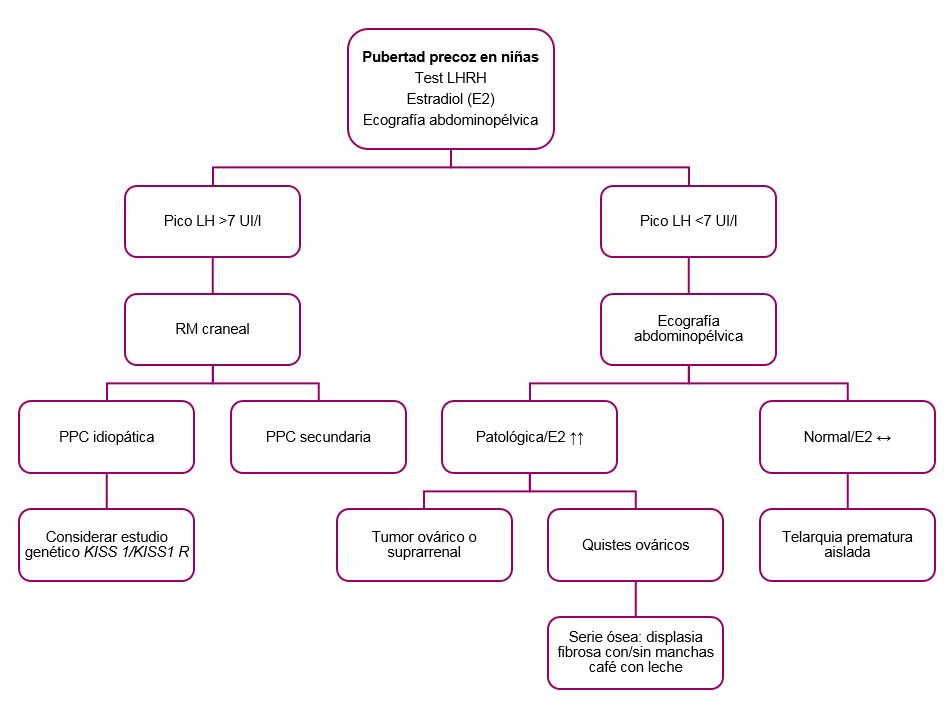
Lo importante es diagnosticar una causa tratable subyacente y para ello se realiza el test LHRH (Figura 1): si es positivo se realizará una RM craneal para diferenciar pubertad precoz central idiopática o secundaria. Si es negativo, se solicitará una ecografía abdominopélvica para detectar patología ovárica o suprarrenal, o catalogar de telarquia prematura si todo es normal
Figura 1. Algoritmo diagnóstico de pubertad precoz en niñas7.Mostrar/ocultar
En cuanto al diagnóstico de los casos anteriormente expuestos:
- Caso 1: corresponde a una pubertad precoz central secundaria a TCE grave y hemorragia intracraneal.
- Caso 2: pubertad precoz de origen central secundaria a lesión del sistema nervioso central por encefalitis y probablemente potenciada por la obesidad.
- Caso 3: es una pubertad precoz central de causa idiopática, la causa más frecuente en niñas. En este caso se ha visto por el hecho de la adopción desde un país del tercer mundo, con el cambio de las condiciones sociales y ambientales, sin olvidar los factores raciales.
DISCUSIÓN
La pubertad es la etapa en la que más cambios experimenta una persona. Desde el punto de vista somático, entre la infancia y la edad adulta el organismo adquiere capacidad reproductiva, aparecen los caracteres sexuales secundarios, se acelera la velocidad de crecimiento hasta alcanzar la talla adulta y se acelera la maduración ósea5-7.
Hablamos de pubertad precoz cuando los caracteres sexuales secundarios aparecen:
- Niñas (botón mamario) antes de los 8 años, ya que a partir de esta edad es normal que aparezca el botón mamario, produciéndose el desarrollo sexual completo dos años después de este hecho.
- Niños (incremento del tamaño testicular) antes de los 9 años. Su desarrollo comienza con un aumento del volumen testicular (>4 cc) a partir de los 9 años, terminando la etapa desarrollo sexual 5 años después.
El inicio de la pubertad depende de numerosos factores: ambientales, raciales, familiares o individuales. Se estima que el 70-80% de la influencia es genética y el 20-30% restante es ambiental.
La incidencia de la pubertad precoz se estima en 1/5000 a 1/10 000 individuos, y su presentación es diez veces más frecuente en niñas que en niños. En niñas, en el 90% de los casos no se encuentra causa que la justifique (idiopática), mientras que en niños más de un 40% de los casos es secundaria a un proceso orgánico.
Recientemente se ha demostrado que un porcentaje de los casos clasificados como idiopáticos son familiares y consecuencia de alteraciones en los genes que regulan el comienzo de la pubertad, además de una mayor incidencia entre las niñas adoptadas procedentes de países subdesarrollados
En los últimos 15 años la edad de inicio de la pubertad se ha adelantado casi un año en las niñas y la edad de la menarquia unos meses. En Europa, se ha realizado un estudio comparativo entre poblaciones similares de Dinamarca (Estudio Copenhagen), donde se vio que en el año 1999 la edad media del inicio de la pubertad era de 10,88 años y unos 10 años más tarde se estimó en 9,86 años.
Además de la clásica aceleración secular del crecimiento y la pubertad, sin duda han influido en este avance otras circunstancias:
- El aumento de las adopciones internacionales: tanto por la raza, que condiciona una edad precoz para desarrollarse, como por el ambiente favorable que se encuentran estos niños al llegar a su nuevo hogar, pasando de estar malnutridos y con carencias afectivas a ganar peso con rapidez y situarse en un entorno favorable, lo que predispone a desarrollar una pubertad precoz. Además, hay que tener en cuenta que la edad cronológica de la que informan a los padres en su adopción puede diferir en varios meses a su edad biológica.
- El sedentarismo y los malos hábitos alimenticios que desembocan en sobrepeso y obesidad con alteración hormonal secundaria que favorece la pubertad precoz.
Para concluir, queremos resaltar la importancia que tiene realizar una buena historia clínica inicial, revisando minuciosamente los antecedentes personales y familiares de nuestros pacientes. En los casos que hemos expuesto, con la sospecha clínica y los antecedentes personales, se podía intuir la causa de pubertad precoz en todas ellas.
BIBLIOGRAFÍA
- Latronico, AC, Brito VN, Carel JC. Causes, diagnosis, and treatment of central precocious puberty. Lancet Diabetes Endocrinol. 2016;4:265-74.
- Temboury Molina MC. Desarrollo puberal normal. Pubertad precoz. Rev Pediatr Aten Primaria. 2009;11;s127-s142.
- Vargas F, Fuentes MA, Lorenzo L, Marco MV, Martínez-Aedo MJ, Ruiz R. Pubertad precoz. Protoc Diagn Ter Pediatr. 2011;1:193-20.
- Marcos Salas MV, Ibáñez Toda L. Pubertad precoz y pubertad adelantada. En: AEPap (ed.). Curso de Actualización Pediatría 2015. Madrid: Lúa Ediciones 3.0; 2015. p. 95-105.
- Durand A, Tauber M, Patel B, Dutailly P. Meta-analysis of paediatric patients with central precocious puberty treated with intramuscular triptorelin 11.25 mg 3-month prolonged-release formulation. Horm Res Paediatr. 2017;87:224-32.
- Brito VN, Spinola-Castro AM, Kochi C, Kopacek C, Silva PC, Guerra-Junior G. Central precocious puberty: revisiting the diagnosis and therapeutic management. Arch Endocrinol Metab. 2016;60:163-72.
- Soriano-Guillén L y Argente J. Pubertad precoz central: aspectos epidemiológicos, etiológicos y diagnóstico-terapéuticos. Anales Pediatr (Barc). 2011;74:336.e1-336.e13.
Lecturas recomendadas
- Fernández Rodríguez B, García Pimentel B, de la Fuente García A. Aproximación a la pubertad precoz: resumen de un caso. Form Act Pediatr Aten Prim. 2010;3:10-5.
- Bello Gutiérrez P, García Rebollar C. Telarquia precoz. Form Act Pediatr Aten Prim. 2010;3:15-20.