Ventilación y oxigenación en situaciones de urgencia
PUNTOS CLAVE
-
Oxigenoterapia:
- Valores normales de oxigenación.
- Efectos de la hipoxia en los tejidos.
- Indicaciones.
- Monitorización.
- Equipo.
- Modos de administración.
-
Manejo de la vía aérea:
- Vía aérea en el niño.
- Técnicas de manejo de la vía aérea.
Palabras clave: oxigenoterapia, hipoxia, vía aérea.
INTRODUCCIÓN
El oxígeno es un gas incoloro, inodoro e insípido que existe libre en el aire a una concentración del 21%. Es un gas esencial para la vida, que se precisa en las reacciones de oxigenación que se producen en el metabolismo celular.
La oxigenoterapia es el tratamiento que consiste en administrar oxígeno en concentraciones superiores a las existentes en el aire ambiental, entre el 21 y el 100%. El objetivo es aumentar la presión arterial de oxígeno (PaO2), para prevenir o tratar los síntomas de hipoxia1,2.
Los niños con enfermedades graves (sepsis, shock), enfermedades respiratorias, neurológicas, traumatismos craneales o torácicos, con frecuencia tienen disminución de la disponibilidad de oxígeno y requieren oxigenoterapia (tabla 1).
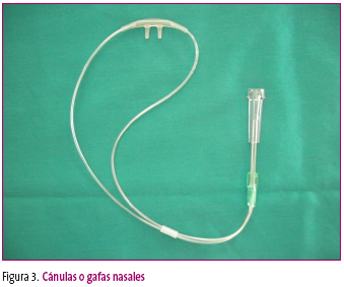
Tabla 1. Mostrar/ocultar
Tabla 2. Mostrar/ocultar
Los principios generales del tratamiento con oxígeno son los siguientes:
- La elección del sistema de administración y la dosis dependerán del estado clínico del paciente (tablas 1 y 2). Por ejemplo, el oxígeno “flotando” en la cara, puede ser adecuado en un niño en estado de alerta que presenta dificultad respiratoria moderada; en este caso se precisarían dosis bajas de oxígeno. En contraposición, un paciente obnubilado con respiraciones irregulares requerirá dosis altas de oxígeno, para lo que puede ser preciso el empleo de ventilación con bolsa y mascarilla.
- El oxígeno debe ser humedecido siempre que sea posible, para evitar que las secreciones secas obstruyan las vías respiratorias más pequeñas.
- La efectividad de la oxigenoterapia debe ser monitorizada mediante pulsioximetría.
- Los niños pequeños con dificultad respiratoria pueden agitarse cuando se les administra oxígeno, haciendo que empeoren. Para evitarlo, deben permanecer lo más cómodos posible en compañía de sus padres o de un cuidador.
- Si la oxigenación es adecuada, las cánulas nasales son preferibles a las mascarillas faciales en los pacientes con disminución del nivel de conciencia.
VALORES DE OXIGENACIÓN. CONSECUENCIAS DE LA HIPOXIA
Se consideran normales valores de saturación arterial de oxígeno (SatO2) del 95 al 100% y una PaO2 de 80 a 90 mmHg. Una oxigenación aceptable corresponde a una SatO2 del 90 al 94% y una PaO2 de 60 a 80 mmHg. Se considera hipoxemia a la disminución de PaO2 por debajo de 60 mmHg, lo que equivale a una SatO2 inferior al 90%.
La hipoxia se refiere a la disminución de la disponibilidad de oxígeno a nivel tisular y celular. Los efectos de la hipoxia sobre los tejidos dependen de muchos factores, como son la intensidad y duración de la hipoxia, la concentración de hemoglobina, el gasto cardiaco y la extracción tisular de oxígeno.
El órgano más sensible a la hipoxia es el cerebro, pero en los episodios graves de hipoxia pueden resultar dañados todos los órganos, dando lugar a un síndrome de disfunción multiorgánica.
A nivel cerebral, los síntomas varían según la intensidad de la hipoxia, y van desde la cefalea, la confusión mental, la visión borrosa, la falta de coordinación y la somnolencia, hasta el desarrollo de un cuadro de coma.
En el riñón da lugar a una disfunción renal que conlleva a la aparición de albuminuria, cilindruria, hemoglobinuria y necrosis tubular aguda, y que puede evolucionar hasta el desarrollo de oliguria y anuria.
A nivel cardiaco, puede cursar con disfunción miocárdica, arritmias y síndrome de QT largo. En el hígado, pueden ocurrir alteraciones analíticas, de su función, hasta un cuadro de insuficiencia hepática. Otros signos de afectación multiorgánica son la enterocolitis y el edema pulmonar.
INDICACIONES PARA EL USO DE OXÍGENO Y/O APERTURA DE LA VÍA AÉREA EN ATENCIÓN PRIMARIA
En diversas situaciones urgentes (tabla 1) en las que los niños mantienen la respiración y la frecuencia cardiaca, se precisa el suplemento de oxígeno al disminuir su disponibilidad a nivel tisular3. Estas situaciones pueden ser:
- Crisis de asma: episodio de asma moderada o grave, con saturación transcutánea de oxígeno (SatO2) por debajo del 92-93%.
- Bronquiolitis: episodios que cursan con una SatO2 inferior al 92%.
-
Trastornos neurológicos que se acompañan de disminución o pérdida del nivel de conciencia (coma): estos trastornos pueden ser ocasionados por traumatismos craneoencefálicos moderados o graves, intoxicaciones agudas por alcohol o por monóxido de carbono, trastornos metabólicos, shock.
Con frecuencia, estas situaciones no se acompañan de apnea y el paciente sigue respirando; en general, el manejo adecuado de la vía aérea se considera suficiente para evitar la hipoxemia. - Convulsiones: en los estados epilépticos tónico-clónicos generalizados, con frecuencia se observa hipoxemia significativa.
- Enfermedades graves: como la sepsis o el shock.
- Intoxicaciones por productos que alteran la captación de oxígeno: monóxido de carbono, intoxicaciones que causan metahemoglobinemia.
MONITORIZACIÓN Y EVALUACIÓN DE LA NECESIDAD DE OXÍGENO
Para determinar la necesidad de oxígeno, es imprescindible valorar la situación clínica del niño (nivel de alerta, respiración y circulación).
El color sonrosado de las mucosas es sugestivo de buena oxigenación. La coloración azulada de la piel y las mucosas se define como cianosis. Para que esta ocurra debe haber de 4 a 5 g de hemoglobina no saturada o hemoglobina reducida por cada 100 ml de sangre o, rara vez, la presencia de metahemoglobinemia.
En condiciones normales, la mayor parte del oxígeno se encuentra combinado con la hemoglobina (aproximadamente el 97%), en tanto que una pequeña fracción se dispone disuelta en sangre (aproximadamente un 3%). No obstante, la cianosis puede ser un mal indicador de la necesidad de oxígeno. Así, un paciente policitémico puede tener de 4 a 5 g de hemoglobina no saturada sin sufrir hipoxia tisular, y a la inversa, uno anémico no encontrarse cianótico a pesar de estar sufriendo una oxigenación insuficiente.
Además de la evaluación clínica, se dispone de la pulsioximetría. El pulsioxímetro es un dispositivo fotoeléctrico que mide de forma indirecta la saturación de oxígeno de la sangre arterial (SatO2), al emitir un haz de luz roja o infrarroja que atraviesa un lecho capilar pulsátil. Los pulsioxímetros disponen de un sensor digital en forma de pinza o mediante sondas, y de un transductor electrónico con una pantalla en la que se registra la SatO2, la frecuencia cardiaca y la curva de pulso. Los valores normales de saturación trascutánea de oxígeno se sitúan por encima del 93-95%.
Entre las ventajas de la pulsioximetría cabe citar que es una técnica sencilla, no invasiva y fiable, que reduce la necesidad de realizar extracciones sanguíneas y detecta de forma precoz la hipoxemia.
No obstante, debe tenerse en cuenta que en algunas situaciones los valores de SatO2 pueden ser falsos y estos han de valorarse en el contexto clínico. Así la SatO2 puede estar falsamente disminuida a consecuencia del movimiento del paciente, la hipotermia de las extremidades, la presencia de shock o hipovolemia, o por el empleo de esmaltes de uñas. Al contrario, la SatO2 puede estar falsamente elevada en intoxicaciones de monóxido de carbono, dado que la carboxihemoglobina (HbCO) absorbe tanta luz roja como la oxihemoglobina. Por cada 1% de HbCO circulante, el pulsioxímetro sobrestima un 1% más la SatO2.
Por otro lado, los pacientes con anemia pueden tener una SatO2 normal, pero no tienen asegurada una disponibilidad de O2 a nivel tisular. Si disminuye la hemoglobina, disminuye el trasporte de O2, aunque la hemoglobina que existe esté bien saturada.
EQUIPO DE OXIGENOTERAPIA
El equipo de administración de oxígeno debe ser ligero y fácil de manejar. Consta de:
-
Fuente de oxígeno. Puede ser:
- Central, con toma en la pared. Se utiliza en los boxes de Urgencias y en las camas del hospital. Tiene el inconveniente de que no permite la movilidad del enfermo.
- Cilindros de oxígeno presurizado. Aunque son pesados, son fáciles de trasladar. Es la fuente de oxígeno habitual en los equipos de Atención Primaria.
- Manómetro y manorreductor. El manómetro mide la presión de oxígeno y el manorreductor regula la presión a la que sale de la fuente de oxígeno.
- Medidor de flujo o caudalímetro. Controla la cantidad de litros de oxígeno por minuto (flujo) que sale de la fuente de oxígeno. El máximo será de 15 litros por minuto.
- Tubuladuras.
- Mascarillas.
- Cánulas o gafas nasales.
- Humidificador. El oxígeno se guarda comprimido, y para ello se ha de secar y enfriar. Para que no se resequen las vías aéreas (en casos de oxigenoterapia prolongada a flujos altos o concentración alta de oxígeno), se ha de humidificar. El líquido empleado para ello debe ser estéril, a fin de evitar la contaminación.
MODOS DE ADMINISTRAR EL OXÍGENO
La elección del sistema dependerá del estado clínico del paciente (nivel de conciencia, respiración espontánea o no), de la dosis deseada de oxígeno y de la tolerancia al sistema4.
Oxígeno “flotando” frente a la cara del niño
Permite proporcionar oxígeno a niños pequeños que se agitan con otros métodos, en particular a aquellos afectos de causas reversibles de dificultad respiratoria, como la laringitis y el asma. Se administra mediante un tubo de oxígeno o con máscara, que se sitúan próximos a la cara del niño. Algunos niños, los más pequeños, lo aceptan más fácilmente si en el extremo de la tubería de oxígeno se coloca una copa de papel.
Con este sistema solo se pueden administrar concentraciones bajas de oxígeno, inferiores al 30%.
Máscaras
Constituyen el sistema de suministro de oxígeno más usado por los pacientes que respiran espontáneamente.
Consideraciones generales:
- La máscara debe quedar sobre la nariz y la boca del paciente. Se fija en la cabeza con una cinta elástica.
- Se ha de disponer de diferentes tamaños, para elegir el más adecuado para un paciente determinado.
- Son preferibles las máscaras trasparentes.
- En algunos niños pueden incrementar la ansiedad.
Los tipos de máscaras que se utilizan son:
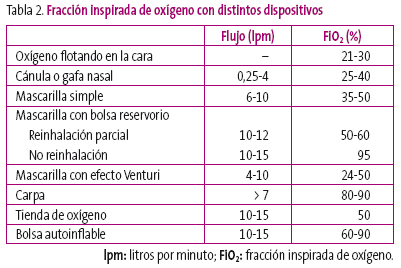
Máscaras simples
Proporcionan más concentración de oxígeno que las cánulas nasales; con un flujo de oxígeno de 6 a 10 l/min, pueden proporcionar concentraciones de oxígeno entre el 35 y el 50%. Es útil para pacientes que necesitan una cantidad moderada de oxígeno para mantener saturaciones aceptables.
El oxígeno llega a la máscara a través de un tubo conectado a su base (figura 1). El gas exhalado se escapa por los agujeros situados a cada lado de la misma. El aire ambiente entra a través de estos agujeros y se mezcla con el oxígeno, disminuyendo así el porcentaje de oxígeno que le llega al paciente. Para evitar la reinhalación de CO2 se recomienda un flujo de oxígeno superior a 5 l/min.
Figura 1. Mostrar/ocultar
Máscaras con reservorio
Máscaras de reinhalación parcial
Consisten en una máscara simple con un reservorio adjunto. Con un flujo de oxígeno de 10 a 12 l/min se pueden lograr concentraciones de oxígeno del 50 al 60%.
Con este sistema el paciente puede reinhalar parte del aire espirado. A fin de mantener un porcentaje alto de oxígeno en el depósito y minimizar la reinhalación de CO2, se debe ajustar el flujo de oxígeno para mantener el depósito sin desinflarse.
Se utilizan sobre todo en pacientes que requieren mayores concentraciones de oxígeno, por ejemplo durante el transporte. Aunque la concentración de oxígeno que se entrega es mayor que con una máscara simple, este se diluye por la entrada de aire de la habitación a través de los orificios de exhalación.
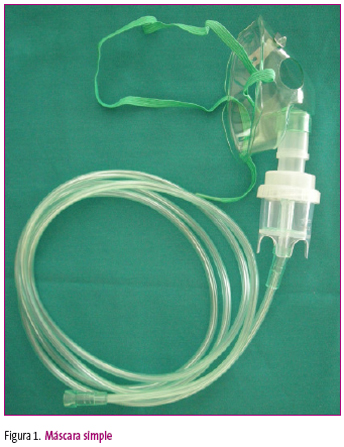
Máscaras de no reinhalación
Poseen dos válvulas; permiten que el gas inspirado provenga casi en su totalidad del reservorio y la salida del aire espirado, evitando la entrada del aire de la habitación (figura 2). Así mismo, la válvula entre el reservorio y la máscara impide que el aire espirado pase al reservorio. Con un flujo de oxígeno de 10 a 15 l/min se logran concentraciones de oxígeno inspirado de hasta el 95%. El flujo de oxígeno en la máscara se ha de ajustar para evitar que el depósito se desinfle.
Figura 2. Mostrar/ocultar
Máscaras con efecto Venturi
Disponen de un mezclador de aire y oxígeno, que proporciona una concentración de oxígeno muy estable y precisa, del 24 al 50%, que varía según el flujo que se administre. Con un flujo de 3 lpm la FiO2 administrada es del 24%, con flujos de 15 lpm la FiO2 administrada es del 50%.
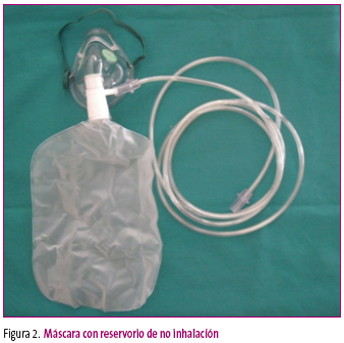
Cánula o gafa nasal
Consiste en una tubería de suministro de oxígeno con dos puntas, que se insertan en los orificios nasales (figura 3). El oxígeno fluye de la cánula a la nasofaringe y, a este nivel, se mezcla con el aire de la habitación. En consecuencia, la concentración de oxígeno que puede administrarse varía entre el 25 y el 40%, dependiendo de factores como la frecuencia respiratoria y el volumen corriente.
Figura 3. Mostrar/ocultar
Consideraciones generales:
- El flujo máximo al que debe ajustarse es de 4 l/min; flujos mayores son muy irritantes para las fosas nasales y no son tolerados por la mayoría de los niños. Flujos superiores a 2 l/min no se recomiendan en recién nacidos y lactantes, porque pueden administrar presión positiva de forma inadvertida.
- Existen diferentes tamaños, adecuados para neonatos, lactantes, niños y adultos.
- Se utilizan para administrar oxígeno a niños que requieren bajas concentraciones de oxígeno y no aceptan una máscara simple.
- Es un sistema ligero y de bajo coste.
- El niño puede alimentarse sin interrumpir el suministro de oxígeno.
- Las fosas nasales pueden secarse después de su uso prolongado.
Bolsa autoinflable y mascarilla
Las bolsas de ventilación se utilizan normalmente para proporcionar oxígeno y ventilación asistida a niños sin respiración espontánea o cuando aquella es ineficaz, ya sea mediante máscara o a través de una vía aérea artificial (por ejemplo, un tubo endotraqueal).
Las bolsas autoinflables no requieren una fuente de gas para volverse a expandir, sino que lo hacen por un mecanismo de retroceso. Durante la insuflación con una fuente de oxígeno, parte del aire de la habitación es arrastrado al sistema, diluyendo la concentración de oxígeno que se suministra. Para evitarlo, y administrar concentraciones más altas de oxígeno, la bolsa se debe conectar a un sistema de reservorio. Muchas bolsas autoinflables vienen equipadas con una válvula que limita la presión de insuflación; usualmente esta se ajusta a 30-35 cm H2O para prevenir el barotrauma.
Para su uso, se requiere adquirir las siguientes habilidades5:
- Seleccionar la mascarilla de tamaño adecuado. La correcta debe extenderse desde el puente nasal, sin tapar los ojos, hasta el surco mentoniano.
- Escoger la bolsa autoinflable apropiada. Para prematuros se emplean bolsas con un volumen de 250 ml, en lactantes de 500 ml y, por encima del año de edad, bolsas de adultos, de 1500 ml (figura 4).
- Abrir la vía aérea y lograr un sello hermético entre la máscara y la cara del niño. La técnica de la abrazadera consiste en levantar la mandíbula con tres dedos de una mano dispuestos en forma de “E”, mientras que el pulgar y el dedo índice, dispuestos en forma de “C”, mantienen la mascarilla ajustada a la cara.
Figura 4. Mostrar/ocultar
Si hay personal disponible, es deseable que en la ventilación con bolsa y mascarilla intervengan dos personas. Una utilizando ambas manos para mantener abierta la vía aérea, con un empuje de mandíbula hacia arriba, y un sellado hermético de la máscara a la cara, y otra realizando las insuflaciones con la bolsa de ventilación. Ambos reanimadores deben observar que el pecho del niño se levanta en cada insuflación.
MANEJO DE LA VÍA AÉREA
Distintas características anatómicas del niño, que difieren de las del adulto, influyen en el manejo de la vía aérea:
- Su occipucio es más prominente.
- Las fosas nasales son más pequeñas. En los lactantes, la obstrucción anatómica o de causa infecciosa de la nariz, como por ejemplo por abundantes secreciones nasales, puede producir dificultad respiratoria.
- La lengua en los menores de dos años es relativamente grande, ocupando la mayor parte de la cavidad bucal. Ello hace que la visualización de la laringe sea más dificultosa. La lengua es la causa más frecuente de obstrucción de la vía aérea en pacientes inconscientes de cualquier edad6.
- Las amígdalas y las adenoides son más grandes.
- La laringe se encuentra más anterior y cefálica. En los lactantes se encuentra a nivel de las vértebras cervicales C2-C3, y en los adultos a nivel de C4-C6.
- La epiglotis del lactante es flexible, en forma de omega y se une a la pared faríngea formando un ángulo de 90º. La visualización de la laringe requiere la elevación directa de la epiglotis con una pala recta. La epiglotis del niño mayor y del adulto es rígida y paralela a la pared traqueal. La laringe puede visualizarse colocando la pala curva de laringoscopio en la vallécula.
A partir de los ocho años de edad se puede considerar que la vía aérea del niño y del adulto son parecidas.
TÉCNICAS DE MANEJO DE LA VÍA AÉREA
Son técnicas para mantener la vía aérea abierta y permeable, y permitir la entrada de aire.
Aspiración de secreciones
En pacientes con disminución del nivel de conciencia, el reflejo para eliminar las secreciones de la vía aérea puede estar abolido, provocando su obstrucción.
Recomendaciones
No se debe realizar de rutina; únicamente está indicada si la vía aérea está obstruida por secreciones (por ejemplo sangre, alimentos, saliva).
Una técnica inapropiada puede dar lugar a sangrado, edema de mucosas, arritmias. Por ello se recomienda:
- El aspirado suave, evitando traumatismos en las mucosas.
- Utilizar una presión de succión en niños pequeños entre 80 y 120 mmHg. Nunca debe superar los 120 mmHg. En los adultos pueden ser superiores, hasta un máximo de 300 mmHg.
- El tiempo de succión no debe ser mayor de 10-12 segundos.
- Se ha de aspirar en primer lugar la boca y la faringe, y luego la nariz. Esto evita que si el niño tiene secreciones en la boca, ocurra aspiración de las mismas al realizar los movimientos respiratorios.
Equipo
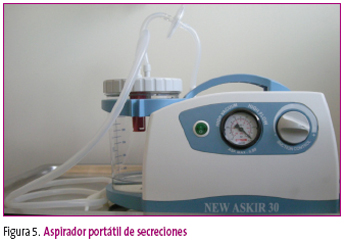
- Sistema de succión (aspirador). Puede estar como sistema de vacío en la pared (en hospitales) o ser portátiles (figura 5). Disponen de manómetro para regular la succión que se va a ejercer.
- Sondas de succión. Es aconsejable que vayan provistas de una válvula de control de succión. Su calibre dependerá de la edad del niño: 6-8 French (Fr) desde recién nacido hasta los seis meses, 8-10 Fr desde los seis meses a los dos años y, a partir de los cinco años, 12-14 Fr.
- Guantes estériles.
Figura 5. Mostrar/ocultar
Maniobras de apertura de la vía aérea
Son maniobras para favorecer el paso del aire a través de la vía aérea superior. Se ha de tener en cuenta que todo paciente inconsciente tiene potencialmente una obstrucción de la vía aérea (por la lengua o por disminución de los reflejos que la mantienen permeable). Existen tres maniobras de apertura de la vía aérea7,8:
- Tracción de la mandíbula hacia arriba (sin inclinación de la cabeza). Indicada en pacientes lesionados o con sospecha de lesión de la columna cervical, y vía aérea obstruida. Consiste en colocar la punta de los dedos medio o índice detrás del ángulo de la mandíbula y levantarla hacia arriba, hasta que los incisivos inferiores estén por delante de los superiores.
- Maniobra de inclinación de la cabeza y elevación del mentón. Consiste en colocar las puntas de los dedos índice y medio por debajo de la barbilla (submandibular), y levantarla hacia arriba y en dirección cefálica. Al aplicar esta maniobra la cabeza se extiende hacia atrás. Una de las manos se utiliza para inclinar la cabeza, extendiendo el cuello.
- Maniobra triple de la vía aérea. Consiste en la combinación de:
- Inclinación de la cabeza en extensión.
- Elevación de la mandíbula.
- Apertura de la boca.
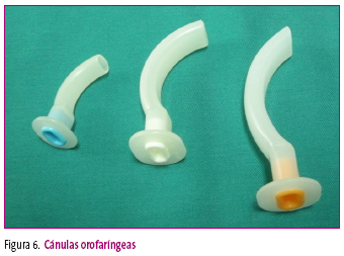
Cánula orofaríngea (tubo de Guedel)
Es un tubo rígido de forma curva (figura 6), que se coloca por encima de la lengua. Está indicado en pacientes inconscientes, sin reflejo vagal, para facilitar la apertura de la vía aérea, evitando el prolapso de la lengua en la faringe.
Figura 6. Mostrar/ocultar
No debe utilizarse en pacientes conscientes, ya que puede provocar vómitos, con el consiguiente riesgo de aspiración, e inducir laringoespasmo.
Es importante que el tamaño sea el adecuado. Este se puede calcular colocando la cánula en la parte lateral de la cara y comprobando que se extiende desde los incisivos superiores hasta la articulación temporomandibular.
Técnica
En los mayores de un año y en los adultos se introduce con la concavidad hacia el paladar, y a mitad del recorrido se gira 180º, hasta encontrar resistencia o hacer tope en la arcada dentaria. En los lactantes se introduce con la convexidad hacia arriba y la ayuda de un depresor o la pala del laringoscopio para deprimir la lengua.
Ventilación con bolsa autoinflable y mascarilla (Ambú)
Véase el apartado “Modos de administrar el oxígeno”.
Intubación endotraqueal
La intubación endotraqueal tiene la ventaja de que mantiene la vía respiratoria a largo plazo y la protege de la aspiración del contenido gástrico. Está indicada cuando con la ventilación con bolsa autoinflable y mascarilla no se consigue mantener una ventilación y oxigenación adecuadas.
Equipo
-
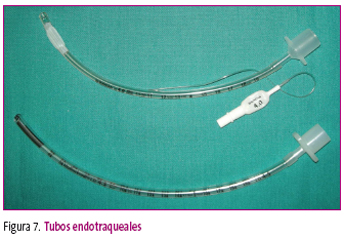
Tubo endotraqueal: para la intubación de lactantes y niños son aceptables los tubos con balón y sin balón. El tamaño (figura 7) oscila entre 2 y 10 mm de diámetro interno (DI). En recién nacidos a término, el DI es de 3,5 mm; entre uno y dos años de edad, el DI es de 4 mm, y a partir de los dos años se calcula según las siguientes fórmulas:
- Tubos endotraqueales sin balón. DI = 4 + edad/4.
- Tubo endotraqueal con balón. DI = 3,5 + edad/4.
- Laringoscopio: los tubos endotraqueales se colocan con la ayuda de un laringoscopio (figura 8), que pueden ser de hoja recta (de Miller) o curva (de Macintosh), y de los que existen diferentes tamaños.
- Fiador maleable para el tubo: facilita la intubación en casos difíciles y permite modular la curvatura del tubo. Tras introducirlo en el tubo, nunca debe sobresalir por su extremo distal, para evitar lesionar las mucosas.
- Jeringa de 10 ml en caso de que el tubo tenga balón, equipo de aspiración, fuente de oxígeno, lubricante, material de fijación (esparadrapo).
Figura 7. Mostrar/ocultar
Figura 8. Mostrar/ocultar
Técnica
- Lubricar el tubo para facilitar su colocación.
-
Sujetar el laringoscopio con la mano izquierda, e introducir la pala por la comisura derecha de la boca, de forma que rechace la lengua hacia la izquierda. Empujar el laringoscopio hacia adelante y hacia arriba (sin hacer palanca sobre los incisivos centrales) hasta visualizar la epiglotis. Si el laringoscopio es de pala curva, situar su punta en la vallécula; si es de pala recta, deprimir directamente la epiglotis. Una vez se visualicen las cuerdas vocales, introducir el tubo con la mano derecha. La longitud a introducir (distancia en cm desde los labios) puede calcularse mediante las siguientes fórmulas:
- Lactantes: centímetros a introducir = número de tubo x 3.
- Mayores de dos años: centímetros a introducir = 12 + (edad/2).
- Ventilar con la bolsa autoinflable unida al tubo endotraqueal.
- Fijación del tubo endotraqueal con esparadrapo.
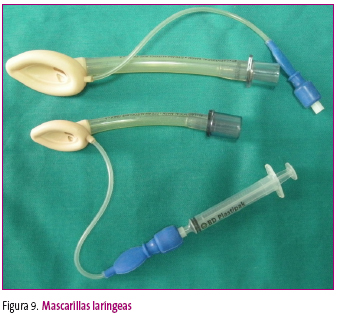
Mascarilla laríngea
La mascarilla laríngea (ML) (figura 9) es un dispositivo supraglótico que se coloca por encima de las cuerdas vocales para ventilar al paciente.
Figura 9. Mostrar/ocultar
Está indicada en caso de que la intubación endotraqueal no sea posible, o resulte dificultosa.
Equipo
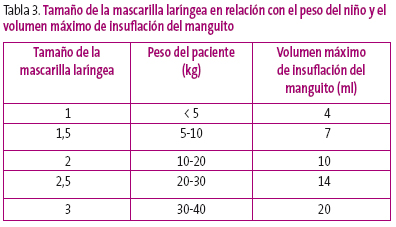
- ML. Está disponible en varios tamaños (tabla 3).
- Jeringa de 10 ml, material de fijación, lubricante.
Tabla 3. Mostrar/ocultar
Técnica
- Lubricar la cara posterior de la cazoleta de la ML.
- Con el paciente en posición de olfateo (cabeza ligeramente extendida) y la boca bien abierta, introducir la mascarilla (con la apertura orientada hacia delante) colocando el dedo índice entre el tubo y la cazoleta; una vez apoyada contra el paladar y usando el dedo índice como guía, impulsarla hacia el occipucio y luego hacia atrás y hacia abajo, hasta encontrar resistencia. A continuación inflar el manguito.
- Ventilar con bolsa autoinflable unida al tubo de la ML.
- Fijación del tubo de la ML con esparadrapo.
BIBLIOGRAFÍA
- Domínguez Ortega G, González-Vicent M. Oxigenoterapia. En: Benito J, Luaces C, Mintegi S, Pou J (eds.). Tratado de Urgencias de Pediatría, 2.ª ed. Madrid: Ergon;2011. p. 191-5.
- Rodríguez Núñez A, Martinón Sánchez JM, Martinón Torres F. Gases medicinales: oxígeno y heliox. An Pediatr. 2003;59:59-81.
- Balfour-Lynn IM. Oxígeno domiciliario para niños. Clin Ped Nort. 2009;56:274-96.
- Bailey P. Oxygen delivery systems for infants, children, and adults. Versión 18.3. Septiembre 2010. Up To Date. Disponible en: www.uptodate.com
- Kleiman ME, Chameides L, Schexnayder SM, Samson RA, Hazinski MF, Atkins DL et al. Part 14: Pediatric advanced Liffe Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122;S876-908.
- Tratamiento de la vía aérea. En: Nichols DG, Yaster H, Lappe D, Maller JA. Golden Hour. Manual de urgencias de pediatría. Madrid: Harcourt Brace de España; 1996. p. 9-45.
- Bingham RM, Proctor LT. Manejo de la vía respiratoria. Pediatr Clin N Am. 2008;55:873-86.
- Vrocher D, Hopson LR. Basic airway management and decisión-making. En: Robers JR, Hedges JN (eds.). Clinical procedures in emergency medicine, 4.ª ed. Oxford: WB Saunders; 2003. p51-68.