Diagnóstico radiológico de la patología traumática en Pediatría
PUNTOS CLAVE
- El estudio radiológico de un traumatismo debe incluir la valoración de las partes blandas, la búsqueda de líneas de fractura o signos indirectos y la valoración de las articulaciones adyacentes a la zona de interés.
- Las líneas de fractura son, en general, de baja densidad, irregulares y con ángulos agudos, lo que las diferencian de otras líneas hipodensas como las fisis.
- Puede existir fractura aunque no se aprecie línea hipodensa, debiendo prestar atención a los signos radiológicos indirectos en las partes blandas (edemas y hemorragias), o en las articulaciones (irregularidad del borde, derrame o grasa intraarticular), realizar un estudio diferido o emplear exploraciones complementarias de mayor sensibilidad.
- Los traumatismos articulares muestran una gran variedad de lesiones que oscilan desde el simple edema de partes blandas por distensión ligamentaria, hasta la pérdida completa de congruencia con fractura asociada. Pueden darse casos de luxaciones que se reduzcan de forma espontánea y que asocien alteraciones óseas y de partes blandas.
- Los traumatismos de partes blandas, aunque en general son banales, en ocasiones precisan el empleo de ultrasonidos o resonancia magnética para su diagnóstico y valoración terapéutica.
INTRODUCCIÓN
Ante un paciente que ha sufrido un traumatismo, se han de tener en cuenta una serie de datos para valorar el riesgo de lesiones asociadas, tales como la intensidad del traumatismo, la localización, la presencia de heridas, de un síndrome clínico asociado (pérdida de conciencia, posible afectación visceral), etc.
Dependiendo de estos factores, la estabilización y el posterior traslado a un centro hospitalario será lo prioritario en unos casos, mientras que en otros la observación y el seguimiento clínico podrán ser suficientes.
Dependiendo del área comprometida y la intensidad de la lesión, cabe distinguir entre:
- Politraumatismo: lesión de al menos dos territorios corporales (por ejemplo, extremidad y tronco) asociada a riesgo vital para el paciente.
- Contusión ósea: se considera a la lesión de origen traumático que genera un foco de edema óseo endomedular, con o sin fractura trabecular asociada.
- Fractura: interrupción de parte o de toda la cortical de un hueso.
- Entorsis (esguince): lesión de partes blandas por trauma articular, sin pérdida de congruencia entre sus elementos.
- Luxación: lesión articular con pérdida de congruencia de sus elementos.
-
Lesiones musculotendinosas y de partes blandas: alteración de los tejidos de partes blandas, secundaria a un traumatismo directo o indirecto, y que puede mostrar diferentes grados de intensidad:
- En el músculo pueden darse contracturas y agujetas, distensiones, roturas fibrilares o parciales y roturas totales.
- En los tendones se pueden apreciar tendinosis agudas o crónicas, roturas parciales y completas.
- En otros tejidos: hematomas difusos u organizados y distensiones neurales (neuroapraxias).
ESTUDIO RADIOLÓGICO DE LOS TRAUMATISMOS
Aunque el diagnóstico del traumatismo óseo es clínico, el estudio radiográfico se emplea para su confirmación y para determinar sus características.
De entrada, la técnica de imagen a utilizar es la radiología simple (accesible, barata y con buena sensibilidad). Al solicitar la prueba se deben tener en cuenta una serie de recomendaciones, que pueden agruparse para su memorización como la "regla de los doses".
- Dos proyecciones: generalmente ortogonales (90° entre ellas). En huesos planos, mejor tangenciales.
- Dos articulaciones: se debe incluir el hueso en su totalidad y las articulaciones adyacentes. Esta norma es aconsejable sobre todo en las fracturas espiroideas y longitudinales, al poder existir focos de fractura secundarios, alejados del principal, y que pueden comprometer al espacio articular lejano.
- Dos lados: en la edad infantil, como consecuencia de la variabilidad en la aparición de los núcleos de osificación de epífisis o apófisis, pueden plantearse dudas respecto a si una determinada imagen se corresponde con una fractura. Para resolverlas, se puede solicitar una radiografía de la extremidad contralateral.
- Dos tiempos: en algunas localizaciones, la apreciación de una fractura aguda no es fácil, por lo que, si la sospecha clínica es importante, se puede optar por tratarla como si la hubiera (inmovilización o tratamiento médico) y realizar un nuevo estudio en el plazo de 10-15 días. Esta práctica es frecuente en las fracturas de costillas y en la de escafoides. Otra opción sería realizar una prueba complementaria como la ecografía, que tiene una excelente sensibilidad para las fracturas costales y puede llegar a detectar fracturas de escafoides.
En el caso de lesiones de partes blandas, también el diagnóstico suele ser clínico. Si la lesión es importante, con colección hemática significativa o con clínica llamativa, las dos técnicas más empleadas son los ultrasonidos (US) o ecografía y la resonancia magnética (RM).
La ecografía es útil en todas aquellas lesiones de estructuras superficiales (músculos, tendones y ligamentos periarticulares). La RM se empleará en aquellas de localización intraarticular (poco accesibles a los US), en las de gran extensión o en las que una reparación quirúrgica precise de una valoración más detallada de la misma.
Sistemática de lectura
Las partes blandas
El análisis de un estudio radiográfico debe comenzar por las partes blandas. El aumento de volumen y los cambios de la densidad son frecuentes tras un traumatismo e indican la existencia de un edema del tejido lesionado, un derrame articular o una hemorragia. En ocasiones, es el único signo de una fractura. También pueden encontrarse calcificaciones, osificaciones o cuerpos extraños.
Una cuidadosa valoración radiológica de la zona del traumatismo puede poner en evidencia:
- Aumento de volumen y de la densidad de las partes blandas superficiales: al contener la grasa mayor proporción de agua, genera mayor volumen y aumento de la densidad, con borramiento de los planos grasos.
-
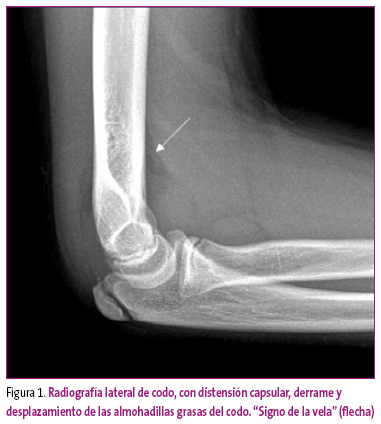
Derrame articular: en caso de derrame articular, se ha de valorar la existencia de desplazamientos de las líneas grasas que rodean a la articulación. En este grupo de signos, el más conocido es el "signo de la vela", referido al aspecto de vela de los barcos romanos, con un borde inferior más prominente que el superior. Se presenta en el codo como consecuencia del desplazamiento de las almohadillas grasas de las fosas coronoidea y olecraniana (Figura 1). En adultos, este signo casi siempre se asocia a fractura, pero en niños puede ser consecuencia de un traumatismo sin fractura. En el derrame de rodilla se aprecia desplazamiento de la grasa suprarrotuliana al distenderse el receso articular suprapatelar, y se describen signos similares en otras localizaciones.
Figura 1. Mostrar/ocultar
- Nivel líquido-grasa: aunque no existen diferencias de densidad entre el líquido sinovial y la hemorragia, en las fracturas puede ocurrir el paso de grasa endomedular al espacio articular, y distinguirse un nivel líquido-grasa que confirme su presencia.
- Hemorragias en partes blandas: tras traumatismos relativamente importantes, se pueden generar grandes hematomas por lesión de algún vaso arterial. En estos casos, es conveniente valorar la evolución del volumen y, ante un aumento continuado del mismo o la aparición de signos de anemización, se aconseja realizar una tomografía computarizada (TC) con contraste. De estas, las más graves ocurren tras traumatismos importantes en la región pélvica.
-
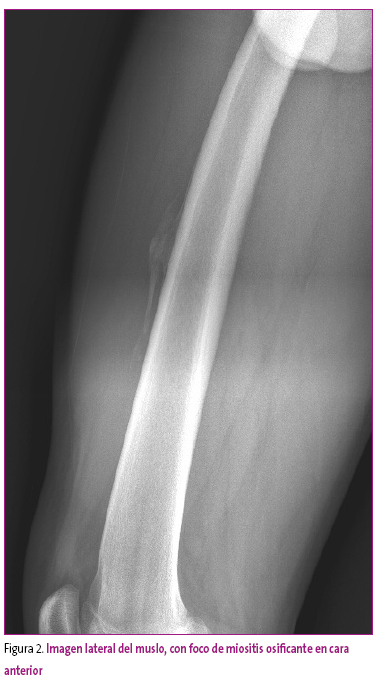
Calcificación y osificación: las alteraciones por aumento de densidad pueden ocurrir por la presencia de depósitos cálcicos sobre las zonas lesionadas. Estas son frecuentes en lesiones ya evolucionadas, como la calcificación de hematomas o los cambios distróficos de los tejidos musculares, tendinosos o sinoviales. En ocasiones, estas calcificaciones distróficas evolucionan hacia la osificación (miositis osificante), lo que implica una diferenciación corticomedular con aparición de trabéculas óseas. Los traumatismos, quemaduras e inflamaciones pueden originarla, y se incluyen dentro de las complicaciones postraumáticas (Figura 2).
Figura 2. Mostrar/ocultar
- Cuerpos extraños: pueden apreciarse en radiología dependiendo de su naturaleza. Los metálicos serán fácilmente distinguibles, mientras que los restos de vegetales o madera pueden pasar desapercibidos. En ocasiones, se pueden distinguir pequeños cristales o piedras. En estos casos, la ecografía puede resultar de gran ayuda.
La línea de fractura o pérdida de la continuidad
La imagen característica de la fractura es la interrupción de la cortical, de forma completa o parcial, y se manifesta por la presencia de una imagen lineal de baja densidad, generalmente bien definida, que puede variar en su dirección, con cambios angulosos. Sin embargo, en algunas proyecciones puede apreciarse una banda densa, dependiendo del grado de aposición de los fragmentos acabalgados o por corresponder a una fractura con impactación entre sus fragmentos.
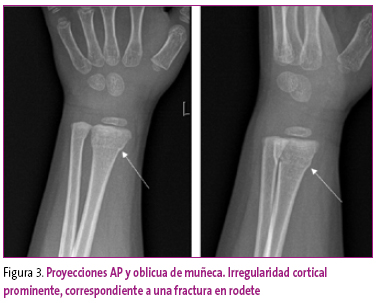
En ocasiones, la línea de fractura no se aprecia, y los datos que orientan hacia su existencia son: la irregularidad de la cortical, bien por depresión o por resalte (rodete) (Figura 3), la angulación del hueso o la apreciación de una doble cortical.
Figura 3. Mostrar/ocultar
La aparición de esquinas metafisarias irregulares, por leve desplazamiento del reborde óseo, también es un signo de fractura y puede ser característico del síndrome del niño maltratado. La ausencia en la apreciación de signos de fractura no excluye su existencia. Los casos de fracturas tipo V de Salter, en las que el cartílago fisario apenas se ve alterado, son un ejemplo.
El diagnóstico de fractura en fases tardías puede determinarse por la aparición de fenómenos reparativos, como el reborde perióstico o la esclerosis del hueso trabecular, siendo habitual que el espacio de la fractura aumente ligeramente como consecuencia de la reabsorción de los bordes, previo al comienzo de la formación de callo.
La valoración articular
Es conveniente recordar que en todo estudio radiológico postraumático se deben incluir las articulaciones adyacentes.
Además de lo comentado en el apartado de partes blandas, ha de prestarse atención a la posible discontinuidad de los bordes articulares subcondrales (líneas de fractura que llegan a la superficie articular y que pueden generar incongruencias) y a las pérdidas de confrontación entre los segmentos (luxaciones o subluxaciones).
En la edad infantil, las estructuras ligamentarias y capsulares son más fuertes que los puntos débiles de los huesos (cartílago de crecimiento), por lo que pueden ocurrir con frecuencia avulsiones de epífisis o apófisis, y epifisiodesis (fusión diafisoepifisaria). En caso de que se produzca una luxación, ha de sospecharse la presencia de lesión fisaria asociada.
EL TRAUMATISMO ÓSEO
La consecuencia más habitual de un traumatismo en áreas musculoesqueléticas es la lesión de partes blandas, y solamente cuando la intensidad de aquel supera la resistencia de los elementos óseos se produce una fractura. Muchos traumatismos afectan al hueso, pero no provocan una fractura visible; son las denominadas contusiones óseas, que generan focos de edema endomedular, pero no tienen una manifestación radiográfica; solamente serán detectables por RM o gammagrafía.
A la hora de determinar las características de una lesión ósea se han de reconocer una serie de datos para poder clasificarlas y seleccionar su tratamiento.
Clasificación de las fracturas
La mayoría de las fracturas están ocasionadas por traumatismos de intensidad intermedia, siendo menos comunes las fracturas patológicas y las derivadas de traumatismos intensos. En niños y adolescentes, debido a que las propiedades mecánicas del hueso son algo diferentes, pueden ocurrir tras traumatismos considerados banales. Por ello, se ha de estar atento a los datos clínicos de limitación de la movilidad, resistencia a la movilización y aumento de partes blandas tras un traumatismo, aunque este sea leve, ya que pueden sugerir la existencia de una fractura.
Las fracturas se clasifican atendiendo a:
Localización
- Epifisarias: afectación del extremo del hueso; pueden asociarse o no a incongruencia articular.
-
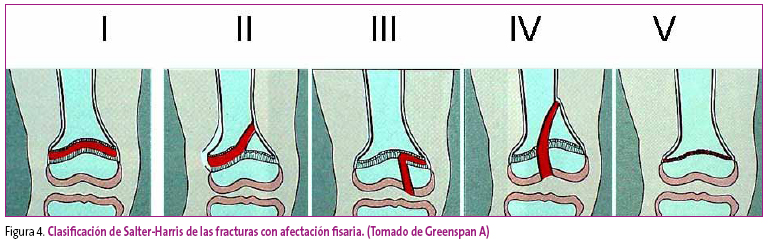
Fisarias: fracturas que afectan al cartílago de crecimiento. Por presentar esta peculiaridad, existe una clasificación específica como es la de Salter y Harris, y pueden estar asociadas a distracción (Tipo I), afectación metafisaria (Tipo II), afectación epifisaria (Tipo III), ambas (Tipo IV) o compresión (Tipo V), que incluiría la avulsión si afecta a una apófisis y el deslizamiento epifisario o epifisiolisis (Figura 4).
Figura 4. Mostrar/ocultar
- Metafisarias: si afectan al área comprendida entre la fisis y la diáfisis.
- Diafisarias: si afectan a la porción media del hueso, donde existe una buena diferenciación corticomedular.
Según la dirección del trazo
- Transversal.
- Oblicua.
- Espiroidea: trazo oblicuo y curvo de gran longitud, generalmente originada por un mecanismo de torsión.
- En ala de mariposa: generalmente con trazo angulado en una de las corticales, generando tres fragmentos.
- Longitudinal: siguiendo el eje longitudinal del hueso.
Según el grado de compromiso óseo
-
Fracturas incompletas:
- Fracturas en “tallo verde”, en “rodete”, de estrés, trabeculares...
-
Fracturas completas:
- De trazo único.
- Fracturas de doble trazo segmentarias, con formación de tres fragmentos óseos.
- Multifragmentaria (conminuta).
Según la relación entre los fragmentos
- Sin desviación.
- Con desplazamiento: lateral o medial, distracción, avulsión.
- Con acortamiento: acabalgamiento, impactación, depresión en zona articular, compresión por hundimiento sobre sí mismo.
- Con angulación.
- Con rotación.
Según la estabilidad de los fragmentos
- Estable.
- Inestable.
Según la relación con el exterior
- Cerrada: sin herida o superficial.
- Abierta: con herida profunda aunque no llegue al hueso.
Según el mecanismo lesional
-
Traumática (proporcional a la fuerza del mecanismo causante):
- Aguda única.
- Aguda múltiple (diferentes huesos).
- Fracturas por exceso de demanda (fractura de estrés).
-
Patológica (no proporcional al mecanismo causante):
- Por debilidad ósea difusa (enfermedad metabólica, congénita, osteoporosis).
- Por debilidad focal (tumor benigno, maligno o lesión paratumoral).
Otros aspectos
- Asociación con otras lesiones: luxación, diastasis, rotura vascular, lesión neural.
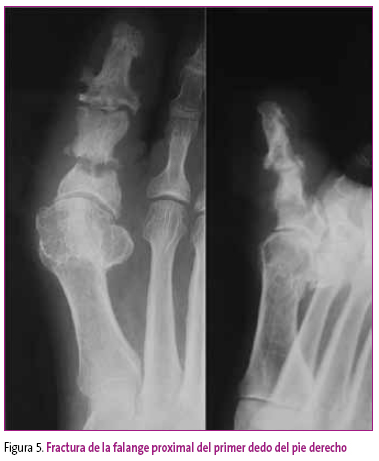
Para describir una fractura, se deben tener en cuenta todas estas posibilidades. Por ejemplo, la imagen radiológica de la Figura 5 corresponde a una fractura de la falange proximal del dedo gordo del pie derecho, tras traumatismo directo, cerrada, estable, de localización diafisaria, de trazo transversal, único, sin desviación de los fragmentos y sin lesiones asociadas.
Figura 5. Mostrar/ocultar
El proceso de curación de una fractura
La curación de una fractura depende de múltiples factores, como la edad del paciente, la localización y el tipo de fractura, la posición de los fragmentos, el estado del aporte sanguíneo, la calidad de la inmovilización o fijación y la presencia o ausencia de anomalías asociadas, como infección u osteonecrosis.
Durante el proceso de curación de una fractura, los controles periódicos son habituales y van encaminados a valorar el grado de consolidación y a detectar posibles complicaciones. El tiempo entre el diagnóstico y el primer control tras la reducción de la fractura y el siguiente control puede ser variable, dependiendo del grado de estabilidad de la fractura, de la técnica de inmovilización o de la edad del paciente. Habitualmente, en niños puede variar entre dos semanas, en aquellas fracturas que pueden ser inestables y requerir una inmovilización más ajustada después de la desaparición del edema postraumático, hasta seis semanas, en fracturas estables y de fácil consolidación, como paso previo a la retirada de la inmovilización.
Desde el punto de vista de la imagen, en el primer control (15 días), es posible encontrar un foco de fractura con línea hipodensa peor definida, que puede ser algo mayor que la original. El callo que aparece en estas fases se denomina blando (coágulo que se transforma en tejido fibroso y cartilaginoso) y no es apreciable en radiología, aunque la fractura comienza a ser estable.
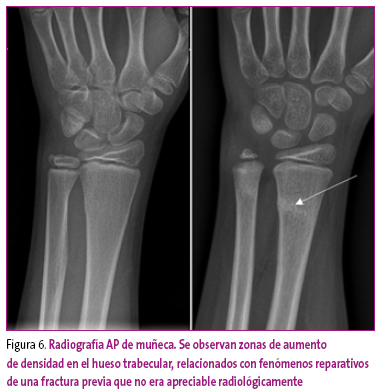
En una fase más avanzada se podrá detectar la aparición de reborde perióstico (callo perióstico) y de esclerosis trabecular (callo endóstico), como focos de aumento de densidad en el borde y en el interior del hueso por mineralización (Figura 6). Finalmente, se produce una progresiva remodelación y diferenciación corticomedular.
Figura 6. Mostrar/ocultar
En casos de dificultad para valorar el grado de consolidación de una fractura, la TC permite determinarlo con mayor fiabilidad.
Complicaciones de las fracturas
La mayoría de las complicaciones se refieren al proceso de consolidación. Entre las más comunes cabe citar:
- Retardo de consolidación. Se considerará cuando no se produzca en el tiempo esperado o razonable.
- Falta de consolidación. Cuando no se genere ninguna unión en un plazo de ocho meses. Puede mostrar un callo en los bordes óseos que incluso puede ser hipertrófico, pero no hay continuidad entre los dos lados. La pseudoartrosis es una variante de esta alteración. Radiológicamente pueden apreciarse bordes esclerosos y redondeados, con un espacio hipodenso entre ellos. En estos casos se debe distinguir entre las reactivas o hipertróficas, las atróficas y las infectadas.
- Consolidación anómala. Se considera que ocurre cuando la consolidación se acompaña de alineación anómala (angulación, rotación o acabalgamiento), que conlleve una alteración funcional (cojera, mal apoyo…).
Otras complicaciones que se pueden encontrar son:
-
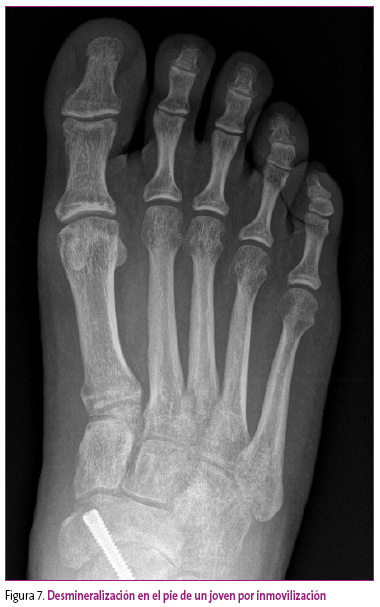
Osteoporosis difusas, generalmente por inmovilización prolongada (Figura 7).
Figura 7. Mostrar/ocultar - Atrofia de Sudeck o síndrome distrófico simpático reflejo.
- Síndromes compartimentales, que pueden generar isquemia muscular por aumento de presión intrafascial en casos de edemas intensos.
- Miositis osificantes, ya comentadas.
- Necrosis avascular, como consecuencia de la interrupción de la vascularización a una parte del foco de fractura o fragmento del hueso.
- Lesiones vasculares que comprometen a otros tejidos u órganos.
- Alteraciones del crecimiento, generalmente por lesiones del cartílago fisario con formación de un puente óseo o cierre precoz que pueden generar dismetría.
- Artritis postraumáticas, generalmente consecuencia de lesiones intraarticulares que generan incongruencia o inestabilidad, y de luxaciones.
Síndrome del niño maltratado
El problema que representa un maltrato infantil intencionado no es especialmente frecuente, pero detectarlo es labor de los pediatras de Atención Primaria. Junto con el conjunto de datos clínicos que lo sugieren, el estudio radiológico puede ser de gran ayuda para determinar su existencia. Este estudio generalmente debe incluir radiografías de una sola proyección de los huesos largos de las extremidades, pelvis, columna, costillas y cráneo. Si se sospecha trauma craneal, debe realizarse TC para detectar la existencia de hematomas subdurales.
Los rasgos radiológicos más comunes en este síndrome son:
- Fracturas múltiples. Generalmente tres de media y de localización preferente en costillas, húmero, fémur, tibia y cráneo, en orden decreciente. Sin embargo, son más específicas las de localización poco frecuente como las de clavícula, esternón, escápula o columna.
- Las fracturas diafisarias son más comunes, pero las metafisarias son más específicas y se deben a tracciones del periostio en zonas donde se halla fijado de manera más fuerte a la cortical, lo que provoca arrancamiento de fragmentos óseos de dicha zona.
- Hematomas subperiósticos que generan elevación de los rebordes periósticos en diáfisis, y que llegan a alterar la forma y la densidad de los huesos.
- La aparición de fracturas en diferentes estadios de reparación, asociados a consolidaciones con mal alineamiento.
- Lesiones extraóseas asociadas, como contusión pulmonar, incluso en ausencia de lesión costal, hemorragias intestinales, hematomas cerebrales o pancreatitis.
Siempre se debe actuar con prudencia en estos casos y se deben descartar algunas enfermedades que podrían ocasionar alteraciones parecidas, como las derivadas de la insensibilidad al dolor, algunas displasias con fragilidad ósea aumentada (osteogénesis imperfecta, hiperostosis cortical infantil...) o alguna endocrinopatía.
EL TRAUMATISMO ARTICULAR
La lesión traumática articular puede provocar distensión ligamentaria y tendinosa sin pérdida de la congruencia (entorsis), luxación con reducción espontánea e inmediata (rótula) y luxación completa con o sin fractura en diferentes grados.
Entorsis o esguince
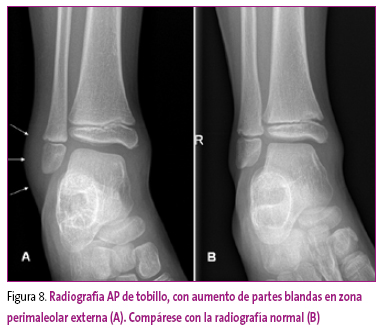
La entorsis o esguince de una articulación es consecuencia de la aplicación de una fuerza que genera una pérdida de la alineación transitoria, asociada a distensión o rotura de los elementos estabilizadores. Dependiendo de la articulación, estos serán solamente la cápsula y los ligamentos, o pueden asociarse elementos musculares, tendinosos u óseos (Figura 8).
Figura 8. Mostrar/ocultar
Son datos clínicos sugestivos, la presencia de impotencia funcional, dolor y aumento de volumen, y el estudio radiológico estará justificado si se sospecha la existencia de lesiones óseas.
En las radiografías, el dato semiológico más común es el aumento de volumen de las partes blandas, que indican la existencia de edema y/o hemorragia local, provocando el desplazamiento y borramiento de los planos grasos. Puede asociarse a derrame, con signos similares a los descritos en la distensión articular de la fractura.
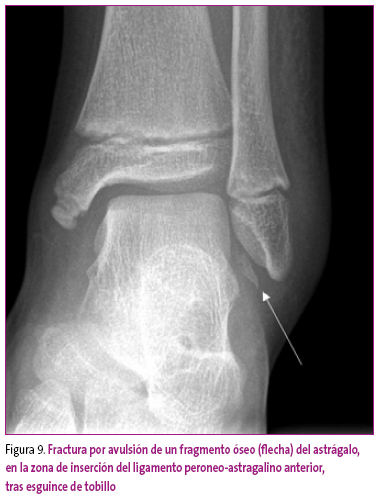
Se ha de prestar atención a la posible existencia de fracturas, no solo en las zonas articulares, sino también en las zonas de inserción de los tendones circundantes, como ocurre en las entorsis de tobillo, donde además de valorar los maleolos de tibia y peroné, han de estudiarse la base del quinto metatarsiano, zona de inserción del tendón peronéo lateral corto, para detectar una posible avulsión (Figura 9).
Figura 9. Mostrar/ocultar
Luxación con reducción espontánea inmediata
En casos de luxación con reducción espontánea inmediata, puede que la radiología sea negativa desde el punto de vista anatómico, pero han de buscarse pequeños fragmentos óseos desprendidos por avulsión o deformidades del reborde articular, que indiquen hundimiento óseo. Las alteraciones radiológicas de partes blandas pueden ser similares a las de la entorsis (edema y derrame), pero puede ocurrir lesión de estructuras intraarticulares que conlleve inestabilidad, como ocurre en las roturas de ligamentos cruzados, meniscales o labrales, o focos de contusión ósea con deformidad, que deben ser estudiados clínicamente y que, para su confirmación, habitualmente requerirán el empleo de RM.
Luxaciones completas
Las luxaciones completas no son frecuentes en niños, y las dos articulaciones más afectadas son el codo (codo de niñera) y el hombro. Clínicamente, se puede observar deformidad e impotencia funcional. En el caso del codo de niñera, el diagnóstico radiológico puede no ser concluyente, ya que el leve desplazamiento de la cabeza del radio no es fácil de detectar y en general no suele ser necesaria.
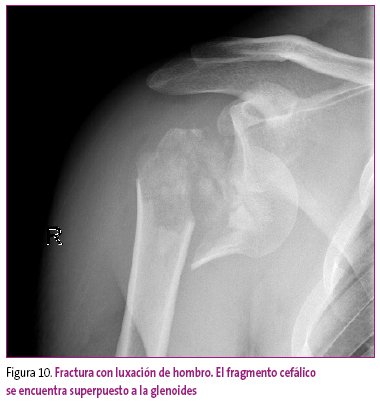
Para el estudio radiológico de las luxaciones puede ser suficiente la radiología simple en dos proyecciones. En ellas podrá apreciarse la falta de congruencia ente los elementos óseos y las posibles fracturas asociadas (Figura 10). Se debe vigilar la aparición de secuelas, como las inestabilidades crónicas, las rigideces articulares, las alteraciones neuropáticas, etc.
Figura 10. Mostrar/ocultar
Lesiones de estructuras intraarticulares
Las lesiones de estructuras intraarticulares tales como ligamentos, meniscos o del propio cartílago, requieren el empleo de RM para su diagnóstico, debiendo sospecharse su existencia cuando tras el traumatismo persiste el dolor, la disfunción, u ocurren bloqueos o inestabilidad, etc.
EL TRAUMA DE PARTES BLANDAS
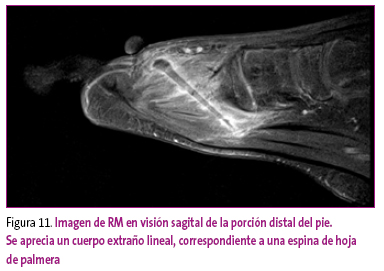
Las contusiones directas en partes blandas son tan comunes y banales en los niños, que en la mayoría de los casos el paciente no acude a su médico. Sin embargo, las heridas de cierta consideración suelen requerir limpieza a fondo, asegurándose de que no quedan cuerpos extraños en su interior, y sutura. Ante la duda (presencia de un cuerpo extraño o afectación ósea), es preferible que el paciente sea derivado para completar estudio (radiografía, US o RM) (Figura 11).
Figura 11. Mostrar/ocultar
Cuerpos extraños
La persistencia de un cuerpo extraño en las partes blandas habitualmente genera la aparición de fenómenos inflamatorios. La radiología puede detectar el cuerpo extraño si es radioopaco, o la aparición de burbujas de gas si se forma un absceso. Sin embargo, los cirujanos suelen requerir técnicas de imagen como los US o la RM para determinar con mayor precisión su localización, profundidad, extensión y posible relación con vasos o nervios.
Hematomas
Entre los traumatismos cerrados, los hematomas superficiales o musculares son frecuentes y raramente requerirán estudio radiográfico. En aquellos casos en los que la evolución no sea la esperada (persistencia de clínica, disfunción o aumento de volumen) deben ser estudiados por ecografía.
Lesiones tendinosas
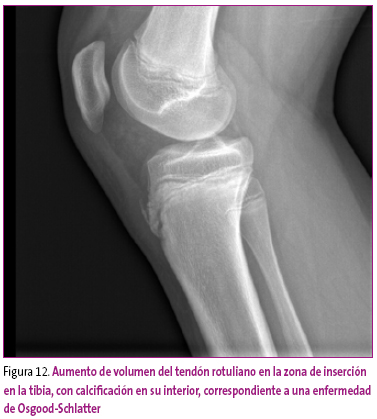
Son comunes en la edad infantil y la radiología simple aporta poco a su esclarecimiento, debiendo ser la ecografía, en la mayoría de los casos, la que determine el grado de lesión (tendinosis, rotura parcial o completa). Sin embargo, cada vez son más comunes las patologías de la inserción tendinosa con avulsión parcial de las apófisis (osteocondrosis). Esta alteración se presenta predominantemente en la adolescencia, en pacientes con una actividad física intensa y una musculatura muy desarrollada. El ejemplo más habitual es el dolor y aumento de volumen de la inserción tibial del tendón rotuliano, con avulsión parcial de la tuberosidad tibial (Osgood-Schlatter), aunque se pueden dar en otras apófisis (Calcánea posterior, isquiática, epicondílea). La radiología se caracteriza por un engrosamiento del tendón en la zona de inserción, y puede incluir fragmentos óseos de la apófisis separados de su base (Figura 12).
Figura 12. Mostrar/ocultar
BIBLIOGRAFÍA RECOMENDADA
- Helms CA. Fundamentos de radiología del esqueleto, 3.ª ed. Madrid: Editorial Marban; 2006.
- Greenspan A. Radiología ortopédica. Una aproximación práctica. Ed. Lippincott.
- Ozonoff MB. Radiología en ortopedia pediátrica. Buenos Aires: Panamericana Médica; 1982.
- Herring W. Radiología básica. Aspectos fundamentales, 2.ª ed. Barcelona: Ed. Elsevier; 2012.
- Tardáguila FM, Del Cura JL. Radiología ortopédica y dental: Una guía práctica. Madrid: Médica Panamerica; 2005.