La inflamación musculoesquelética. Diagnóstico radiológico
INTRODUCCIÓN
La patología inflamatoria musculoesquelética no es especialmente frecuente en la infancia, pero en muchos casos, cuando se presenta, se comporta de manera agresiva, lo que puede condicionar el futuro del hueso o la articulación.
En este artículo se repasan las patologías de origen inflamatorio, infecciosas o no, que afectan al sistema musculoesquelético, como son las osteomielitis, las artritis sépticas, las artritis autoinmunes y las infecciones de partes blandas.
El estudio radiológico de las infecciones óseas debe incluir siempre la radiología simple; la ausencia de alteraciones en ella no descarta la presencia de infección si la clínica es sugestiva, por lo que habitualmente se requiere realizar de forma adicional gammagrafía ósea y resonancia magnética (RM), más sensibles a los cambios precoces en este tipo de procesos. Igual proceder se ha de seguir en la evaluación de la patología inflamatoria no infecciosa; además de la radiología simple, se llevan a cabo otros estudios, como la gammagrafía, los ultrasonidos (US) o la RM, para determinar el grado de actividad y la extensión de la enfermedad.
LA INFECCIÓN ÓSEA (OSTEOMIELITIS)
Dentro del grupo de las infecciones óseas se incluyen, además de la osteomielitis, las osteitis y la periostitis. Las periostitis, en general, son reacciones aisladas del periostio, bien de tipo reactivo ante cuadros de vecindad localizados en las partes blandas, o por procesos difusos que apenas afectan al hueso. Las afectaciones corticales u osteitis también son poco frecuentes, y responden más a fenómenos reactivos secundarios a procesos inflamatorios locales.
La afectación ósea y endomedular (osteomielitis) es la forma más habitual de presentación. El Staphylococcus aureus es el principal agente etiológico.
El proceso infeccioso puede originarse por tres vías diferentes:
- Vía hematógena, la más frecuente, por diseminación del germen desde otro foco infeccioso.
- Por contigüidad, desde una infección superficial o de partes blandas que se extiende a estructuras óseas vecinas.
- Por inoculación directa o iatrogénica, secundaria a procedimientos diagnósticos o terapéuticos invasivos.
El dolor es el signo clínico más habitual y puede variar dependiendo de la localización y la agresividad del germen causante. La fiebre es de aparición más irregular. Sin embargo, cuando hablamos de signos radiológicos, el panorama puede resultar desalentador. La destrucción del hueso, que es el signo más clásico, aparece tardíamente y resulta difícil de diferenciar de los procesos tumorales. En ocasiones, un signo o conjunto de signos pueden ser orientadores, aunque sea difícil su caracterización y en modo alguno resulten de ayuda para identificar el agente infectante.
Fases y signos radiológicos generales
Fase muda (aguda)
Al igual que ocurre en la patología traumática, en la patología infecciosa es muy importante el estudio de las partes blandas, ya que los signos más precoces son el edema, con el consiguiente aumento de volumen, y el borramiento de los contornos musculares y fasciales. Estos signos pueden aparecer a las 24-48 horas de la infección.
Es en esta fase donde técnicas más sensibles, como son la gammagrafía o la RM, pueden ser efectivas en la detección de los focos de infección.
Fase destructiva (subaguda)
Los signos más precoces de afectación ósea en la radiología simple pueden ser detectables hacia los 7-10 días, y consisten en la aparición de zonas de destrucción ósea de tipo lítico y elevación del periostio con separación de la cortical, conformando una o varias capas.
Este proceso destructivo puede ir evolucionando a lo largo de dos a seis semanas. Durante las mismas, pueden ocurrir fenómenos de reparación caracterizados por la aparición de focos de aumento de densidad o esclerosis endóstica y perióstica, que vienen a representar fenómenos de defensa del hueso ante la agresión y un intento de delimitarla.
Entre las seis y las ocho semanas pueden apreciarse signos de una delimitación más o menos establecida, con una zona central de destrucción ósea y contenido purulento, rodeada de fenómenos reactivos o reparativos; es a lo que se denomina involucro. Este debe diferenciarse de los secuestros: fragmentos de hueso aparentemente preservados, aunque en general están necróticos, incluidos dentro del proceso infeccioso, y que denotan una infección más agresiva y peor evolución.
Las infecciones de localización metafisaria pueden asociarse a afectación fisaria y paso a la epífisis con formación de otro foco o absceso; también pueden comprometer el futuro crecimiento dependiente de la fisis.
En algunos casos, en infecciones por gérmenes más agresivos, la infección destruye la cortical y drena en las partes blandas, originando un absceso adyacente al periostio que se conoce con el nombre de cloaca. Estos abscesos pueden fistulizar o aflorar entre las fascias hasta alcanzar la piel.
En otros casos de evolución tórpida y síntomas leves, el organismo consigue con éxito la delimitación de la lesión, conformándose un foco de destrucción rodeado de tejido escleroso, generalmente cercano a las metáfisis, que se denomina absceso de Brodie.
Fase reparativa (crónica)
La curación de un proceso infeccioso puede sobrevenir de forma espontánea o como consecuencia del tratamiento instaurado. En ambos casos se producen una serie de fenómenos reparativos, caracterizados radiológicamente por el aumento progresivo de la densidad en la zona afectada, con reaparición de trabéculas óseas, generalmente gruesas y algo desorganizadas, que progresivamente se remodelarán volviendo a generarse una diferenciación córticomedular. Por otro lado, la reacción perióstica presentará una progresiva compactación y densificación, lo que genera una cortical de aspecto grueso, ondulado en su borde.
Casos especiales
Columna
Los signos de infección piógena en esta región presentan algunos rasgos diferenciadores. Los signos incipientes son similares, con tumefacción de las partes blandas paravertebrales. Posteriormente, se produce destrucción del cuerpo vertebral y del espacio discal. Puede ocurrir colapso vertebral y evolutivamente pueden aparecer fenómenos de esclerosis y de fusión entre cuerpos vertebrales.
La tuberculosis es el proceso infeccioso más extendido en el mundo. La espondilodiscitis tuberculosa generalmente es secundaria a infección pulmonar, aunque solo en un tercio de los casos se objetivan signos de afectación pulmonar activa o residual. Muestra predilección por las vértebras de la transición toracolumbar, y en particular la vértebra T9 es la más afectada. En la mayoría de los casos resultan comprometidos dos cuerpos vertebrales (en ocasiones tres), con inclusión de los discos.
Es común la formación de abscesos paravertebrales que pueden originar deformidad del borde vertebral, y migrar a través de las fascias musculares, como las del psoas, hasta localizaciones más declives. Estos abscesos tienden a calcificarse. Como secuelas, pueden aparecer incurvaciones o escoliosis, consecuencia de colapsos asimétricos, y cifosis angulares por acuñamientos.
Localización metafisaria y epifisaria
La afectación infecciosa de las metáfisis es una de las más frecuentes en edad infantil debido a su rica vascularización. Su cercanía y extensión al cartílago de crecimiento puede conllevar la lesión del mismo y de la epífisis. En aquellas articulaciones donde la metáfisis está incluida en la propia articulación, como es el caso de la cadera, el proceso infeccioso puede comportarse además como una artritis.
En estos casos, a los anteriores signos radiológicos hay que añadir la pérdida de definición de los bordes del cartílago fisario o la aparición de un trayecto irregular e hipodenso que lo atraviesa, generando un foco secundario en la epífisis.
La infección de la epífisis provoca su desmineralización difusa y progresiva destrucción, con fragmentación, además del riesgo de infección articular con derrame, y edema de partes blandas.
Afectación múltiple
La presencia simultánea de múltiples focos de infección ósea no es habitual, pero existen algunos procesos, como la tuberculosis o las sepsis meningocóccicas, que pueden originarla.
La tuberculosis en niños puede presentarse como afectación lítica múltiple en huesos tubulares cortos, a lo que se ha denominado "tuberculosis quística". Un aspecto parecido lo pueden originar las infecciones fúngicas, generalmente en paciente inmunodeficientes.
Aunque raras, las infecciones óseas sifilíticas, denominadas congénitas o transmitidas de madres a hijos, también pueden ser múltiples y con frecuencia simétricas. Es característica la presencia de periostitis y osteitis, de predominio en tibias y fémures. La destrucción ósea es más común en los bordes metafisofisarios.
Por último, la sepsis meningocóccica por un mecanismo de diseminación hematógena puede cursar con múltiples focos de osteomielitis de predominio en zonas metafisarias. En las fases iniciales, las manifestaciones radiológicas son escasas y lo que habitualmente se observan son cierres fisarios precoces, deformidades epifisarias, angulaciones, dismetrías o incluso necrosis de la extremidad.
Procesos inflamatorios asépticos
Son procesos que evolucionan de forma similar a un proceso séptico, pero en los que no se aisla un germen. Su evolución acostumbra a ser más benigna y autolimitada.
La osteomielitis crónica multifocal recurrente es una forma muy poco frecuente de osteomielitis, de etiología no aclarada, caracterizada por afectación multifocal y curso clínico recurrente, con exacerbaciones y remisiones, que no se modifica con el empleo de antibióticos. Se ha descrito asociada a psoriasis y pustulosis palmoplantar. Radiológicamente, pueden apreciarse lesiones líticas con reacción de esclerosis a su alrededor, de localización preferentemente en metáfisis y sin afectación extraósea.
Caso clínico 1
Paciente varón de 16 meses que acude a su pediatra por presentar vómitos y diarrea líquida desde hace cinco días. Se encuentra apirético. Los padres refieren que no apoya la pierna izquierda desde el día anterior. En la exploración destaca una marcha con aumento de la base de sustentación y posición en equino del pie izquierdo.
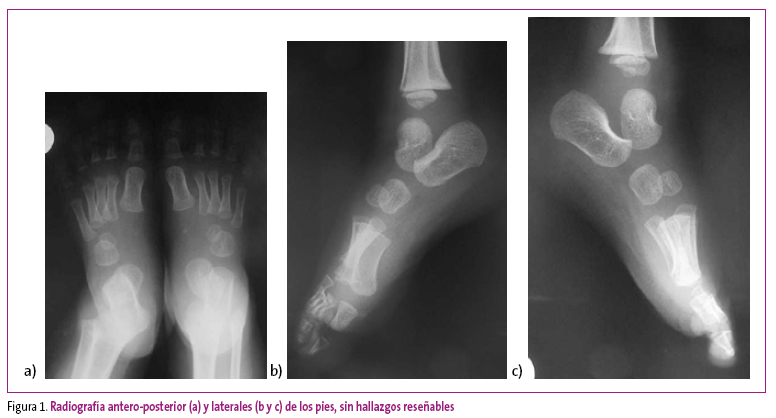
Se realizan radiografías de ambos pies, no hallándose alteraciones óseas (Figura 1).
Figura 1. Mostrar/ocultar
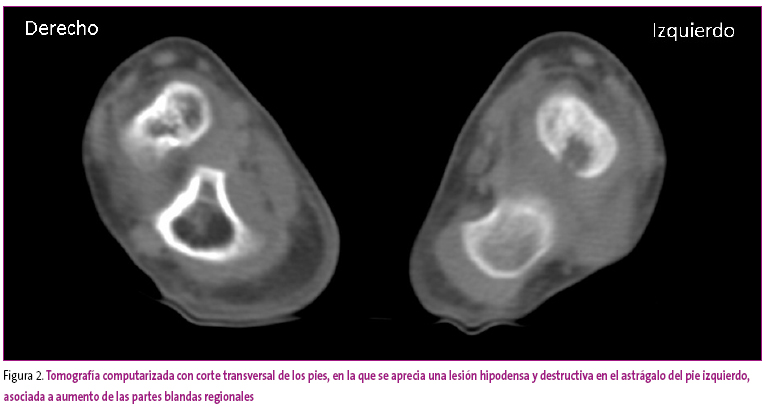
Ante la persistencia de los síntomas y la aparición de febrícula y edema en el dorso del pie izquierdo, cinco días más tarde se realiza una tomografía computarizada (Figura 2).
Figura 2. Mostrar/ocultar
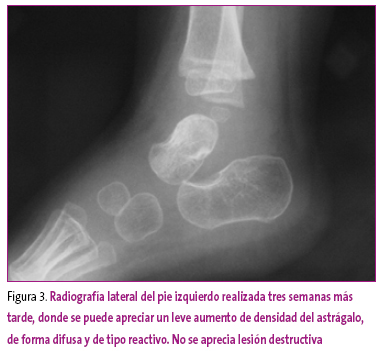
Ante la sospecha de infección ósea, se realiza punción-aspiración para cultivo, que confirma el diagnóstico. Tras limpieza quirúrgica y tratamiento antibiótico, la evolución fue satisfactoria (Figura 3).
Figura 3. Mostrar/ocultar
LA INFECCIÓN ARTICULAR
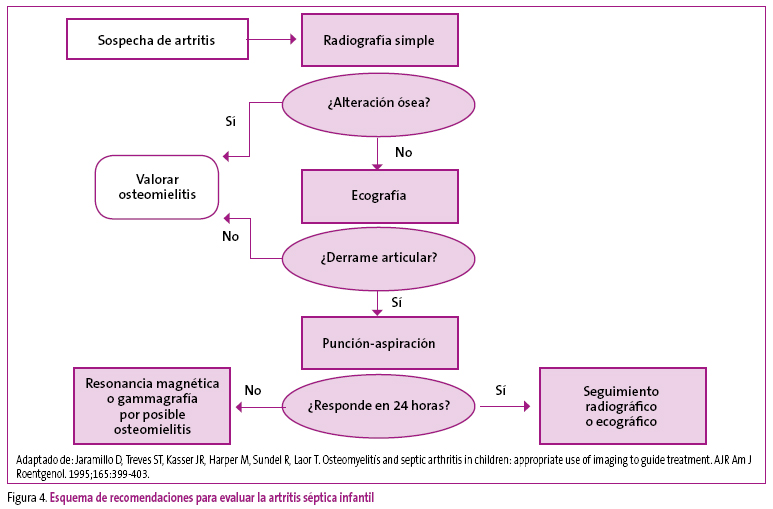
Las artritis infantiles son procesos relativamente frecuentes. Dentro de estas, las artritis sépticas representan el 6,5% de los casos. Sin embargo, cuando se sospechan clínicamente, requieren una valoración urgente. La mayoría son procesos virales benignos y transitorios, pero es importante que no pase sin diagnóstico un proceso séptico. Para ello se recomienda seguir el siguiente árbol de decisión. (Figura 4).
Figura 4. Mostrar/ocultar
Sinovitis transitorias
Esta es una de las afecciones más frecuentes en Pediatría, generalmente relacionada con afectación articular de origen viral y evolución benigna. En este cuadro, la radiología simple, aunque se solicita habitualmente, apenas aporta información. Los elementos óseos suelen ser normales y resulta difícil detectar la presencia de derrame articular.
Si clínicamente es evidente, se puede proceder a su tratamiento (conservador) y a la reevaluación en unos días. Si persiste la sintomatología, es prioritario descartar artritis séptica, y para ello la prueba recomendada es la ecografía.
Caso clínico 2
Varón de 17 meses con cojera de aparición brusca. Antecedente de infección respiratoria de vías altas. En la exploración se aprecia limitación de la movilidad de la cadera.
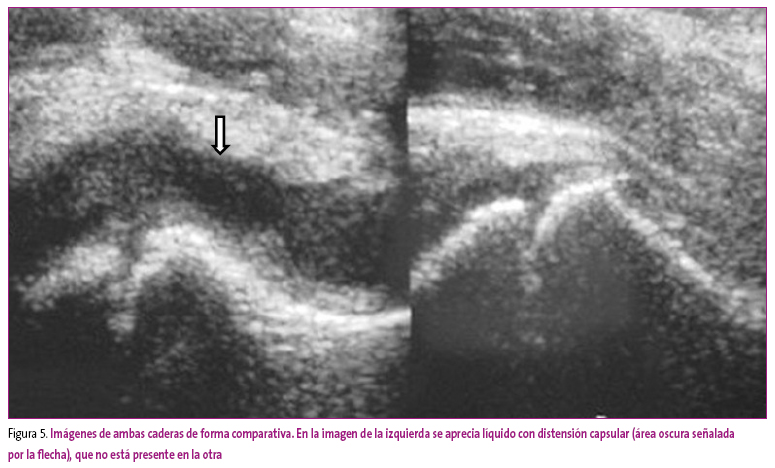
Se decide realizar una ecografía, en la que se aprecia distensión capsular con presencia de derrame articular (Figura 5). Mediante punción se obtuvo líquido articular ambarino, siendo diagnosticado de sinovitis transitoria. Se trató con antiinflamatorios, remitiendo el cuadro.
Figura 5. Mostrar/ocultar
Artritis sépticas
El origen de la infección es la siembra infecciosa de la membrana sinovial, generalmente por diseminación hematógena desde otro foco. A diferencia de otros procesos inflamatorios, las artritis infecciosas suelen ser monoarticulares en su gran mayoría (95% de los casos), siendo la rodilla y la cadera las articulaciones afectadas con mayor frecuencia.
Al igual que ocurre en las infecciones óseas, el estudio radiológico de las artritis sépticas puede ser anodino durante los primeros días, pero permite descartar otros procesos. Los hallazgos radiológicos iniciales son: aumento del volumen de las partes blandas, derrame articular que distiende los diferentes recesos articulares y posible borramiento de los planos grasos en la vecindad. Estos signos serán más o menos visibles dependiendo de la articulación afectada. Así, el codo, la rodilla y el tobillo, que presentan recesos articulares fácilmente distensibles, mostrarán de forma más evidente el derrame articular, bien por el aumento de volumen, bien por el desplazamiento de las almohadillas grasas que rodean a estas articulaciones. En la cadera y el hombro, el derrame es menos apreciable, y en articulaciones pequeñas, será el aumento indeterminado de las partes blandas el que lo sugiera.
Es importante que en esta fase precoz se piense en la posibilidad de artritis séptica, ya que la conducta a seguir ante su sospecha será la realización de una ecografía para determinar la presencia de derrame articular. Si está presente, el siguiente paso es la obtención de una muestra del mismo, mediante punción guiada, para determinar sus características y proceder a su cultivo. Otro dato ecográfico que puede resultar de ayuda es la presencia de inflamación sinovial, con aumento de la vascularización, detectada mediante ecografía Doppler.
En casos de alta sospecha diagnóstica en los que el derrame no esté presente, debería plantearse la posibilidad de realizar otras exploraciones complementarias, como la gammagrafía o la RM, para valorar la posibilidad de una osteomielitis de localización metafisoepifisaria u otros procesos en partes blandas que puedan generar una sintomatología similar.
Si el proceso no es diagnosticado en los primeros días, el estudio radiológico irá mostrando cambios en los componentes óseos de la articulación. Predominará la desmineralización ósea, con pérdida de definición de los contornos. La amplitud del espacio articular puede ir variando, ya que aunque se destruye la cobertura cartilaginosa y debería producirse una disminución de la amplitud del espacio (pinzamiento), este en ocasiones se ve compensado por la presencia de derrame articular purulento, que lo mantiene separado.
Evolutivamente se producirá destrucción del tejido óseo, afectando a ambos lados de la articulación, y la creación de una cavidad abscesificada, contenida por la cápsula articular. La rapidez con que se producen estos cambios, la distingue de otras artropatías erosivas o destructivas, como la artritis idiopática juvenil. En el caso de artritis no piógenas, como la provocada por el bacilo de la tuberculosis, la destrucción es algo más lenta y la desmineralización más intensa.
Las complicaciones más comunes son destrucción del cartílago articular, incongruencias articulares que conllevan artrosis precoz, anquilosis o desaparición del espacio articular con rigidez.
Caso clínico 3
Niña de 14 meses que acude por presentar desde hace varios días irritabilidad al caminar y rechazo a gatear. Los padres, que son médicos, la han tratado durante ocho días con antiinflamatorios, con discreta mejoría. Acuden para valoración del cuadro.
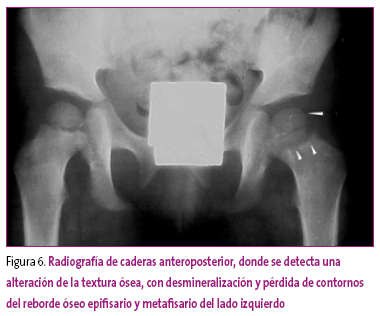
Se realiza una radiografía de caderas donde se detecta alteración de la textura ósea, con desmineralización y pérdida de contornos del reborde óseo epifisario y metafisario (Figura 6).
Figura 6. Mostrar/ocultar
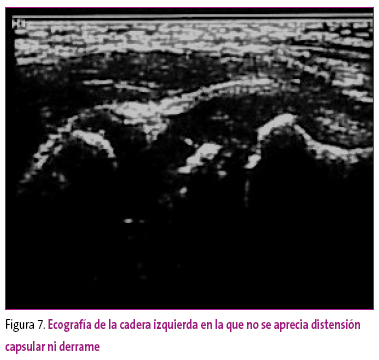
Ante la sospecha de infección articular se decide realizar una ecografía de caderas, sin que se detecte líquido libre (Figura 7).
Figura 7. Mostrar/ocultar
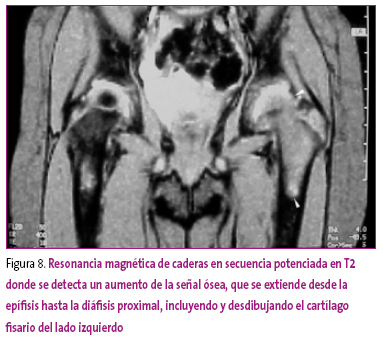
A pesar de la ausencia de líquido, y ante los datos clínicos y radiológicos disponibles, se decide realizar una RM, en la que se aprecia afectación ósea en el fémur izquierdo, que se extiende desde la diáfisis femoral hasta la epífisis, atravesando el cartílago fisario, con cambios en la intensidad de señal endomedular, y sin derrame articular (Figura 8).
Figura 8. Mostrar/ocultar
Posteriormente se realizó una toma de muestra ósea y un cultivo, confirmándose la existencia de un proceso infeccioso por S. aureus.
Caso clínico 4
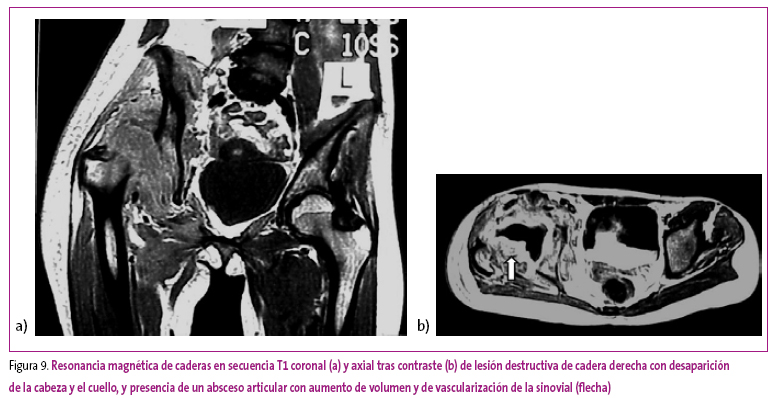
Paciente de 13 años que acude a su pediatra por dolor en la cadera derecha de varios días de evolución. Refiere haber practicado más deporte últimamente, aunque ha tenido que abandonarlo por el dolor. Su médico le recomienda reposo y tratamiento con antiinflamatorios durante diez días, con lo que mejora parcialmente la sintomatología, aunque persiste cierta cojera; la paciente decide mantener diez días más el tratamiento. Ante la ausencia de mejoría y la progresión del dolor, con imposibilidad de caminar, acude a Urgencias. El médico de guardia le realiza una radiografía de caderas (no disponible) en la que se aprecia una intensa disminución de la densidad ósea y desaparición de la cabeza femoral, motivo por el que solicita una RM urgente (Figura 9). En esta prueba se aprecia la desaparición completa de la cabeza y el cuello femorales derechos, inflamación capsular y la formación de un gran absceso en la cavidad articular.
Figura 9. Mostrar/ocultar
LA INFECCIÓN DE PARTES BLANDAS
Las infecciones de partes blandas (miositis, sinovitis peritendinosa y celulitis) generalmente se producen por introducción directa del germen a través de la piel. La existencia de un antecedente de inyección, herida, introducción de un cuerpo extraño o picadura de insecto puede justificar el aumento de volumen y el enrojecimiento local.
En la radiología simple, estos procesos son mal apreciados, apareciendo signos similares a los ya descritos para procesos infecciosos óseos o articulares (borramiento de planos grasos, aumento de volumen en músculos y tendones o aumento de densidad de la grasa). Únicamente en los casos de infección por anaerobios se puede llegar a detectar burbujas de gas, indicando la presencia de gangrena. Otro dato que debe buscarse en la radiología simple es la presencia de cuerpos extraños, aunque en muchos casos son radiotransparentes.
La forma habitual de estudio de estas entidades es la ecografía, donde se apreciarán las alteraciones de la ecoestructura y la ecogenicidad de los tejidos afectados, principalmente disminución de la ecogenicidad por un mayor contenido de agua, así como el grado de organización interna, distinguiendo la fase flemonosa de la abscesificación, y el aumento de la vascularización. Sin embargo, la ecografía puede resultar negativa cuando la afectación es muy difusa, la alteración poco llamativa o se sitúe en zonas profundas. En estos casos, la RM es más sensible, mostrando alteración de la intensidad de la señal muscular por el edema y permitiendo valorar la extensión y organización del proceso.
Caso clínico 5
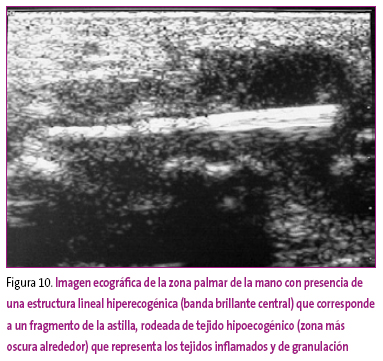
Niño de 12 años que, mientras se encontraba en la playa jugando con ramas de palmera, notó un pinchazo en la mano por la introducción de una astilla, que sacó rápidamente. Unos días más tarde comenzó a mostrar signos inflamatorios en la mano.
La radiografía fue negativa, por lo que se le realiza una ecografía (Figura 10). En ella se confirma la persistencia de un fragmento de astilla, que fue extraída quirúrgicamente.
Figura 10. Mostrar/ocultar
ARTRITIS INFLAMATORIAS CRÓNICAS
La definición actual de las artritis crónicas en edad infantil o juvenil establece que no es una enfermedad única, sino un grupo de entidades relacionadas, genéticamente heterogéneo, con trastornos inmunoinflamatorios fenotípicamente diversos que afectan a las articulaciones y otras estructuras, posiblemente activado por el contacto con un antígeno o antígenos externos. Las artritis crónicas se encuentran entre las enfermedades crónicas más frecuentes en la infancia y pueden ocasionar discapacidad a corto y largo plazo.
Para simplificar su manejo diagnóstico, desde un punto de vista radiológico se distinguen dos grandes grupos según predomine la afectación periférica o la axial (espondiloartropatías), pudiendo coexistir ambos tipos de manifestaciones.
Para su confirmación diagnóstica se valoran hallazgos clínicos (dolor articular, derrame, uveítis o respuesta al tratamiento antiinflamatorio), radiológicos (afectación articular), analíticos (velocidad de sedimentación globular, proteína C reactiva), genéticos (antecedentes familiares de enfermedad reumática, HLA-B27) y existencia de enfermedades concomitantes (psoriasis, enfermedad inflamatoria intestinal...), entre otros.
También se ha de descartar siempre la artritis séptica, por su gravedad y capacidad destructiva. La principal diferencia entre ambas entidades es el número de articulaciones afectadas, ya que en la séptica se afecta una sola articulación, mientras que en las inflamatorias la afectación habitualmente es múltiple (poliarticular), en ocasiones de forma simétrica.
Artritis crónicas de predominio periférico
Con cierta frecuencia su comienzo es pauciarticular.
Generalmente, el primer síntoma es la limitación funcional, ya que el niño no suele referir dolor. Sí puede manifestar cierta rigidez, cansancio y en ocasiones síndrome general con fiebre y malestar. Estos síntomas pueden mejorar con el ejercicio.
Dependiendo del cuadro originario, las manifestaciones articulares pueden variar desde una artritis monoarticular, periférica, como las artritis reactivas, hasta la afectación florida de manos y pies de la artritis idiopática juvenil (AIJ), si bien cualquier articulación puede resultar afectada.
En concreto, en la AIJ las zonas de mayor afectación son la articulación radio-cúbito-carpiana, las articulaciones de los huesos del carpo, las metacarpofalángicas y las interfalángicas proximales; en la artritis psoriásica se puede apreciar mayor afectación de las interfalángicas distales y en la artritis reactiva existe un predominio por las del pie.
En las radiografías se debe buscar:
- Desmineralización: se puede apreciar disminución de la densidad ósea en las zonas periarticulares, consecuencia de la rigidez y menor función, y la hipervascularización regional.
- Aumento de volumen: generalmente por derrame articular e hiperplasia de la sinovial, que no solo afecta a zonas articulares, sino también a la sinovial que rodea los tendones.
- Fenómenos reabsortivos: pequeñas erosiones de los márgenes óseos cercanos a la articulación, consecuencia de la invasión de la sinovial.
- Pinzamiento de los espacios articulares: indican la desaparición de los mismos por destrucción del cartílago articular.
Si la enfermedad progresa, los pequeños focos de reabsorción periarticulares y subcondrales (geodas), crecen en tamaño y, dependiendo de la agresividad del proceso, pueden generar la destrucción del espacio articular e incongruencias articulares. Sin embargo, si el proceso remite, bien por su menor agresividad o por el tratamiento, se produce una progresiva cicatrización de la sinovial, que genera retracciones del reborde óseo y pérdidas de la alineación.
Estas alteraciones, aunque predominan en las pequeñas articulaciones, también pueden apreciarse en las grandes articulaciones y en la columna, siendo el segmento más afectado la zona cervical alta. Es en la articulación atloaxoidea donde, como consecuencia de las retracciones, pueden ocurrir fenómenos de inestabilidad o luxación.
En la infancia se dan también algunas alteraciones específicas, como son:
- Las reacciones periósticas en falanges y metacarpianos.
- La anquilosis articular o fusión entre los huesos del carpo, las falanges y las apófisis articulares de la columna.
- Las anomalías del crecimiento, como consecuencia de la afectación epifisaria y destrucción de la fisis, lo que provoca un menor crecimiento de los huesos afectados.
Para el seguimiento de esta entidad se emplean, además de la radiología simple, los US y la RM. La primera permite valorar el aumento de partes blandas en las zonas articulares, así como el grado de vascularización de las mismas, lo que aporta información acerca de la actividad de la enfermedad. La segunda detecta precozmente el edema intraóseo que precede a la aparición de reabsorciones en la radiología, lo que permite valorar la agresividad y progresión del proceso, y la instauración del tratamiento oportuno de forma precoz.
Caso clínico 6
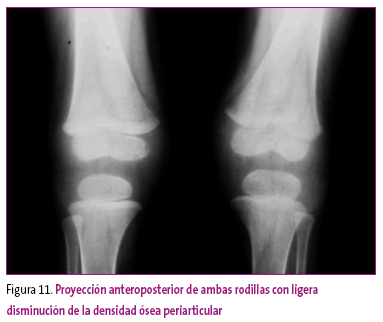
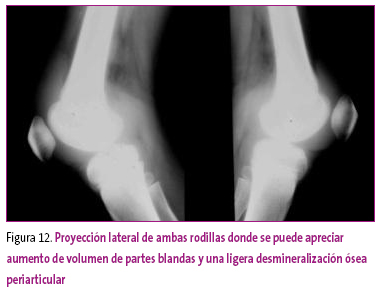
Paciente de 12 años que presenta dolor en ambas rodillas de varias semanas de evolución. Nota aumento de volumen y cierta rigidez, además de cansancio generalizado. Las pruebas de laboratorio muestran elevación de la proteína C reactiva y el factor reumatoideo fue positivo. Las imágenes radiográficas realizadas (Figuras 11 y 12) sugieren oligoartritis. El cuadro evolucionó hacia una poliartritis con aparición de focos inflamatorios en las manos.
Figuras 11. Mostrar/ocultar
Figuras 12. Mostrar/ocultar
Espondiloartritis
La afectación inflamatoria de la espondiloartritis (EA) puede mostrar solapamientos con la artritis crónica, mostrando como rasgo específico que afecta predominantemente a la columna.
El proceso inflamatorio habitual comienza con un cuadro clínico de dolor, rigidez y disminución de la funcionalidad, que se localiza de inicio en las articulaciones sacroilíacas, mostrando las siguientes características radiológicas en función de la evolución:
- Estadio 0: estudio radiográfico normal. Puede existir afectación, aunque no es detectable.
- Estadio 1: presencia de alteraciones incipientes o dudosas, como el aumento del espacio articular por derrame e inflamación de partes blandas.
- Estadio 2: hallazgos claros de afectación, como la pérdida del contorno óseo en sacro e ilíacas por desmineralización y reabsorción.
- Estadio 3: aparición de zonas de esclerosis reactiva y reabsorciones francas.
- Estadio 4: borramiento de la articulación. Si la enfermedad progresa tiende a la anquilosis o cierre del espacio articular.
Al evolucionar, la progresiva inflamación de las estructuras ligamentarias perivertebrales provoca:
- Pequeñas reabsorciones del borde superior e inferior de las vértebras, que pierden su forma habitual, más prominente en los extremos, y aparentan ser más cuadradas (squaring).
- Aparición de sindesmofitos: focos de calcificación en las zonas de inserción ligamentaria en los bordes vertebrales anteriores, que se dirigen hacia los espacios discales siguiendo el trayecto del ligamento.
- Calcificación de los ligamentos paravertebrales e incluso de los espacios discales, adoptando una imagen en "caña de bambú".
- Reabsorciones en zonas de inserción de fascias o ligamentos (entesitis).
Al igual que en otras enfermedades inflamatorias, serán las pruebas de laboratorio las que determinen la intensidad del proceso inflamatorio, junto con la valoración radiológica. La detección del proceso en fases precoces (prerradiológicas) y la instauración del tratamiento oportuno pueden mejorar la evolución. Para ello, se emplean técnicas de imagen más sensibles como la RM, que permite detectar el edema óseo y la inflamación intraarticular precozmente.
Caso clínico 7
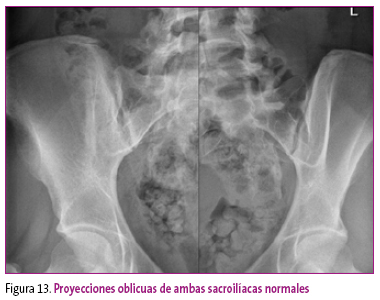
Paciente mujer de 13 años que, desde hace dos meses, presenta dolor en la zona lumbar baja. Antecedentes de cuadro inflamatorio intestinal crónico. La radiografía de columna lumbar y articulaciones sacroilíacas (Figura 13) fue interpretada como normal. Densidad ósea conservada.
Figura 13. Mostrar/ocultar
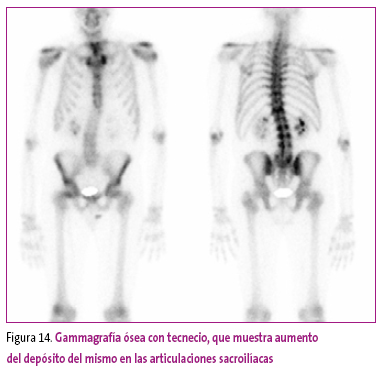
Ante la sospecha de enfermedad articular relacionada con su enfermedad de base, se decide realizar una gammagrafía ósea (Figura 14), donde se aprecia aumento del metabolismo óseo con mayor depósito de tecnecio en algunos lugares de la columna y en ambas articulaciones sacroilíacas.
Figura 14. Mostrar/ocultar
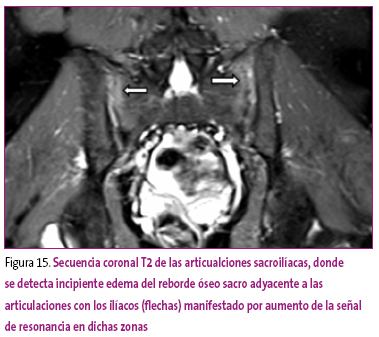
La posterior realización de una RM de pelvis (Figura 15) revela dónde se encuentra la afectación y conduce al diagnóstico de espondiloartritis asociada a su enfermedad intestinal.
Figura 15. Mostrar/ocultar
BIBLIOGRAFÍA RECOMENDADA
- Cassidy JT, Petty RE, Laxer RM, Lindsley C. Textbook of Pediatric Rheumatology, 5.ª ed. Philadelphia: Elsevier Saunders; 2006.
- Greenspan A. Radiología ortopédica. Una aproximación práctica. Philadelphia: Lippincott Williams & Wilkins; 2000.
- Helms CA. Fundamentos de radiología del esqueleto, 3.ª ed. Madrid: Marbán Libros; 2006.
- Herring W. Radiología básica. Aspectos fundamentales, 2.ª ed. Barcelona: Elsevier; 2012.
- Ozonoff MB. Radiología en ortopedia pediátrica. Buenos Aires: Editorial Médica Panamericana; 1982.