Aprendizaje del razonamiento clínico en Pediatría, ¿cómo podemos mejorar? A propósito de un caso de tos persistente
2 Médico de familia. CS de Torrero-La Paz. Zaragoza (España).
3 Pediatra. CS Torrero La Paz. Zaragoza (España).
4 Pediatra. CS Sagasta. Zaragoza (España).
RESUMEN
El razonamiento clínico es una competencia básica que deben adquirir y mantener los pediatras en su proceso formativo y desarrollo profesional. Sobre él se organiza la secuencia de actividades exploratorias, pruebas complementarias y tratamientos para cada paciente. Un paciente bien orientado facilita un uso adecuado de recursos, una reducción de eventos adversos ligados a la asistencia sanitaria y una resolución óptima del problema de salud del paciente.
Los centros de salud tienen una larga tradición de realizar sesiones clínicas con la finalidad de estar actualizados en cuanto a avances en diagnóstico y tratamiento. En los centros de salud con docencia para pediatras internos residentes, el número de sesiones que se realizan son más numerosas. Estas sesiones tienen como misión mejorar la práctica clínica de los residentes. En este trabajo describimos un caso clínico con el proceso de aprendizaje de razonamiento y una metodología de mejora continua de esta competencia como son las sesiones de aprendizaje del razonamiento clínico (ACR) en los centros de salud.
PUNTOS CLAVE
- Los médicos aprendemos de la experiencia; esta es la fuente más importante de aprendizaje, pero la sola exposición a los acontecimientos de la práctica cotidiana no garantiza un adecuado aprendizaje.
- Es fundamental exponer a todos los profesionales a diversas estrategias para la mejora del razonamiento clínico, el reconocimiento de patrones (no analítico) y el hipotético-deductivo (analítico), con el objeto de contribuir a la toma de decisiones finales más precisas.
- Favorecer en toda actividad formativa la integración de conocimientos, casos clínicos simulados y reales a fin de que construyan en la mente del profesional un acervo importante que les permita utilizar el modelo de reconocimiento de patrones, cuanto más pronto mejor.
- Las sesiones de ARC están diseñadas para ayudarnos a mejorar la resolución de los problemas.
INTRODUCCIÓN
A mediados de los años 60, comenzó a emerger el interés de algunos investigadores en educación médica por los procesos intelectuales inherentes al diagnóstico en Medicina y la toma de decisiones diagnósticas y terapéuticas. Uno de los padres de la educación médica, Georges Miller, realizó varios experimentos de razonamiento en voz alta, valorando la mejora de la habilidad en reconocer tras la entrevista clínica al menos siete diagnósticos diferenciales1.
Quedaba claro que no todo consistía en adquirir conocimientos para crear un archivo extenso, sino que era necesario también entender cómo dichos conocimientos archivados en la base de datos de la memoria eran utilizados por los expertos para generar diagnósticos certeros y para tomar decisiones correctas en condiciones a menudo distantes de las óptimas. Un acontecimiento crucial en esta nueva visión de la educación médica lo constituyó el libro de Elstein, Shulman y Sprafka Medical Problem Solving: an Analisis of Clinical Reasoning, que apareció en 19782. Los trabajos de Elstein y colaboradores sirvieron para promover el aprendizaje basado en problemas (ABP). En diversas facultades y escuelas de Medicina como MacMaster3,4 , Montreal, Québec (Canadá)5 y Maastricht (Holanda)6comenzaron a aplicar en la docencia a estudiantes de medicina el ABP.
En la década de los 80, Donald Schön7, observando el aprendizaje en varios contextos profesionales, formula la teoría del profesional reflexivo. Schön aporta la idea de que aprendemos a partir de la experiencia, y para mejorar el aprendizaje surge la necesidad de reflexionar sobre la práctica, como posteriormente promoverán Epstein y Borrell8. El simple hacer sin reflexión no implica aprendizaje. Así, surge posteriormente el ACR9 como un proceso que combina trabajo con casos, reflexión sobre lo aprendido revisando la evidencia científica sobre dicho problema de salud y analizando casos similares vividos por los participantes.
SESIONES CLÍNICAS DE APRENDIZAJE DEL RAZONAMIENTO CLÍNICO
Las sesiones clínicas de ARC responden a un modelo de formación participativo, basado en el modelo hipotético deductivo o analítico, que se imparte en un contexto que facilita la solución de problemas y la posterior reflexión sobre el caso, confrontándolo con los conceptos teóricos y con otros casos similares facilitados por los participantes.
El clínico que participa como alumno o como docente en una sesión ARC debe ser capaz de explicitar sus conocimientos, articularlos, explicarlos, criticarlos y corregirlos. Al hacerlo en voz alta, permite reflexionar en grupo sobre su propio proceso de razonar y contrastarlo con el monitor y el resto de compañeros y mejorar.
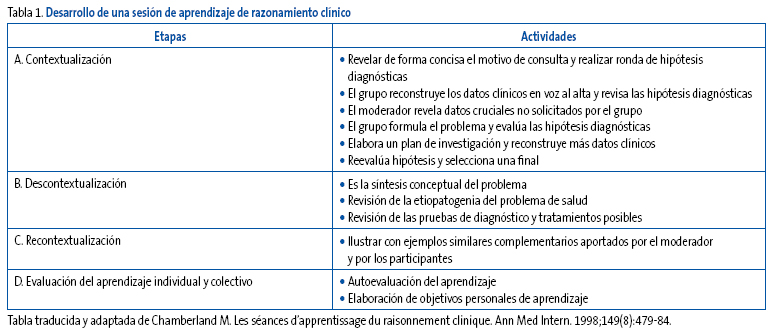
Una característica fundamental de las sesiones ARC es la generación precoz de hipótesis diagnósticas en los primeros momentos de la entrevista médico-paciente, tras la presentación del caso a estudio, con poca información. Posteriormente, se produce la colecta de datos que puedan corroborar las hipótesis generadas y la evaluación de estas. A continuación, se eligen las pruebas complementarias para precisar el diagnóstico. Finalmente, se adopta un plan de investigación y tratamiento. Es muy importante desarrollar todo el proceso de investigación y el porqué de todos pasos. El proceso de presentación del caso y su desarrollo se denomina contextualización. Esta primera etapa consume el 75% del tiempo total de la sesión clínica.
La fase final de las sesiones ARC se basa en dos etapas del proceso de aprendizaje. Por un lado, la descontextualización del caso, es decir, revisar la conceptualización teórica del problema de salud diagnosticado. Revisar someramente la epidemiología, la etiopatogenia, los signos y síntomas, así como las pruebas diagnósticas más habituales y las opciones de tratamiento. Esta etapa es importante porque nos facilitará a posteriori la transferencia y aplicación de conocimientos a otras situaciones similares. Nos ayudará a organizar y esquematizar los conocimientos adquiridos en la memoria. Después de esta fase viene la recontextualización a otros casos, momento en el que cada participante y el propio conductor aportan su experiencia clínica con algún caso similar al planteado, de tal forma que incorpore el caso trabajando a su acervo experimental reflexionado.
La sesión termina con un proceso de evaluación del aprendizaje. Cada participante debe valorar el desarrollo de la sesión para sí mismo, analizando aquellos conceptos o diagnósticos que maneja de forma correcta, los que deberá revisar o profundizar a través de un estudio individual. Finalmente, deberá establecer las estrategias de adquisición de conocimientos y habilidades cuya carencia personal haya detectado. Cada uno es responsable de completar sus objetivos educacionales. Este método de trabajo está resumido en la Tabla 1.
Tabla 1. Mostrar/ocultar
La implantación de sesiones ARC en los centros de salud puede ser una herramienta educativa adecuada a nuestro ambiente y puede contribuir a una mejora del razonamiento clínico en atención primaria. Se propone un ejemplo tipo de sesión ARC a continuación.
CASO CLÍNICO: LACTANTE CON TOS PERSISTENTE
Los profesionales sanitarios del centro se reúnen en sesión clínica. La persona que ha preparado la sesión conduce el caso. El objetivo de la actividad es estimular al máximo la capacidad de razonamiento clínico del equipo. Para ello, la presentación del caso requiere de una metodología que permita estimular la participación y activar el proceso de razonar. El conductor irá procediendo en una serie de pasos que enumeramos a continuación, de tal forma que el grupo realice un buen ejercicio de razonamiento.
ETAPA DE CONTEXTUALIZACIÓN
Paso 1. Información de partida y generación de la tabla de diagnósticos diferenciales
El conductor de la sesión debe facilitar al grupo una mínima información del caso que permita comenzar a pensar en diagnósticos diferenciales. Por ejemplo: "Lactante mujer de dos años y siete meses con tos persistente o crónica desde hace dos meses".
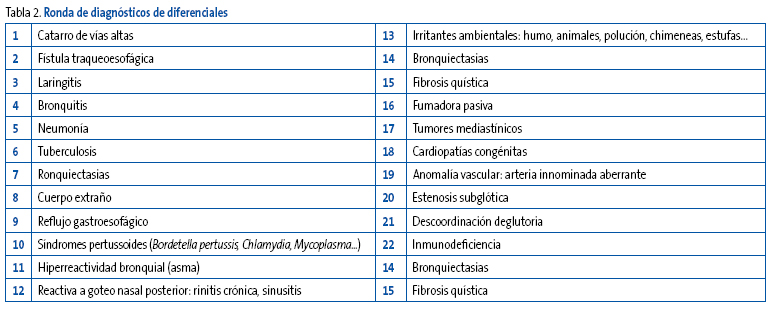
El grupo comienza a facilitar diagnósticos que podrían ajustarse a esta información clínica inicial. En la sesión de este caso clínico, con esta información básica surgieron espontáneamente los ocho primeros diagnósticos detallados en la Tabla 2, el resto corresponde a los diagnósticos se surgieron tras aportar más datos sobre la anamnesis.
Tabla 2. Mostrar/ocultar
La propuesta es que participen todos los asistentes. Puede sugerirse que cada persona escriba en un papel de uno a tres diagnósticos que irán compartiendo en voz alta por turno hasta alcanzar unos 20 diagnósticos.
Paso 2. Solicitud de nueva información y primeros descartes diagnósticos
Una vez que se ha finalizado la ronda de diagnósticos, se indica a los asistentes que vayan solicitando información en relación con las etapas de la entrevista clínica: datos de anamnesis y exploración física.
Se hará hincapié en recordar a los participantes que preguntan que indiquen la relación de la solicitud de información con alguno de los diagnósticos ya mencionados. En caso de que la pregunta realizada suponga un nuevo diagnóstico no considerado previamente, se añadirá a la lista recogida al comienzo.
Los casos clínicos de las sesiones de ARC pueden ser reales, reales-adaptados o simulados con finalidad docente. En cualquiera de estas opciones, el conductor debe disponer de un guión con la información clínica de la que se disponía (casos reales), o bien de la información clínica que le parece oportuno facilitar desde el punto de vista docente. Es decir, puede ocurrir que, ante preguntas de datos de anamnesis o exploración física, el conductor del caso informe de que no se dispone de dicho dato.
En el caso de la tos persistente, la información que se facilitó a petición de los participantes se detalla en la Tabla 3. A modo de ejemplo, secuenciamos un diálogo entre participante y conductor:
Tabla 3. Mostrar/ocultar
PARTICIPANTE: ¿Cuánto tiempo lleva tosiendo el lactante?
CONDUCTOR: ¿Por qué precisas esta información?
PARTICIPANTE: ¿Cuánto tiempo lleva tosiendo el lactante?
CONDUCTOR: ¿Por qué precisas esta información?
PARTICIPANTE: Si el paciente estuviera tosiendo desde hace meses, podríamos considerar algún trastorno congénito, mientras que si ha comenzado tras un proceso catarral podrían considerarse con más fuerza causas infecciosas.
PARTICIPANTE: ¿Ha estado hospitalizado por algún motivo en los últimos meses?
CONDUCTOR: ¿Por qué precisas esta información?
PARTICIPANTE: Por que la tos en lactantes puede permanecer de forma residual tras procesos infecciosos agudos.
PARTICIPANTE: ¿Los padres son fumadores?
CONDUCTOR: ¿En qué diagnostico estás pensando?
PARTICIPANTE: Los lactantes con fumadores en su entorno íntimo pueden presentar hiperreactividad bronquial al humo del tabaco.
También se solicitará en esta etapa la medicación que el paciente estuviera consumiendo.
Paso 3. Revisar los diagnósticos recogidos en función de la información de la anamnesis y antecedentes
Entre todos los participantes deben decidir, con los datos disponibles, qué diagnósticos podrían descartarse en ese momento. De forma individual, cada uno debería identificar un conjunto de cinco a siete hipótesis diagnósticas que les van a guiar en la exploración física, ya que, según Miller1, los expertos inician la exploración de un caso con al menos de cinco a siete hipótesis en mente que les guían en la exploración.
Un objetivo importante será remarcar a los participantes que no se pueden descartar diagnósticos en función de información no confirmada por nosotros.
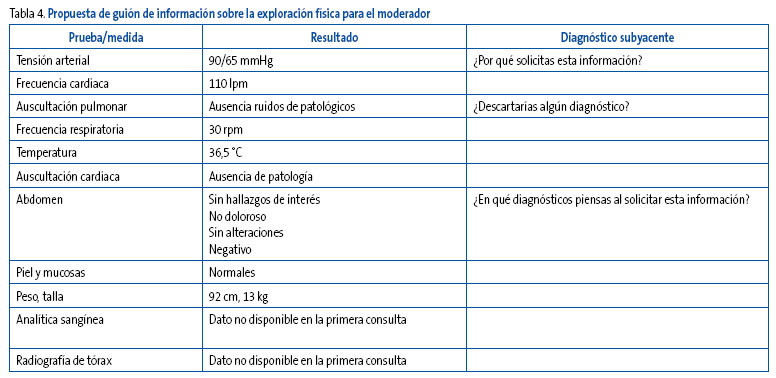
Paso 4. Información de la exploración física del paciente
Los participantes irán demandando información de la exploración con la finalidad de apoyar unos diagnósticos o descartar otros (Tabla 4). Se hará hincapié en solicitar información de aquellos signos que consideremos banderas rojas de los diagnósticos considerados. Es decir, descartar criterios de alarma o gravedad.
Tabla 4. Mostrar/ocultar
En este caso, la información que se fue facilitando figura en la Tabla 3. A modo de ejemplo, transcribimos un intercambio de información entre conductor y participante:
PARTICIPANTE: ¿Puede indicarme cómo era la auscultación pulmonar?
CONDUCTOR:¿Para qué diagnósticos es relevante la auscultación pulmonar?
PARTICIPANTE: Si pienso en un proceso infeccioso respiratorio, espero una auscultación patológica con sibilancias y crepitantes; mientras que si considero un proceso digestivo, espero una auscultación normal.
Se continuaría facilitando información a demanda de los participantes sobre peso, talla, auscultación cardiaca, abdomen, etc.
Al concluir la exploración física, el conductor indicará al grupo la revisión de los diagnósticos y la eliminación de diagnósticos existentes o incorporación de diagnósticos que no se habían considerado previamente.
Paso 5. Propuesta de tratamiento empírico y/o solicitud de pruebas
Descartadas las banderas rojas (red flags)10, es decir, aquellas situaciones graves que requieren una actuación rápida urgente, el grupo debe plantearse establecer un plan con la familia y el paciente. Por ello, se indica al grupo que deben pronunciarse sobre si iniciarían tratamiento empírico y remitirían al paciente a domicilio, o bien derivarían al hospital de forma urgente o solicitarían alguna prueba complementaria vía preferente o normal.
El manejo que se decidió en este caso se esquematiza en la Tabla 5.
Tabla 5. Mostrar/ocultar
En el caso ejemplo, cerramos la consulta con una nueva cita para dentro de siete días, en la que evaluaremos efecto del tratamiento y la evolución. En el caso de iniciar tratamiento empírico, el grupo deberá explicitar cuál y dar cita de revisión. En caso de solicitar prueba complementaria, por ejemplo una radiología, si se hizo en su momento, se facilitará al grupo la imagen para su diagnóstico.
En caso de que el grupo considere derivar al Servicio de Urgencias de un hospital, el grupo deberá elaborar el volante de derivación con la descripción lo más sucinta y clara posible del motivo de derivación, la anamnesis, la medicación, la exploración física, el tratamiento si ha precisado y los diagnósticos diferenciales de sospecha que motivan el traslado al centro hospitalario.
En función de cómo evolucione el caso, los datos clínicos irán aproximando a los participantes en cada momento a un diagnóstico más certero.
En el caso que nos ocupa, se continuó dando información a petición de los participantes: "A los cinco días acude de nuevo la madre por persistencia del cuadro de tos sin fiebre que no mejora con jarabe. Refiere pérdida de apetito y no ganancia ponderal. Lleva tres semanas sin ganar nada de peso".
Se revisan los diagnósticos y los signos y síntomas: tos, astenia y pérdida de peso. Los participantes vuelven a realizar preguntas para ir concretando hipótesis diagnósticas.
Ante la pregunta de un participante de si a la niña se le había realizado la prueba de la tuberculina (PT), el conductor del caso refiere que la madre comentó en la consulta que ella creía que se la habían hecho en el hospital pero no les comentaron nada del resultado. Por lo tanto, y ante la ausencia de evidencia del resultado de la prueba, se indica la PT. Los alumnos solicitan igualmente una radiografía de tórax, pruebas de diagnóstico rápido de infecciones respiratorias y analítica de sangre. La PT sale positiva: 12 mm. La analítica de sangre nos informa de que la hemoglobina y el hematocrito están dentro de la normalidad. Existe eosinofilia, linfocitosis y leucopenia ligera. La velocidad de sedimentación globular está en 18.
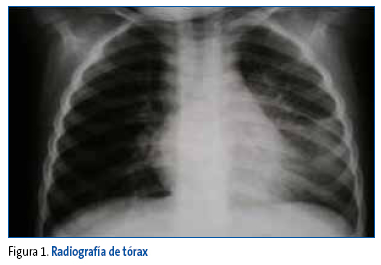
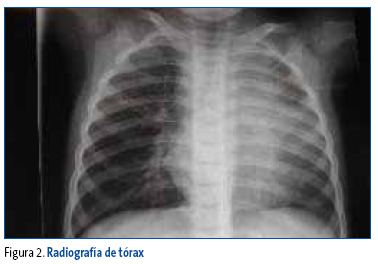
La placa (Figuras 1 y 2) se realizó de forma ambulatoria. Se mostró a los alumnos para que describieran los hallazgos. Se aprecia una imagen de condensación pulmonar que identifican los alumnos.
Figura 1. Mostrar/ocultar
Figura 2. Mostrar/ocultar
Con toda esta información, y dado que existen indicios claros de una sospecha de infección tuberculosa, el grupo valora derivar a la lactante al Servicio de Urgencias del hospital de referencia. Entre todos los alumnos, se procede a elaborar el volante de derivación a Urgencias: "Lactante de dos años y siete meses con radiografía de torax con condensación en língula y prueba de tuberculina positiva. Derivamos para estudio y tratamiento de sospecha de primoinfección tuberculosa".
Esta sospecha hace activar otras tareas, como es la de iniciar un estudio de convivientes, por lo que se debe declarar el caso como sospecha de tuberculosis al Servicio de Salud Pública.
Paso 6. Descarte de diagnósticos tras los resultados de las pruebas o la derivación a Urgencias e identificación del diagnóstico final
Los participantes solicitarán nuevas pruebas complementarias en el Servicio de Urgencias con un abanico diagnóstico más delimitado.
En el caso que nos ocupa, el conductor facilitará los resultados del análisis de los jugos gástricos, que resultó negativo. Los alumnos proponen otros métodos diagnósticos y el conductor del caso informa de que la paciente fue sometida a una broncoscopia que identificó un granuloma endobronquial tuberculoso. Esta prueba llevó al diagnóstico final.
Gracias al diagnóstico de la niña y a la investigación de contactos íntimos, se pudo detectar a pacientes bacilíferos positivos asintomáticos. Resultó que el abuelo padecía una tuberculosis activa.
ETAPA DE DESCONTEXTUALIZACIÓN
En esta etapa revisamos la etiopatogenia, los procedimientos diagnósticos más frecuentes y los tratamientos indicados en la infancia, resaltando aquellos aspectos más relacionados con nuestro caso. A modo de ejemplo, el moderador podría aportar la siguiente reflexión:
“Los niños, debido a su inmadurez inmunológica, son más vulnerables a la infección tuberculosa. El infectado con mayor frecuencia desarrolla la enfermedad. Generalmente, son más frecuentes las formas diseminadas y graves, por lo que es importante iniciar el tratamiento de la enfermedad latente para evitar su progresión.
La enfermedad pulmonar en la infancia es insidiosa y progresiva, con síntomas generales leves, siendo los más frecuentes tos, astenia, anorexia, pérdida de peso y fiebre o febrícula. La imagen radiológica más frecuente en la radiografía de tórax son adenopatías con afectación pulmonar en forma de infiltrado neumónico o bronconeumónico. Es rara la imagen de caverna propia del adulto.
Si no existe un paciente adulto con tuberculosis activa conocido en el entorno del lactante, el diagnóstico se puede retrasar mucho en el tiempo por falta de sospecha, ya que la mayoría de los lactantes son paucibacilares y con lesiones cerradas, por lo que los estudios bacteriológicos son negativos. Lo que contrasta con la enfermedad en los adultos. Otro elemento que retrasa el diagnóstico es el hecho de que la PT pueda ser negativa, especialmente en las primeras semanas tras el contacto (efecto ventana) y, en especial, entre los más pequeños.
En muchas ocasiones, debemos tomar decisiones terapéuticas con métodos diagnósticos menos específicos de los deseados. El diagnóstico de la tuberculosis en el lactante se basa, frecuentemente, en la PT, clínica sospechosa, radiología sugestiva, y contacto con adulto contagioso.”
ETAPA DE RECONTEXTUALIZACIÓN
En esta etapa se compartirán por parte del moderador y por parte de los participantes casos de enfermedad tuberculosa atendidos en consulta. Se hará hincapié en las semejanzas y diferencias en el proceso diagnóstico, pruebas complementarias y aprendizajes alcanzados con dichos casos.
ETAPA DE EVALUACIÓN DEL APRENDIZAJE
- Evaluación del aprendizaje individual.
-
Evaluación del aprendizaje grupal:
“Hemos aprendido a través de este caso clínico:- Que no se debe presuponer que el profesional anterior ha realizado TODO lo necesario, y tomarlo como excusa para no replantearnos el caso, aun cuando el paciente nos sea referido de un nivel asistencial superior.
- La tuberculosis debe ser sospechada ante cualquier sintomatología pulmonar persistente, especialmente en el niño pequeño, ya que resulta de mayor dificultad diagnóstica.
- La PT en el niño puede ser negativa, especialmente en los más pequeños y en las primeras 4-8 semanas tras el contacto índice. Una PT negativa no descarta el diagnóstico, siendo necesario repetirla tras este intervalo.
Ante una sospecha de tuberculosis en el niño, está indicado el estudio epidemiológico de los contactos adultos. A través de ellos, generalmente se puede confirmar el diagnóstico.”
BIBLIOGRAFÍA
- Miller GA. The magical number seven, plus or minus two. Psychol Rev. 1956;63:81-97.
- Elstein AS, Shulman LS, Sprafka SA. Medical Problem Solving. An Analysis of Clinical Reasoning. Cambridge: Harvard University Press; 1978.
- Norman G, Brooks L, Colle C, Hatala R. The benefit of diagnostic hypotheses in clinical reasoning: Experimental study of an instructional intervention of forward an backward reasoning. Cogn Instr. 1999;17:433-48.
- Schmidt HG, Norman GR, Boshuizen HP. A cognitive perspective on medical expertise: theory and implication. Acad Med. 1990; 65:611-21.
- Dauphinee WD. Canadian medical education: 50 years of innovation and leadership. CMAJ. 1993;148:1582-8.
- Boshuizen HPA, Schmidt HG. On the role of biomedical knowledge in clinical reasoning by experts, intermediates and novices. Cogn Science. 1992;16:153-84.
- Schön D. The Reflective Practiotioner: How Professionals Think in Action. New York: Basic Books; 1983.
- Borrell-Carrio F, Epstein RM. Preventing errors in clinical practice: a call for self-awareness. Ann Fam Med.2004;2:310-6.
- Chamberland M. Les séances d'apprentissage du raisonnement clinique. Ann Med Intern. 1998;149:479-84.
- Heneghan C, Glasziou P, Thompson M, Rose P, Balla J, Lasserson D, et al. Diagnostic Strategies used in primary care. BMJ. 2009;338:b946.