La necrosis y los tumores en el área musculoesquelética. Diagnóstico radiológico
LAS NECROSIS ÓSEAS
Durante la infancia se pueden apreciar numerosos procesos de necrosis avascular (NAV) ósea, principalmente epifisarios. Sus características radiológicas son comunes, aunque pueden variar ligeramente dependiendo de la región afectada.
Conviene diferenciar entre lesiones necróticas secundarias a isquemia, que en la infancia generalmente son idiopáticas, de las denominadas osteocondrosis, que generalmente son de localización apofisaria, y consecuencia de una excesiva tracción de los tendones que en ella se insertan. En el primer grupo, en la edad infantil, la más conocida es la enfermedad de Perthes o NAV de la cadera. En el segundo grupo se incluyen, entre otras, las osteocondrosis de la tuberosidad anterior de la tibia y de la de la tuberosidad posterior del calcáneo, que serán tratadas en otro apartado.
Desde el punto de vista radiológico, un hueso que sufre un proceso isquémico generalmente presenta:
- Aparición de zonas de rarefacción o de alteración de la densidad, que en un principio se caracterizan por la presencia de desmineralización, aunque pronto aparecen fenómenos de esclerosis delimitando la zona afectada.
- Fracturas y deformidad. Como consecuencia de la carga, se producen hundimientos de los rebordes óseos subcondrales, con aparición de líneas de fractura y aplanamiento de la articulación en las zonas de carga. El aplanamiento puede conllevar un aumento del diámetro transverso de la epífisis que sobrepasa el reborde articular.
- Fragmentación ósea y reabsorciones. Los núcleos epifisarios, además de deformarse, pueden fragmentarse, originando varios focos de osificación dentro de la epífisis. Las áreas necróticas sufren fenómenos de reabsorción, que se detectan en las pruebas de imagen por su aspecto quístico.
- Afectación fisaria, con la consiguiente alteración en el crecimiento del hueso.
- Incongruencia articular, consecuencia de la deformidad de la epífisis, y que puede conllevar a una artrosis. Esta alteración solamente se aprecia en fases avanzadas de la enfermedad.
Cuando la necrosis se presenta en el interior del hueso endomedular (infarto óseo) sin que ocurra afectación epifisaria, el rasgo más común es la alteración de la densidad (zonas de esclerosis irregulares), siendo poco frecuentes el desarrollo de fracturas.
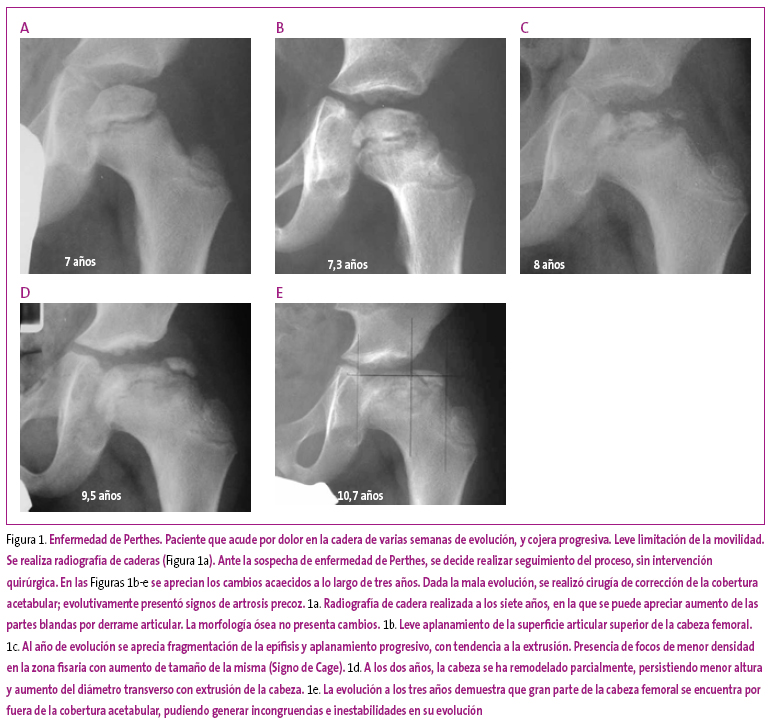
Enfermedad de Legg-Calvé-Perthes
La NAV de cabeza femoral ocurre más frecuentemente en varones (5:1) y puede presentar todos los signos mencionados con anterioridad.
- En la fase inicial, la radiografía es normal. Ecográficamente se puede detectar derrame articular y edema de partes blandas, signos precoces e inespecíficos que se han de diferenciar, dada la similitud de síntomas, de las artritis infecciosas. Si en esta fase se realizara una gammagrafía, se podría apreciar una disminución en el depósito de radiofármaco en la cabeza femoral.
- Los primeros signos radiográficos son la desmineralización ósea periarticular con edema de partes blandas, que puede generar borramiento de los planos grasos vecinos. La asimetría en el tamaño respecto a la epífisis contralateral, y la deformidad, serán los signos a valorar durante su evolución.
-
La aparición de una línea hipodensa en el hueso subcondral (crescent sign) por fractura trabecular, la aparición de fenómenos de vacío por la presencia de gases nitrogenados y el ensanchamiento epifisario son signos que reflejan la progresión del cuadro (Figura 1).
Figura 1. Mostrar/ocultar - Evolutivamente aparecerán fenómenos de reabsorción y reparación, que se constatan por la presencia de geodas y esclerosis de forma irregular, y que pueden extenderse hasta la zona fisaria y asociarse a ensanchamiento metafisario.
- En fases avanzadas se producen fenómenos artrósicos como consecuencia de la incongruencia articular por la deformidad epifisaria.
Aunque se han planteado diversas clasificaciones para intentar predecir la evolución del proceso, pocas son realmente útiles. También se han descrito algunos signos de riesgo, que se asocian a una mayor probabilidad de precisar corrección quirúrgica de las deformidades:
- Signo de Cage: se describe como la presencia de una zona de baja densidad en la parte lateral de la cabeza femoral.
- Extrusión del borde lateral de la cabeza, sobresaliendo del reborde articular.
- Subluxación lateral de la cabeza femoral.
- Inclinación u horizontalización del cartílago fisario, que indicaría un cierre precoz del mismo.
- Presencia de alteraciones metafisarias difusas con deformidad y cambios en la densidad.
Enfermedad de Scheuermann
Esta entidad, también conocida como hipercifosis dorsal juvenil, y que generalmente tiene una evolución benigna, se debe a la NAV de los platillos vertebrales; se caracteriza por la irregularidad de los mismos (epífisis), principalmente en su región dorsal, la afectación de al menos tres cuerpos consecutivos, y la tendencia al acuñamiento vertebral e hipercifosis. Las deformidades del contorno son consecuencia de pequeñas herniaciones del disco intervertebral hacia el interior del hueso, hernias de Schmörl, que pueden deberse a una menor consistencia ósea o alteración de los platillos vertebrales.
LAS OSTEOCONDROSIS
Se denomina osteocondrosis a un grupo de entidades que se presentan por lo general en la infancia o adolescencia, y se caracterizan por un origen incierto, posiblemente traumático, y un componente de necrosis ósea.
Se distinguen tres grupos:
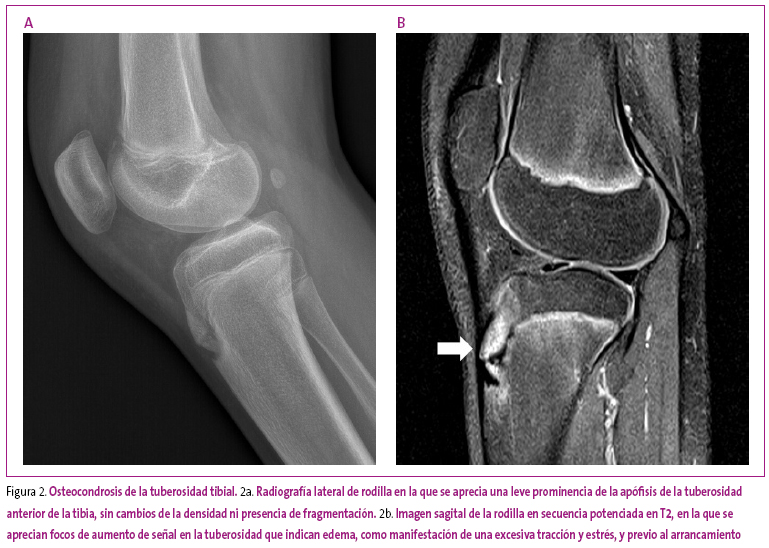
Los arrancamientos apofisarios
Los arrancamientos se presentan en zonas de inserción tendinosa donde existe una gran tensión con las maniobras de tracción, como pueden ser la tuberosidad tibial anterior, la apófisis posterior del calcáneo, los polos superior e inferior de la rótula, los isquiones, etc. Afecta a jóvenes que tienen una intensa actividad física y una masa muscular muy desarrollada, antes del cierre de los cartílagos fisarios, que ocurre durante la adolescencia. El síntoma principal es el dolor con la tracción o el ejercicio. Se debe diferenciar de los arrancamientos traumáticos agudos o las fracturas por avulsión.
El grado de afectación radiográfica es variable y va desde la normalidad, pasando por una leve separación de la apófisis de su base, hasta llegar a presentar un verdadero arrancamiento, lo cual es poco frecuente. Cuando el cuadro es clínicamente activo, se objetiva un aumento del grosor tendinoso en la zona de inserción.
Durante el proceso, se observan fragmentos epifisarios que, separados de su base, aparecen incluidos en el propio tendón. Una vez que la maduración llega a su fin, se produce la fusión de los diferentes fragmentos, conformando una apófisis ósea más prominente de lo habitual. Es el momento en el que cede el dolor.
Mediante técnicas complementarias se puede apreciar la alteración del tendón adyacente y el edema de partes blandas (Figura 2).
Figura 2. Mostrar/ocultar
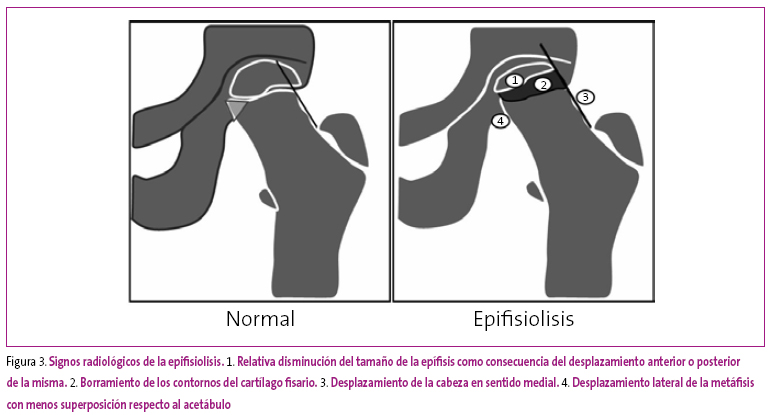
Las fracturas fisarias o epifisiolisis
Se denomina epifisiolisis al deslizamiento de la epífisis sobre la metáfisis, como consecuencia de una fractura espontánea del cartílago fisario. Su etiología es incierta, pudiendo intervenir factores traumáticos y hormonales (es más frecuente en la adolescencia y en varones). También se pueden incluir dentro del grupo de las necrosis óseas.
Su localización más frecuente es la cabeza femoral, apreciándose un desplazamiento de la misma en sentido posterior, medial e inferior, y generando una deformidad en varo con rotación externa y aducción del fémur. Siempre es útil comparar la extremidad afecta con la contralateral.
Los signos radiológicos que se describen son (Figura 3):
Figura 3. Mostrar/ocultar
- Triángulo de Capener. Corresponde a una zona triangular visible y delimitada por la línea fisaria, el reborde medial de la metáfisis femoral y el reborde posterior del acetábulo que se continúa con el isquión. Lo habitual es que este triángulo sea visible y que, cuando desaparezca, indique el deslizamiento epifisario.
- Borramiento de la línea fisaria.
- Disminución del tamaño epifisario, proyeccionalmente y como consecuencia de su desplazamiento parece más pequeña.
- Pérdida de la alineación entre el cuello y la cabeza femoral en su borde lateral. Una línea trazada sobre el borde lateral del cuello femoral, en condiciones normales, corta parte de la cabeza femoral. El desplazamiento epifisario hace que esto no ocurra. La remodelación posterior hará que el cuello se deforme y aparezca una giba en la parte lateral del cuello denominada giba de Herndon. Algunos autores consideran que esta deformidad es la causante del síndrome de choque o atrapamiento femoroacetabular que se observa en adultos jóvenes.
Habitualmente requiere estabilización quirúrgica como tratamiento.
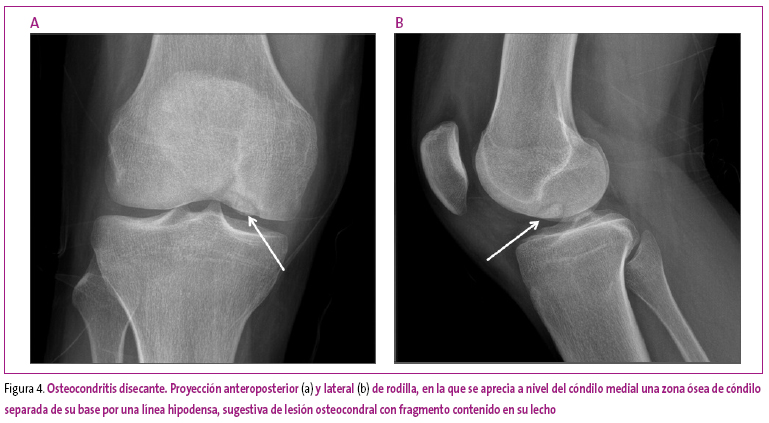
Las osteocondritis disecantes
Son lesiones que probablemente tengan su origen en microtraumatismos repetidos y correspondan a focos de lesión condral asociados con frecuencia a lesión o fractura subcondral. Son frecuentes en la rodilla de adolescentes, y se localizan preferentemente en la porción central o lateral del cóndilo medial.
Radiológicamente se caracterizan por el hallazgo de una fractura focal del hueso subcondral, que queda incluido en un nicho o cavidad dentro del propio hueso (Figura 4).
Figura 4. Mostrar/ocultar
Este fragmento en ocasiones está recubierto por el cartílago y es estable, pero cuando se asocia a rotura del cartílago articular, el fragmento puede desprenderse de su lecho y migrar por el espacio articular, actuando como un cuerpo libre. El nicho dejado por el fragmento puede remodelarse, y habitualmente ocasiona un aplanamiento de la superficie condílea.
LOS TUMORES ÓSEOS
Las lesiones tumorales no son una patología frecuente, pero ante su sospecha tiene especial importancia profundizar en su diagnóstico de la forma lo más rápida posible, para su confirmación o exclusión.
Los pacientes con tumores musculoesqueléticos pueden presentar una demora en el diagnóstico que con frecuencia condiciona el pronóstico. Los motivos de dicha demora son varios, entre los que cabe destacar:
- Los antecedentes. Es frecuente que un paciente con tumor óseo acuda a consulta por dolor, y lo relacione con un antecedente traumático. Es importante determinar si la intensidad, la localización y la duración de los síntomas son acordes con el antecedente.
- El desconocimiento semiológico. La escasa incidencia de este tipo de lesiones hace que la semiología básica se interprete mal, considerando como banales lesiones que pueden ser malignas.
- La burocracia. Las listas de espera, la necesidad de pruebas complementarias complejas, la falta de centros de referencia, son otros factores que pueden influir en la dilación del diagnóstico.
Como idea fundamental debe asumirse que, ante la sospecha de un tumor óseo, debe remitirse al paciente con urgencia a un centro de referencia en este tipo de lesiones.
Los signos radiológicos de las lesiones tumorales óseas en la edad pediátrica se basan en datos como la alteración morfológica, la variación de la densidad, la presencia de reacción perióstica y la masa de partes blandas.
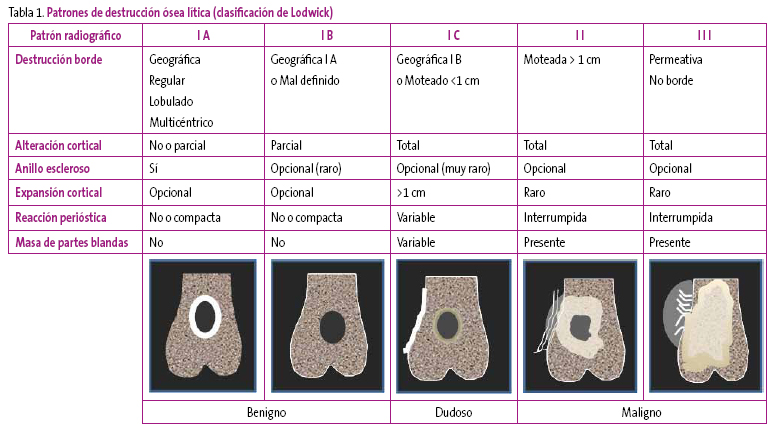
Ante una lesión destructiva focal se han de considerar los siguientes aspectos: el patrón de destrucción, la delimitación o margen de la lesión, la zona donde asienta, el tipo y el grado de afectación de la cortical, etc. Para su análisis se puede utilizar la clasificación de Lodwick, que orienta el diagnóstico según el grado de agresividad de la lesión (Tabla 1):
Tabla 1. Mostrar/oculta
- El patrón geográfico (tipo I) es aquel que presenta un borde bien definido o con un margen de transición entre el tejido normal y el patológico menor de 1 cm.
- Las lesiones de tipo moteado (tipo II) son aquellas que están bien definidas en una región, y en las que el borde de transición entre lo normal y lo patológico es mayor de 1 cm.
- El patrón permeativo (tipo III) corresponde a una afectación ósea difusa en la que no se diferencia claramente el tejido normal del patológico y no se aprecia un margen de transición.
- La expansión cortical generalmente indica un crecimiento lento de la lesión, que permite la remodelación de la cortical desde fuera.
- La infiltración cortical indica un crecimiento rápido, con destrucción de la misma.
Las lesiones geográficas (tipo I) se subdividen a su vez en tres tipos: A, B y C, dependiendo de:
- A. Presencia de un anillo escleroso con borde regular, lobulado o multicéntrico, sin alteración de la cortical.
- B. Borde no escleroso bien definido y afectación parcial de la cortical.
- C. Borde mal definido, con margen de transición estrecho (<1 cm) y afectación de la cortical total.
Las lesiones tipo IA y IB generalmente corresponden a lesiones poco agresivas y benignas. Las lesiones tipo II y III se consideran claramente agresivas y, si están generadas por un tumor, probablemente este sea maligno. Las lesiones tipo IC, se consideran indeterminadas.
No se debe olvidar que una lesión agresiva no es sinónimo de tumor, ya que las infecciones también pueden tener un comportamiento agresivo.
Respecto al diagnóstico diferencial, este dependerá en gran medida de la edad del paciente y la localización de la lesión en el hueso.
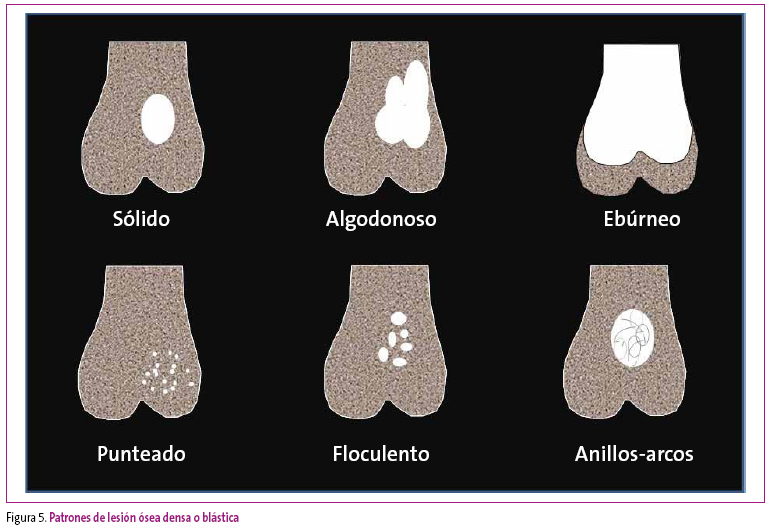
Las lesiones blásticas o esclerosas son las que se manifiestan con una mayor atenuación de la radiación X. Pueden deberse a engrosamientos corticales, focales o difusos, grumosos o laminares; a engrosamientos del hueso trabecular, generalizados, nodulares o lobulados; o secundarias a aumentos difusos de la atenuación, por cambios del contenido endomedular (mielofibrosis). En la Figura 5 vienen representados los principales patrones de afectación con matriz blástica del hueso.
Figura 5. Mostrar/ocultar
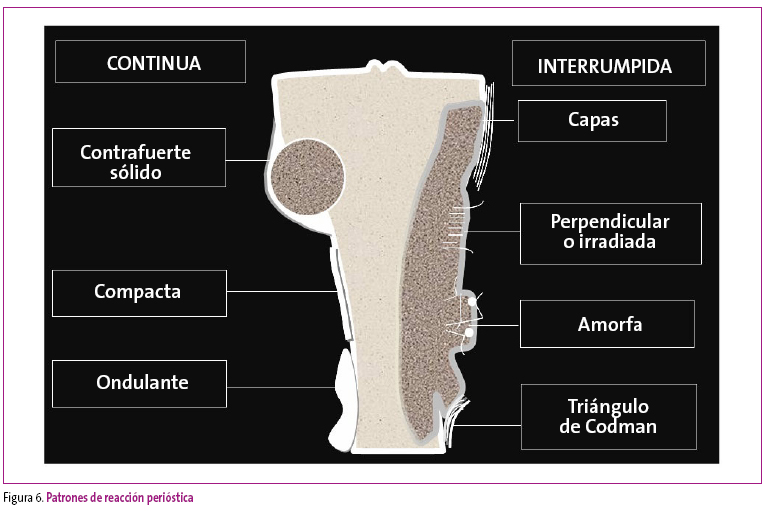
Las reacciones periósticas son alteraciones relativamente frecuentes, traducen la existencia de un mecanismo de defensa ante una agresión interna o externa al hueso y son proporcionales a la intensidad y la duración de dicha agresión. Se clasifican en dos grandes grupos: compactas o interrumpidas.
Las reacciones de tipo compacto son aquellas en las que la aposición perióstica es continua, existiendo diferentes modalidades: la laminar fina, en el caso de una agresión leve y de corta duración; la laminar gruesa, con capas superpuestas sin espacio entre ellas, en el caso de agresiones leves pero duraderas, o con morfología ondulante, de origen similar al anterior.
Las reacciones periósticas interrumpidas se clasifican en:
- Estratificadas, como consecuencia de aposiciones periósticas separadas entre sí, y que indican lesiones de comportamiento agresivo que infiltran la cortical.
- Perpendiculares, en las que la lesión destruye la cortical y engloba el periostio, de manera que este crece en la misma dirección que la lesión.
- Anárquicas, similares a las anteriores, pero con un crecimiento desorganizado del periostio en el interior de la lesión.
Analizando los extremos de la reacción perióstica (Figura 6), cabe apreciar dos tipos de unión entre la reacción perióstica y la reacción cortical. La de tipo “contrafuerte”, que sugiere un crecimiento lento de la lesión con formación de una reacción compacta que limita la lesión, y la forma en “Triángulo de Codman” que indica un crecimiento rápido de la lesión.
Figura 6. Mostrar/ocultar
Como ya se ha comentado, la valoración de la patología ósea no sería completa si no se atendiera también a la valoración de las alteraciones extraóseas o de partes blandas, que en muchas ocasiones son clave para el diagnóstico (inflamación periarticular, calcificaciones, derrames articulares, desplazamiento de las almohadillas grasas…).
Un ejemplo clásico es la existencia de masas de partes blandas asociadas a lesiones óseas agresivas, con un patrón infiltrante, y que apenas genera cambios de la densidad ósea. Se pueden apreciar burbujas de gas en abscesos por osteomielitis, componentes cálcicos de matriz condroide u osteoide en las masas tumorales, etc.
TUMORES ÓSEOS COMUNES
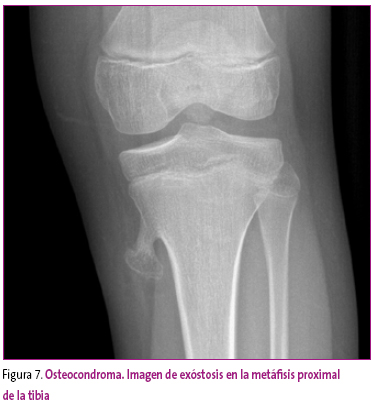
Exóstosis ósea (osteocondroma)
Es la tumoración ósea primaria más común. Generalmente asienta en zonas metafisarias, y se caracteriza por una formación de tejido óseo en continuidad con la cortical del hueso, y recubierto por una fina capa de cartílago (Figura 7).
Figura 7. Mostrar/ocultar
Cuando es múltiple, corresponde a una displasia ósea (osteocondromatosis), que puede degenerar hacia la malignidad en un 10% de los casos, generalmente de las lesiones que asientan en el tronco. En su crecimiento puede deformar elementos óseos vecinos o comprimir estructuras vasculoneurales, generando síntomas.
Los signos y síntomas que pueden indicar malignización, son: aparición de dolor, aumento del tamaño y, principalmente, el aumento del grosor de la caperuza cartilaginosa que lo recubre.
Lesiones líticas benignas
Dentro de este grupo se encuentran la mayoría de las lesiones fibrosas y cartilaginosas, además de las lesiones quísticas.
Las lesiones fibrosas son relativamente frecuentes; muchas de ellas se localizan en el borde del hueso, en la zona metafisaria, y ocasionan una leve insuflación de la cortical rodeadas de un anillo escleroso. Su interior suele ser hipodenso y homogéneo.
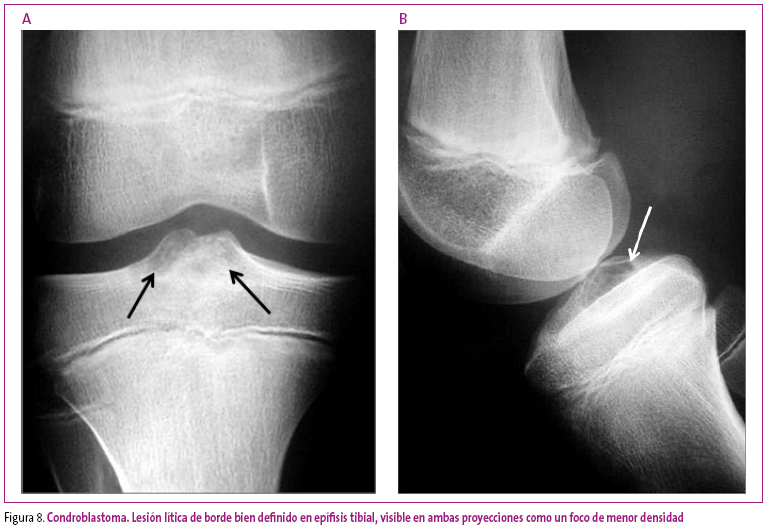
Las lesiones de tipo condral presentan en general un contorno bien definido, pero no escleroso, con borde lobulado e insuflación cortical. Dentro de este grupo, el condroblastoma es la lesión más común en la edad infantil, y se localiza en las epífisis (Figura 8).
Figura 8. Mostrar/ocultar
Los quistes óseos, aunque se consideran lesiones pseudotumorales, se pueden comportar como los tumores, aunque raramente muestran un aspecto agresivo. El quiste óseo esencial o unicameral se localiza en zonas diáfisometafisarias, en la porción central, e insufla la cortical adelgazándola. El quiste óseo aneurismático generalmente está peor definido; se localiza de forma más excéntrica, adelgaza la cortical y se expande hacia las partes blandas, pudiendo simular una lesión agresiva. Suele presentar tabiques internos.
Lesiones agresivas
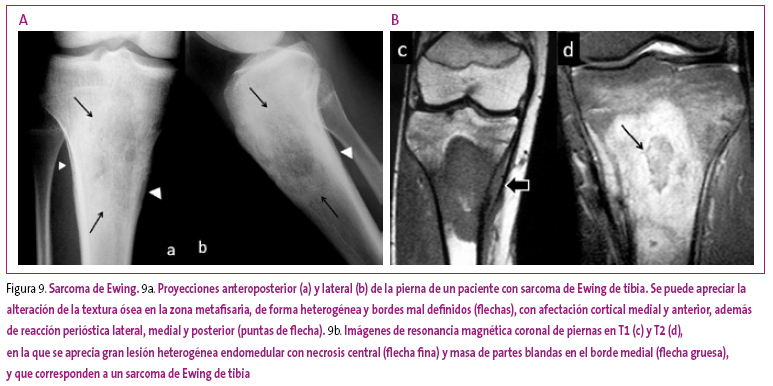
El sarcoma de Ewing y el osteosarcoma, aunque son tumores de estirpe muy diferente, son los dos tumores malignos más comunes en la infancia y comparten rasgos radiológicos similares.
Presentan amplias zonas de destrucción ósea que pueden ser hiperdensas o líticas, con márgenes mal definidos, infiltración de la cortical, reacción perióstica interrumpida y masa de partes blandas.
El Sarcoma de Ewing predomina en zonas diafisarias de huesos largos o en cualquier tipo de huesos del tronco (vértebras, pelvis o cintura escapular), mientras que el osteosarcoma predomina en las metáfisis (Figura 9).
Figura 9. Mostrar/ocultar
Lesiones blásticas o hiperdensas
Las lesiones más comunes son los islotes óseos o endosteomas. Corresponden a focos de hueso hiperdenso, aislados y sin significado patológico, salvo los localizados en área craneal, que pueden estar asociados a enfermedad de Gardner.
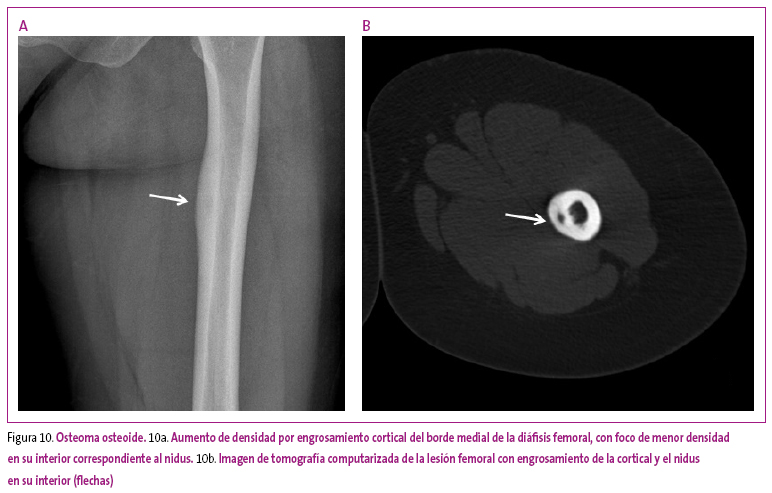
El osteoma osteoide corresponde a una tumoración ósea benigna de origen osteogénico, caracterizada por formar una lesión pequeña denominada nidus, hipodensa en su aspecto radiológico, rodeada de una zona de reacción esclerosa del hueso vecino. Esta lesión, propia de adolescentes y adultos jóvenes, clínicamente se manifiesta con dolor óseo de predominio nocturno, que mejora con salicilatos o antiinflamatorios no esteroideos. Al ser un tumor de pequeño tamaño y crecimiento muy lento, puede pasar inadvertido durante años. Debe pensarse en él cuando el paciente refiera dicha sintomatología durante mucho tiempo y no se objetiven alteraciones radiológicas. Cuando se localiza en la columna, puede generar incurvación dolorosa del raquis, a diferencia de las escoliosis idiopáticas, que son asintomáticas.
Las técnicas de imagen recomendadas para su diagnóstico son: la gammagrafía (apreciándose un foco de gran captación), la tomografía computarizada (detectar el nidus con esclerosis reactiva en la vecindad) o la resonancia magnética (permite objetivar edema en el hueso y la posible apreciación del nidus) (Figura 10).
Figura 10. Mostrar/ocultar
Tumores de partes blandas
Caracterizar clínicamente una masa de partes blandas es difícil. Es importante conocer que cualquier nódulo o "bulto" de consistencia fibrosa o dura que crezca de tamaño, muestre signos de vascularización superficial o supere los 4 cm, debe ser estudiado en profundidad en un servicio de referencia especializado en sarcomas.
Mediante la exploración física pueden sospecharse algunas lesiones:
- Las de origen vascular suelen ser “bultos” blandos de color azulado, que varía de tamaño con la presión, aunque algunas lesiones malignas pueden mostrar una tonalidad oscura por vascularización periférica.
- Cuando la consistencia es blanda y no se objetiva variación de tamaño, cabe pensar en una lesión de naturaleza grasa.
- Se sospechará un hematoma cuando exista un antecedente traumático claro.
- Los quistes dependientes de la sinovial, se localizan preferentemente en muñeca (gangliones) o en hueco poplíteo (quiste de Baker).
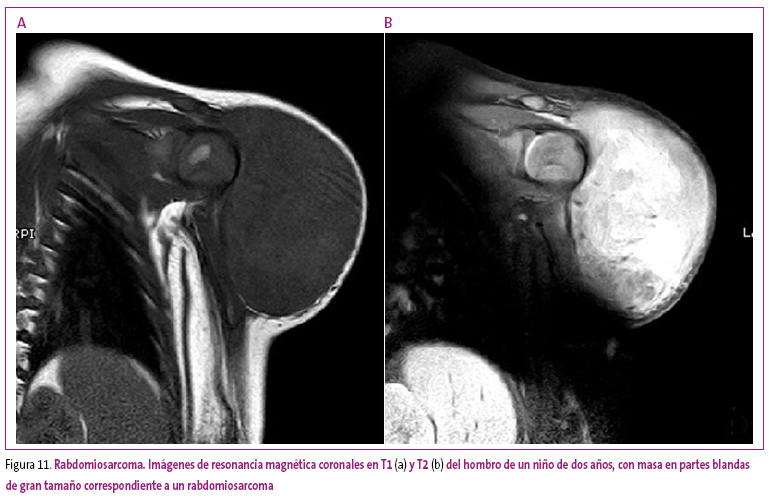
Radiológicamente, solo las lesiones que contienen calcio (hemangiomas, miositis osificante o hematomas crónicos) o grasa (lipomas grandes) pueden identificarse con una radiografía simple. El resto, requiere la práctica de ecografía o resonancia magnética para intentar determinar su naturaleza (Figura 11).
Figura 11. Mostrar/ocultar
BIBLIOGRAFÍA RECOMENDADA
- Greenspan A. Radiología ortopédica. Una aproximación práctica. Ed. Lippincott; 2000.
- Helms CA. Fundamentos de radiología del esqueleto, 3.ª ed. Madrid: Editorial Marban; 2006.
- Herring W. Radiología básica. Aspectos fundamentales, 2.ª ed. Barcelona: Ed. Elsevier; 2012.
- Lodwick GS, Wilson AJ, Farrell C, Virtama P, Dittrich F. Determining growth rates of focal lesions of bone from radiographs. Radiology. 1980;134:577-83.
- Ozonoff MB. Radiología en ortopedia pediátrica. Buenos Aires: Panamericana Médica; 1982.