Hemorragia digestiva alta
2 Pediatra. CS Cuzco. Fuenlabrada. Madrid (España).
PUNTOS CLAVE
- La hemorragia digestiva alta suele presentarse como hematemesis o melena, aunque también puede aparecer como hematoquecia o sangre oculta en heces.
- Es fundamental descartar causas de falso sangrado y otros orígenes distintos al digestivo, para lo que es necesaria la realización de una anamnesis y una exploración física completas.
- En nuestro medio, las causas más frecuentes son la úlcera duodenal, la esofagitis, la gastritis y las varices.
- Solo si el sangrado es de escasa cuantía y no ocasiona repercusión hemodinámica ni alteración analítica, podrá iniciarse el estudio en Atención Primaria.
INTRODUCCIÓN
Se considera hemorragia digestiva alta aquella cuyo origen está localizado proximal al ángulo de Treitz, situado en la parte distal del duodeno.
Su incidencia no está bien definida en niños y, además, la mayoría de los estudios publicados al respecto han sido elaborados en las Unidades de Cuidados Intensivos (UCI), con el sesgo que esto conlleva. Supone la segunda causa de sangrado agudo en niños tras el traumatismo, y alrededor del 20% de las hemorragias digestivas en este grupo de edad1-3.
CASO CLÍNICO
Adolescente de 14 años, con antecedentes de reflujo gastroesofágico (RGE) aparentemente resuelto en la actualidad, que acude al centro de salud por haber presentado esa misma mañana un vómito con hebras de sangre. Al parecer, lleva varios días vomitando (5-6 vómitos/día), con grandes esfuerzos, y asocia fiebre de 38,5 °C como máximo desde el inicio del cuadro, que cede bien con la administración de ibuprofeno.
En la exploración física se registra una tensión arterial sistólica (TAS) de 90 mmHg, una tensión arterial diastólica (TAD) de 60 mmHg y una frecuencia cardiaca (FC) de 85 lpm.
Presenta buen estado general y está afebril. Con buena coloración de piel y mucosas, sin exantemas ni petequias. Sin signos de dificultad respiratoria, en la auscultación pulmonar se aprecia buena ventilación bilateral, sin ruidos sobreañadidos. La auscultación cardiaca es rítmica, sin soplos. Abdomen es blando, depresible, no doloroso a la palpación, sin masas ni megalias. En la exploración neurológica (NRL) se la ve reactiva, alerta.
Su pediatra considera que probablemente se trate de un síndrome de Mallory-Weiss en el contexto de una gastritis infecciosa y decide prescribir tratamiento con omeprazol, tras comprobar la adecuada tolerancia oral.
A los 15 días, la paciente consulta de nuevo porque, aunque los vómitos han cesado, refiere odinofagia, dolor retroesternal en el tercio medio del esófago, no irradiado, generalmente nocturno, sensación de cuerpo extraño y náuseas desde hace unos diez días. No presenta epigastralgia ni pirosis. Tomó el omeprazol prescrito en la visita previa solo durante 48 horas y cuando es reinterrogada sobre fármacos gastroerosivos, refiere estar tomando desde hace dos meses doxiciclina para el acné, que ingiere con mínima cantidad de agua antes de acostarse, y que ha tomado ibuprofeno de 600 mg cada seis horas durante los últimos cinco días por dolores menstruales.
Ante la sospecha de que pueda presentar una esofagitis por tetraciclinas, la paciente es remitida a la consulta de Gastroenterología de modo preferente, se reinstaura tratamiento con omeprazol y, con objeto de acelerar el estudio, su pediatra solicita una analítica:
- Hemograma: leucocitos 6400 (neutrófilos 52%, linfocitos 40%, monocitos 7%, eosinófilos 1%), hemoglobina 12,5 g/dl, hematocrito 37,5%, volumen corpuscular medio 80 fl, plaquetas 301 000.
- Coagulación: tiempo de protrombina 11,2 segundos, actividad de protrombina >100, cociente internacional normalizado (INR) 0.54, tiempo de tromboplastina parcial activada (TTPA) 32 segundos, ratio 0,96, fibrinógeno 370 mg/dl.
- Perfil férrico: hierro 103 µg/dl, ferritina 93,8 ng/ml, transferrina 262 mg/dl, índice de saturación de transferrina 28,5%.
- Bioquímica: glucosa 90 mg/dl, urea 18 mg7dl, creatinina 0,71, sodio 140,6 mmol/l, potasio 3,85 mmol/l, proteína C reactiva (PCR) 0,17 mg/dl.
A los cuatro días consulta de nuevo por un episodio de hematemesis de una cuantía de unos 100 ml, con persistencia de los mismos síntomas: odinofagia, dolor retroesternal y sensación de cuerpo extraño.
En la exploración física se registra una TAS de 100 mmHg, una TAD de 60 mmHg y una FC de 85 lpm.
Presenta buen estado genera, y está normocoloreada, bien hidratada, nutrida y perfundida. No presenta lesiones cutáneas (sin petequias, púrpura ni equimosis). No hay evidencia de signos de sangrado a otro nivel. Sin distrés. La auscultación cardiopulmonar es normal. El abdomen aparece blando, depresible, no doloroso a la palpación, sin masas ni megalias. En la NRL se la ve reactiva y vital, con signos meníngeos negativos y sin rigidez nucal.
Se la remite al Servicio de Urgencias de su hospital de referencia, donde se le coloca una sonda nasogástrica que evidencia restos hemáticos. Se realiza una gastroscopia a las 24 horas, en la que se encuentran segmentos normales de mucosa esofágica alternando con esofagitis y una pequeña ulceración en la zona del tercio medio del esófago.
Se pautó tratamiento con omeprazol comprimidos de 20 mg, uno cada 12 horas, y se suspendieron las tetraciclinas, con desaparición de los síntomas.
FORMAS DE PRESENTACIÓN DE UNA HEMORRAGIA DIGESTIVA ALTA
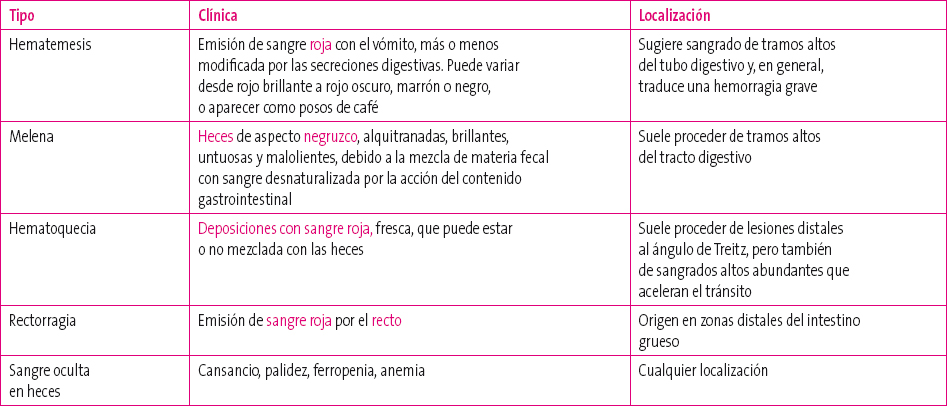
Las presentaciones clásicas son la hematemesis o emisión por la boca de sangre procedente del tracto digestivo, bien como vómitos de sangre roja o como vómitos en posos de café, y la melena (sangre oscura o negra y adherente). También puede presentarse como hematoquecia en el caso de sangrados digestivos masivos, ya que la sangre acelera el tránsito gastrointestinal al comportarse como un líquido hiperosmolar o en neonatos y niños pequeños que presentan un tránsito intestinal más rápido, y como sangre oculta en heces1-4.
Las formas clínicas de presentación de la hemorragia digestiva se describen en la Tabla 1.
Tabla 1. Formas clínicas de presentación de una hemorragia digestiva Mostrar/ocultar
CAUSAS POSIBLES
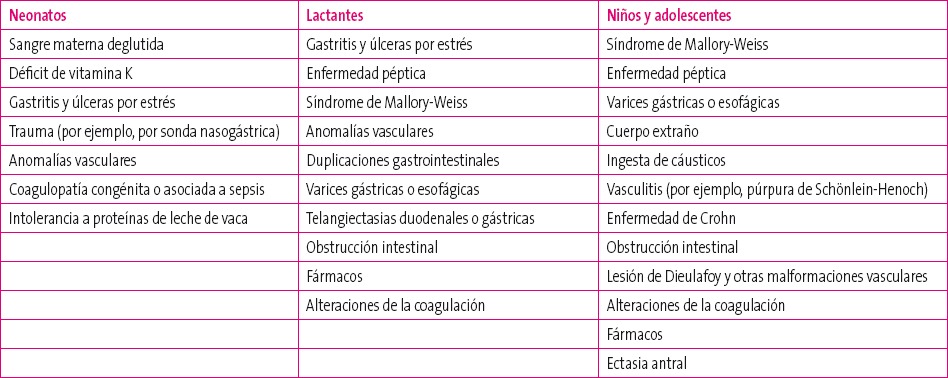
Hay una gran variedad de procesos que pueden cursar con sangrado digestivo alto3-5, por lo que puede realizarse una aproximación etiológica teniendo en cuenta la edad del paciente, el tipo, gravedad y localización del sangrado, así como el área geográfica en la que nos encontremos. No obstante, salvo algunas muy específicas, muchas de las causas son comunes a los distintos grupos de edad. En Occidente, las causas más frecuentes son úlceras duodenales, esofagitis, gastritis y varices.
En la Tabla 2 se describen las causas más frecuentes de sangrado digestivo alto en función de la edad del paciente.
Tabla 2. Clasificación etiológica por edades2,5 Mostrar/ocultar
- En neonatos es frecuente que el aparente sangrado digestivo se corresponda en realidad con la emisión de sangre de origen materno previamente deglutida desde el canal del parto o a través del pezón, si está siendo alimentado con lactancia materna. No obstante, hay que descartar que no se trate de una enfermedad hemorrágica del recién nacido, especialmente si no recibió profilaxis con vitamina K al nacer, u otras coagulopatías hereditarias, como enfermedad de Von Willebrand o hemofilia, o de otra causa como la trombopenia autoinmune materna
- Esofagitis: puede aparecer en niños con enfermedad por RGE grave, en aquellos con vómitos recurrentes (vómitos cíclicos, pancreatitis, gastroparesia postviral) o tras la ingesta de caústicos o fármacos. Un grupo de riesgo son los niños con parálisis cerebral infantil y retraso psicomotor. En la Tabla 3 aparecen algunos de los fármacos que pueden ocasionar esofagitis.
- Síndrome de Mallory-Weiss. Por vómitos repetidos se pueden ocasionar desgarros en la mucosa esofágica distal y, secundariamente a estos, hemorragia.
- Varices esofágicas: pueden presentarse en niños con patología intra- o extrahepática que origine una hipertensión portal.
- Gastritis: pueden producirse en situación de estrés (ingreso en la UCI, quemaduras extensas, traumatismos, sepsis…), en cuyo caso será una gastritis difusa, o bien gastritis localizadas, generalmente asociadas al uso de antiinflamatorios no esteroideos (AINE), o secundarias a ingesta de tóxicos (cocaína, alcohol) o cáusticos7.
- Ingesta de fármacos gastroerosivos: entre los fármacos relacionados con sangrado intestinal, los que presentan más riesgo son los AINE, existiendo factores de riesgo como la existencia de patología gastrointestinal previa (hipertesión portal, gastritis, infección por Helicobacterpylori), uso crónico o prolongado de corticoides, antiepilépticos o antibióticos, pero también se ha descrito durante su uso en dosis bajas y durante periodos cortos7-9. Otros fármacos implicados figuran en la Tabla 3.
- Enfermedad ácido-péptica: generalmente asociada a infección por Helicobacter pylori.
- Otras causas: la alergia a las proteínas de la leche de vaca no IgE mediada suele ocasionar hemorragia digestiva baja en forma de hematoquecia, pero existen casos descritos en los que se presenta como sangrado de tramos digestivos altos.
Tabla 3. Fármacos que pueden ocasionar sangrado6 Mostrar/ocultar
Las malformaciones vasculares del tramo digestivo superior pocas veces sangran a edades tempranas, tanto si son focales (hemangioma, lesión de Dieulafoy) como difusas (síndrome de Kassabach-Merrit).
Vasculitis como la púrpura de Schönlein-Henoch, la mastocitosis, las coagulopatías, la poliposis gástrica y elpáncreas ectópico son causas excepcionales de sangrado digestivo alto.
VALORACIÓN INICIAL DE UN PACIENTE CON HEMORRAGIA DIGESTIVA ALTA
Una vez comprobada la estabilidad hemodinámica del paciente, lo primero será la realización de una anamnesis y una exploración física correctas, encaminadas a responder a las siguientes preguntas4:
- ¿Se trata realmente de sangre?
- ¿El origen del sangrado es digestivo?
- ¿Cuál es la causa del mismo?
¿Se trata realmente de sangre?
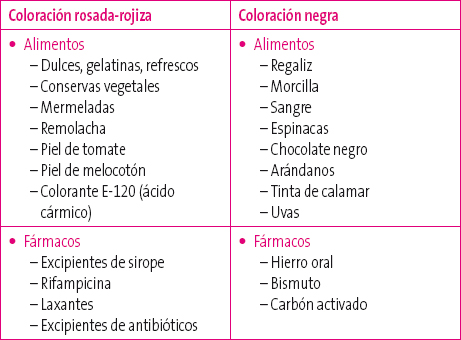
En ocasiones, la sintomatología referida por el paciente no corresponde a un sangrado digestivo real, por lo que siempre habrá que descartar que haya ingerido alimentos o medicamentos que puedan colorear el vómito o las heces, y en el caso de neonatos o lactantes alimentados al pecho, que no se trate de sangre materna deglutida.
También hay que considerar la existencia de un síndrome de Münchausen.
En la tabla 4 figuran sustancias que pueden simular sangre.
Tabla 4. Fármacos y medicamentos que pueden colorear heces y vómitos10 Mostrar/ocultar
¿El origen del sangrado es digestivo?
El sangrado puede proceder de la cavidad oral, del tracto otorrinolaringológico (ORL) o del respiratorio, sobre todo si existen procesos dentales o de la esfera ORL activos, antecedentes de cirugía a esos niveles o epistaxis reciente. Esta sangre puede ingerirse y producir hematoquecia o melena4.
¿Cuál es la causa del sangrado?
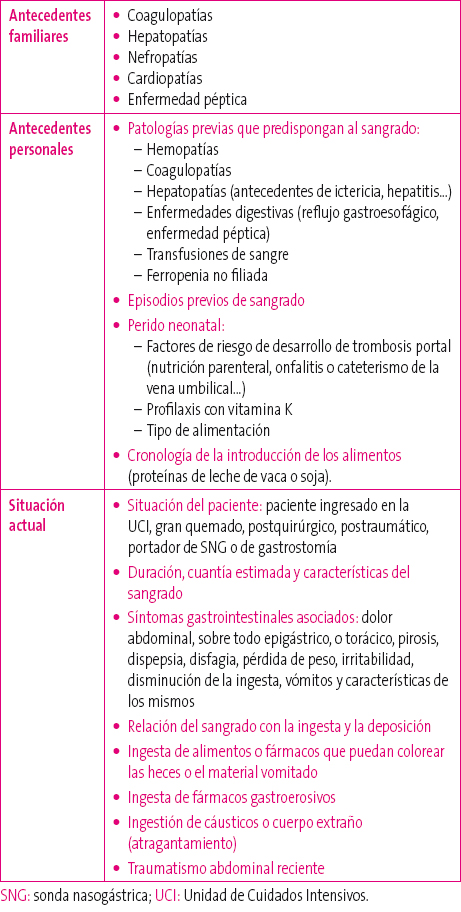
Para completar una buena anamnesis, debe indagarse sobre las circunstancias que rodean al sangrado, la historia previa y los antecedentes familiares. En la tabla 5 se muestran los datos que no deberían faltar en la historia clínica.
Tabla 5. Anamnesis2,4,5 Mostrar/ocultar
En la exploración física se valorarán, en primer lugar, los signos clínicos que nos informan sobre la intensidad de la hemorragia, y por tanto de la estabilidad hemodinámica del paciente: palidez, taquicardia, sudoración, relleno capilar, estado de conciencia, agitación o letargia, dolor abdominal y tensión arterial. Es recomendable tomar la FC y la tensión arterial en decúbito supino y en sedestación. Un incremento de la FC >20 lpm o un descenso de la TAS de más de 10 mmHg al pasar al paciente de posición supina a sedestación son una señal de hipovolemia y persistencia de la hemorragia. Hay que tener en cuenta la posible administración de fármacos que puedan enmascarar la respuesta al sangrado, como los beta bloqueantes4,10 (Tabla 6).
Tabla 6. Fármacos empleados en el tratamiento de la hemorragia digestiva alta Mostrar/ocultar
Posteriormente, se valorarán signos que nos orienten sobre la etiología del sangrado digestivo3-5:
- Coloración de piel y mucosas y lesiones asociadas sugerentes de sangrado a otros niveles: palidez, ictericia, púrpura, petequias, equimosis, hematomas, angiomas…
- Existencia de lesiones mucocutáneas tipo hemangiomas o telangiectasias que puedan hacer sospechar enfermedades como Rendu-Osler-Weber o afectación visceral si hay cinco o más hemangiomas cutáneos.
- Signos de hemorragia extradigestiva: aftas, amigdalitis, epistaxis, auscultación pulmonar (hemoptisis), genitales externos (hematuria, sangrado vaginal).
- Presencia de estigmas hepáticos y de datos que hagan sospechar la existencia de hipertensión portal: ascitis, hepatoesplenomegalia, circulación colateral…
- Distensión abdominal.
- Exploración de la región anal y tacto rectal: fisuras, fístulas, colgajos cutáneos, datos de inflamación perianal…
PRUEBAS COMPLEMENTARIAS INDICADAS INICIALMENTE
Salvo en los casos en que el sangrado sea escaso en cuantía o intermitente y exista seguridad sobre su resolución, en el momento de la consulta debe realizarse una analítica urgente para comprobar la repercusión del mismo y descartar algunas causas etiológicas. Debe tenerse en cuenta la disponibilidad del centro donde sea atendido el paciente para realizar estas pruebas y la demora en conocer los resultados de las mismas, por lo que lo más frecuente es que deba remitirse al Servicio de Urgencias.
En esos casos seleccionados, se debe realizar en Atención Primaria una analítica básica que contenga1,2,5,10:
- Hemograma: se valorará la hemoglobina, el hematocrito y el volumen corpuscular medio (VCM), con el fin de detectar una anemia generalmente microcítica, si bien es cierto que la cifra de estos parámetros no suele modificarse hasta pasadas 24 horas del inicio de la hemorragia.
Asimismo, la presencia de una trombopenia puede sugerir un hiperesplenismo, mientras que la trombocitosis orientaría a una enfermedad inflamatoria o ferropenia.
- Coagulación: puede verse alterada en el déficit de vitamina K, en coagulopatías o en una disfunción hepática.
- Perfil férrico.
- Bioquímica: perfil hepático, urea y creatinina, y reactantes de fase aguda (PCR y velocidad de sedimentación globular [VSG]). El índice nitrógeno ureico sanguíneo (BUN)/creatinina es útil para conocer el origen del sangrado. Así, un valor de BUN/creatinina >30 es más sugestivo de hemorragia digestiva alta, ya que indica que la sangre tiene más tiempo para ser absorbida, aumentando la concentración de nitrógeno ureico en sangre.
- Estudio de sangre oculta en heces, a fin de confirmar la presencia de sangre en casos dudosos. La pérdida fecal de sangre en individuos normales oscila entre 0,5 y 1,5 ml al día. La mayoría de los test se hacen positivos por encima de los 2 ml al día.
- Radiografía simple de abdomen en bipedestación: útil si se sospecha un cuerpo extraño, una obstrucción o una perforación.
- No obstante, la prueba de elección es la endoscopia, ya que permite identificar el origen del sangrado (en el 11,4% de los casos no se filia la causa y en un 30% es dudosa)12, orienta sobre el riesgo de recidivas y hace posible iniciar, en los casos en que sea preciso, una intervención terapéutica. Debe realizarse en las primeras 24-48 horas, salvo en los casos de sangrado grave, en los que se realizará inmediatamente después de estabilizar al paciente. En todos los casos en los que se considere necesaria la realización de esta prueba, el paciente debe ser remitido al hospital4.
Otras pruebas complementarias disponibles en el medio hospitalario son:
- Ecografía simple y con Doppler: útiles en casos de enfermedad hepática, hipertensión portal y malformaciones vasculares.
- Tránsito digestivo superior: uso limitado al estudio del sangrado crónico.
- Tomografia axial computarizada (TAC) y resonancia magnética nuclear (RMN): si existe sospecha de malformaciones vasculares, masas tumorales o inflamatorias.
- Otros: estudios isotópicos, angiografía, laparoscopia o laparotomía exploradora.
DERIVACIÓN AL HOSPITAL
-
Urgente: para manejo según protocolos específicos y/o pruebas complementarias especializadas si el paciente presenta síntomas de alarma:
- Inestabilidad hemodinámica.
- Sangrado masivo o activo.
- Coexistencia con sangrado a otro nivel.
- Sospecha de hepatopatía grave.
- Sospecha de patología quirúrgica.
-
A consulta de Gastroenterología Pediátrica de forma programada:
- Si el sangrado se ha resuelto y no ha sido cuantioso pero se precisan para su diagnóstico pruebas complementarias no disponibles en Atención Primaria, tales como la endoscopia.
- En este caso debe iniciarse desde Atención Primaria el estudio dirigido.
- Asimismo, habrá que valorar la derivación a otros servicios en función de los datos obtenidos en la historia clínica y la exploración.
-
No será preciso remitir en aquellos casos en los que:
- Se descarte el sangrado.
- Se trate de sangrado resuelto, de escasa cuantía, etiología filiada y tratable desde Atención Primaria.
OPCIONES TERAPÉUTICAS EN ATENCIÓN PRIMARIA
La actitud terapéutica vendrá determinada por la cuantía del sangrado y la situación hemodinámica del paciente.
-
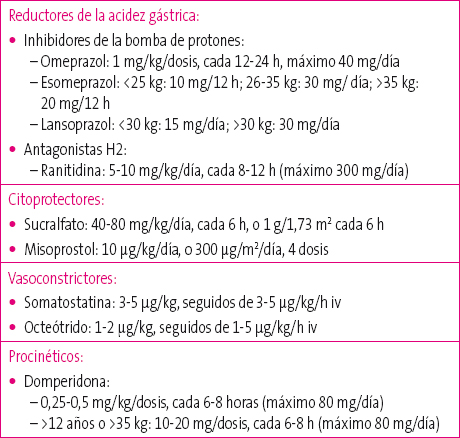
Pacientes con mínimo sangrado (mínima emesis de sangre roja o en posos de café), hemodinámicamente estables y con analítica normal: podrán ser manejados de forma empírica con fármacos que reduzcan la acidez gástrica, puesto que las causas ácido-pépticas son las más frecuentes en la infancia. Los inhibidores de la bomba de protones son el tratamiento de elección, ya que disminuyen la gravedad de la lesión, la necesidad de terapia endoscópica y el riesgo de sangrado tras la realización de la misma.
Otros fármacos como los antagonistas H2, los citoprotectores (sucralfato y misoprostol), o los procinéticos tienen un papel secundario en la hemorragia digestiva alta.
Asimismo, se aconseja evitar ciertos alimentos o sustancias que actúan como irritantes de la mucosa gástrica, como son la cafeína, las salsas, los rebozados, las frituras, las comidas grasas o condimentadas, el chocolate… así como fármacos gastroerosivos.
-
Pacientes con hemorragia moderada o grave, hemodinámicamente inestables y/o con alteración analítica: serán remitidos al Servicio de Urgencias o a la UCI, según sea el caso.
En tanto se produce esta derivación, se debe administrar oxígeno y canalizar una vía periférica o, si no es posible, intraósea, con objeto de reponer la volemia con suero salino fisiológico.
En este contexto, la colocación de una sonda nasogástrica y la realización de lavado gástrico con suero salino a temperatura ambiente puede ayudar a localizar el origen del sangrado y definir la gravedad del mismo; además, previene el riesgo de aspiración al prevenir la dilatación gástrica y retira sangre fresca y coágulos. Así, la presencia de sangre fresca o en posos de café confirmaría el sangrado digestivo alto y, por el contrario, la salida de bilis sin sangre descartaría sangrado a nivel esofágico o gástrico, pero no transpilórico5. Actualmente no se recomienda el lavado con agua fría, ya que no disminuye la intensidad del sangrado y puede originar hipotermia, sobre todo en los niños más pequeños.
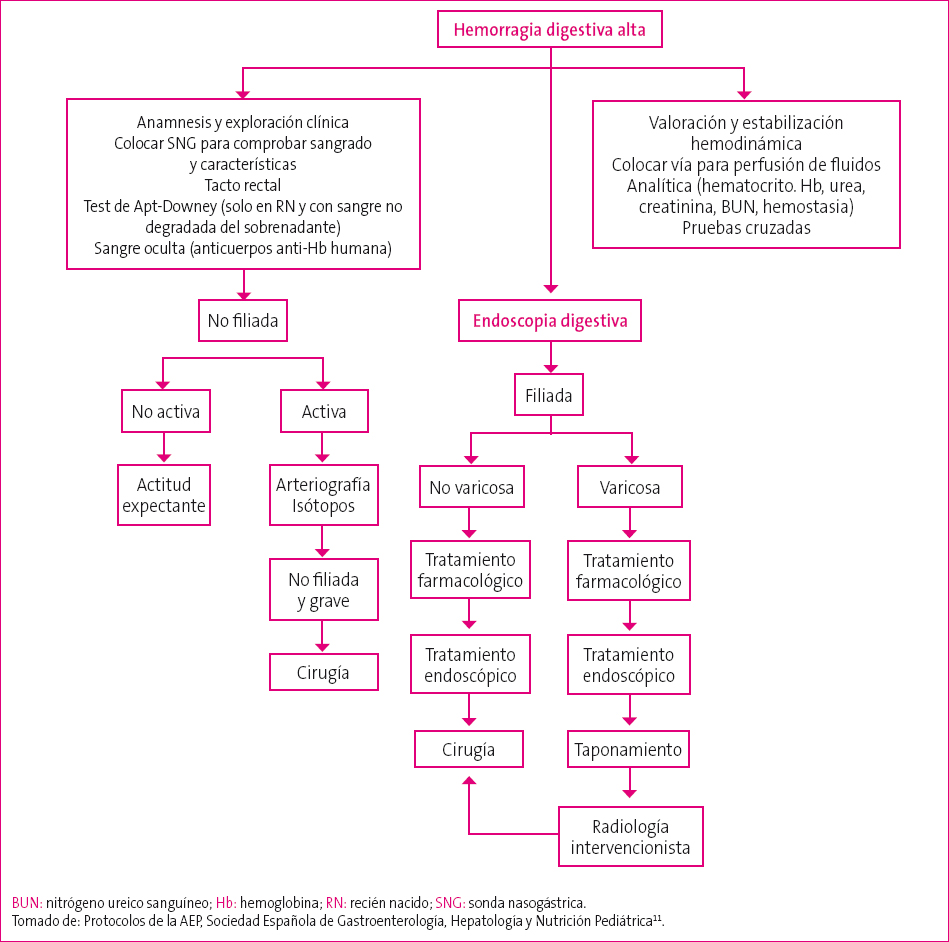
A continuación se muestra el algoritmo de manejo de la hemorragia digestiva alta propuesto en los protocolos de la Asociación Española de Pediatría por la Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátrica11 (Figura 1).
Figura 1. Actuación diagnóstico-terapéutica en la hemorragia digestiva alta Mostrar/ocultar
PREVENCIÓN DE LA HEMORRAGIA DIGESTIVA ALTA
Las actitudes a tomar pasan por prevenir el sangrado y el resangrado en pacientes en los que se haya producido un primer episodio. Para ello se deben tener en cuenta los siguientes factores:
- Adecuado diagnóstico, tratamiento y control de las causas o patologías conocidas que sean predisponentes: RGE (sobre todo en niños con parálisis cerebral y retraso psicomotor), hipertensión portal, etc.
- Extremar la vigilancia en situaciones de riesgo para el desarrollo de sangrado agudo secundario al uso de AINE, tales como patología gastrointestinal previa (hipertensión portal, gastritis o ulcus péptico), gastritis por Helicobacter pylori, o uso crónico o prolongado de medicamentos potencialmente gastroerosivos (corticoides, antiepilépticos, antibióticos).
- Evitar la administración de fármacos innecesarios.
- Ajustar dosis y tiempo de administración de los fármacos, en particular de los gastroerosivos, a los mínimos imprescindibles para obtener beneficios y minimizar riesgos suministrando a los pacientes las pautas adecuadas por escrito.
- Administración de fármacos siguiendo las normas que disminuyen su potencial gastroerosivo.
- Extremar la vigilancia en enfermos críticamente enfermos.
BIBLIOGRAFÍA
- Argüelles Martín F, Argüelles Arias F. Urgencias en Gastroenterología, Hepatología y Nutrición Pediátricas. Madrid: Ergon; 2011.
- Argüelles Martín F. Decisiones en Gastroenterología Pediátrica. Madrid: Ergon; 2013.
- Villa X. Approach to upper gastrointestinal bleeding in children.[Monografía en Internet]. UpToDate; 2013. [consultado el 20/05/2013]. Disponible en http://www.uptodate.com/contents/approach-to-upper-gastrointestinal-bleeding-in-children
- Boyle JT. Gastrointestinal bleeding in infants and children. Pediatr in Rev. 2008;29:39-52.
- Ramos Espada JM, Calabuig Sánchez M, García Burriel JI, Polo Martín P. Hemorragia digestiva. En: Argüelles Martín F, García Novo MD, Pavón Belinchón P, Roman Riechmann E, Silva García G, Sojo Aguirre A. Tratado de Gastroenterología, Hepatología y Nutrición Pediátrica aplicada de la SEGHNP. Madrid: Ergon; 2011.
- Castell DO. Medication-induced esophagitis. [en línea]. UpToDate; 2013 [consultado el 24/04/2013]. Disponible en http://www.uptodate.com/
- Vaquero Sosa E, Bodas Pinedo A, Maluenda Carrillo C. Gastropatía hemorrágica tras dosis bajas de ibuprofeno. An Pediatr (Barc). 2013;78:51-3.
- Berezin S, Bostwick H, Halata M, John Feerick J, Newman L, Medow M. Gastrointestinal bleeding in children following ingestion of low-dose ibuprofen. J Pediar Gastroenterol Nutr. 2007;44:506-8.
- Bianciotto M, Chiappini E, Raffaldi I, Gabiano C, Tovo P, Sollai S, et al. and the Italian Multicenter Study Group for Drug and Vaccine Safety in Children. Drug use and upper gastrointestinal complications in children: a case-control study. Arch Dis Child. 2013;98:218-21.
- Albañil R, González del Castillo M, Barrio A, Barrio J, Carabaño I, Gutiérrez C, et al. Hemorragia digestiva baja. Guías Conjuntas de Patología Digestiva Pediátrica Atención Primaria-Especializada. Asociación Madrileña de Pediatría de Atención Primaria [en línea]. Disponible en http://www.ampap.es/documentacion/protocolos_gastro.htm
- Calabuig M, Polo P, Ramírez F. Hemorragia digestiva alta en el niño. Protocolos de Gastroenterología, Hepatología y Nutrición Pediátricas. [Monografía en Internet]. Madrid: Asociación Española de Pediatría. Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátricas; 2010 [en línea] [consultado el 24/04/2013]. Disponible en http://www.aeped.es/documentos/protocolos-gastroenterologia-hepatologia-y-nutricion
-
Cleveland K, Ahmad N, Bishop P, Nowicki M. Upper gastrointestinal bleeding in children: an 11-year retrospective endoscopic investigation. World J Pediatr. 2012;8:123-8.