Algoritmos prácticos electrocardiográficos para la consulta de Pediatría en Atención Primaria
RESUMEN
Se trata de un artículo dedicado a la elaboración de algoritmos electrocardiográficos prácticos que resulten útiles en la consulta del pediatra de Atención Primaria.
ALTERACIONES EN EL RITMO
La alteración rítmica más frecuente en los niños es la arritmia respiratoria. Ha de diferenciarse de otro tipo de alteraciones en el ritmo que serían sugestivas de derivar a una consulta especializada. La Tabla 1 representa un algoritmo práctico del diagnóstico de las mismas.
Tabla 1. Algoritmo diagnóstico de las alteraciones del ritmo más frecuentes en Pediatría1,2 Mostrar/ocultar
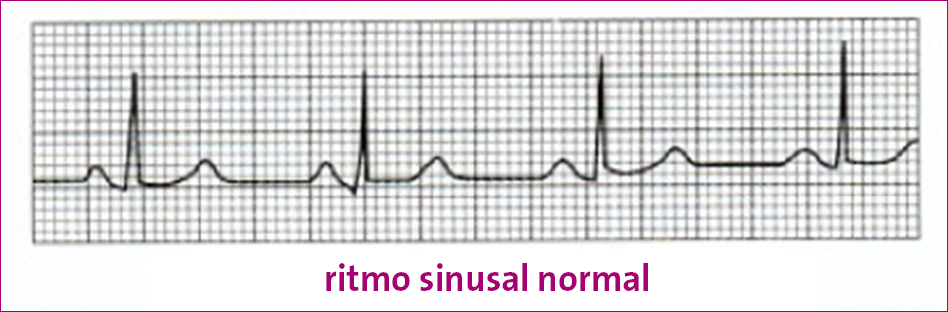
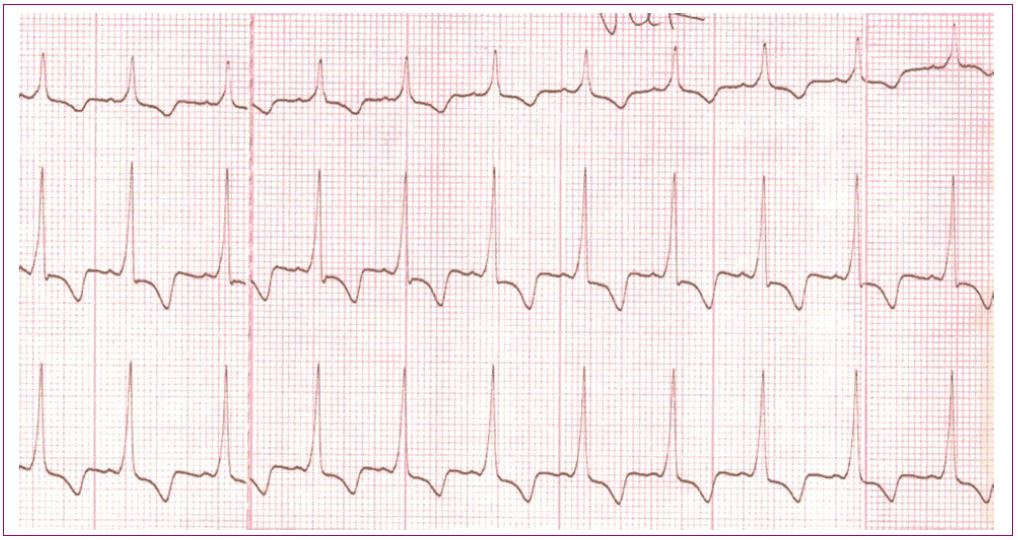
Figura 1. Ritmo sinusal Mostrar/ocultar
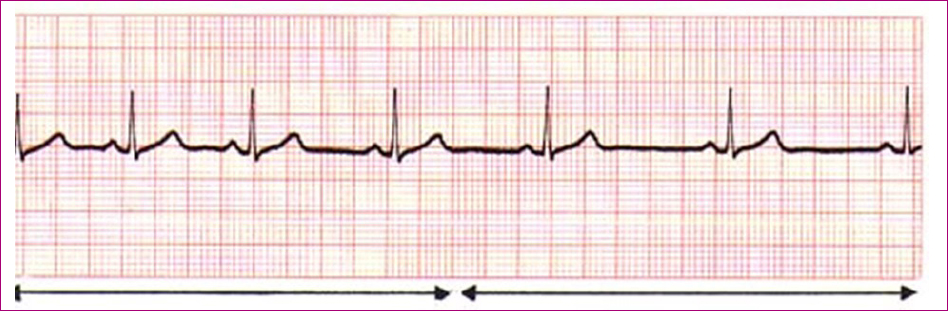
Figura 2. Arritmia sinusal o respiratoria Mostrar/ocultar
Figura 3. Paro sinusal Mostrar/ocultar
PATOLOGÍAS DE CADA ONDA, SEGMENTO E INTERVALO
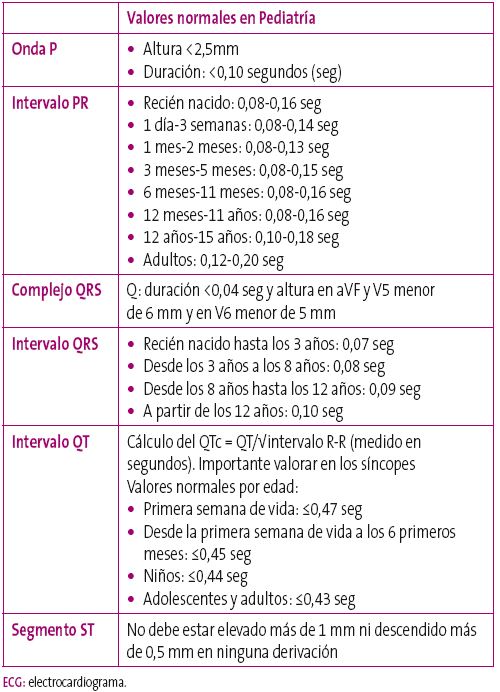
Para identificarlas es preciso conocer los valores normales de cada uno de ellos en el electrocardiograma (ECG). La Tabla 2 muestra los valores normales según edad, de cada onda, complejo, segmento e intervalo.
Tabla 2. Valores por edad de las ondas, complejo, intervalos y segmento del ECG3,4 Mostrar/ocultar
Patología de la onda P
Es importante su valoración en los niños con soplo de características funcionales, donde una hipertrofia auricular derecha puede ser sugestiva de una comunicación interauricular. La Tabla 3 representa un algoritmo de las patologías asociadas a la onda P.
Tabla 3. Algoritmo diagnóstico de las alteraciones en la onda P1,2 Mostrar/ocultar
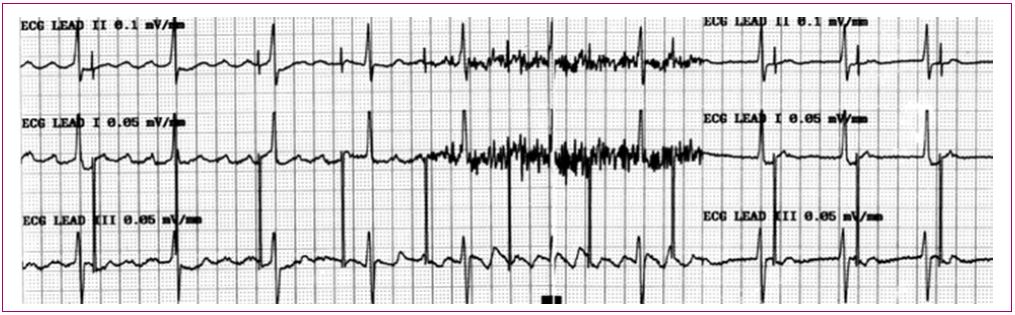
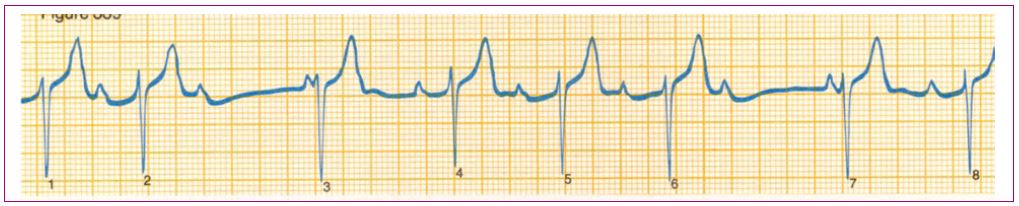
Figura 4. Flutter auricular Mostrar/ocultar
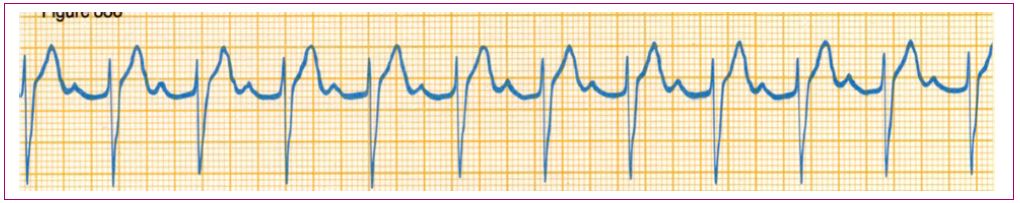
Figura 5. Fibrilación auricular Mostrar/ocultar
Patología del intervalo PR
-
PR largo: bloqueo auriculoventricular (AV). Este puede ser de primer, segundo, tercer grado o congénito. La Tabla 4 muestra el algoritmo diagnóstico de los diferentes tipos de bloqueo AV.
Los bloqueos de primer grado y de segundo grado tipo Mobitz I solo precisan seguimiento y controles en la consulta de Atención Primaria. Sin embargo, si progresan a bloqueo de segundo grado Mobitz II o de tercer grado, requieren ser controlados en consulta especializada5.
Tabla 4. Tipos de bloqueo AV1,2 Mostrar/ocultar
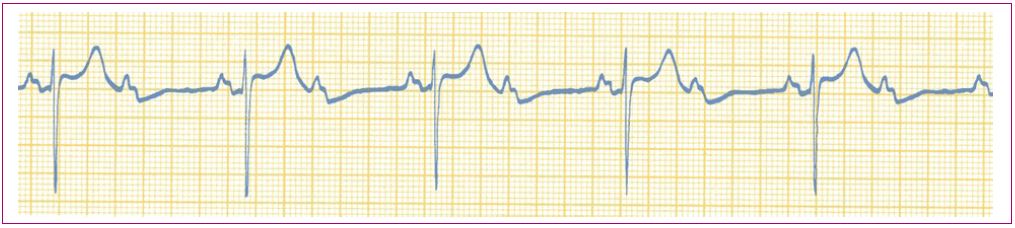
Figura 6. Bloqueo AV de primer grado Mostrar/ocultar
Figura 7. Bloqueo AV de segundo grado de Wenckebach Mostrar/ocultar
Figura 8. Bloqueo AV de segundo grado de Mobitz II Mostrar/ocultar
Figura 9. Bloqueo AV completo Mostrar/ocultar
Es importante el seguimiento de los hijos de madre con lupus y anticuerpos positivos, ya que aunque no presenten bloqueo congénito al nacimiento, pueden desarrollar un bloqueo completo a lo largo de su vida hasta en un 5% de los casos1.
- PR estrecho: síndrome de preexcitación. El más frecuente es el Wolf-Parkinson-White, que se caracteriza por un PR corto más onda delta con QRS ensanchado (Figura 10). Dado que pueden desarrollar taquicardias supraventriculares, debe ser conocido y seguido en consulta especializada1.
Figura 10. Síndrome de Wolf-Parkinson-White Mostrar/ocultar
Patología del complejo QRS
-
Bloqueos: son las alteraciones de la conducción interventricular. Los bloqueos pueden ser en la rama derecha o izquierda del haz de His y a su vez pueden ser completos o incompletos, en función de si el complejo QRS es de duración alargada o normal, respectivamente. La Tabla 5 muestra el algoritmo diagnóstico de los diferentes tipos de bloqueos de rama. El bloqueo incompleto de rama derecha es normal en los niños y no precisa derivación salvo que se asocie con otra alteración en el ECG. El resto de bloqueos de rama sí han de derivarse a consulta especializada1. Un bloqueo incompleto de rama derecha asociado a una hipertrofia auricular derecha puede ser indicativo de comunicación interauricular5.
Tabla 5. Tipos de bloqueo de rama1,2 Mostrar/ocultar
Los bloqueos de rama, al igual que las hipertrofias, pueden producir alteraciones en el eje. Si esto ocurre hay que derivar al paciente a consulta especializada. El eje normal del QRS está entre 0° y +90°, porque es positivo en I y aVF2.
-
Hipertrofias: puede existir un crecimiento ventricular derecho o izquierdo; las características electrocardiográficas para el diagnóstico de las mismas se encuentran en la Tabla 6. Las hipertrofias deben derivarse a consulta especializada para determinar la causa de la misma. La hipertensión arterial produce hipertrofia izquierda.
Tabla 6. Criterios electrocardiográficas de las hipertrofias ventriculares1,2 Mostrar/ocultar
-
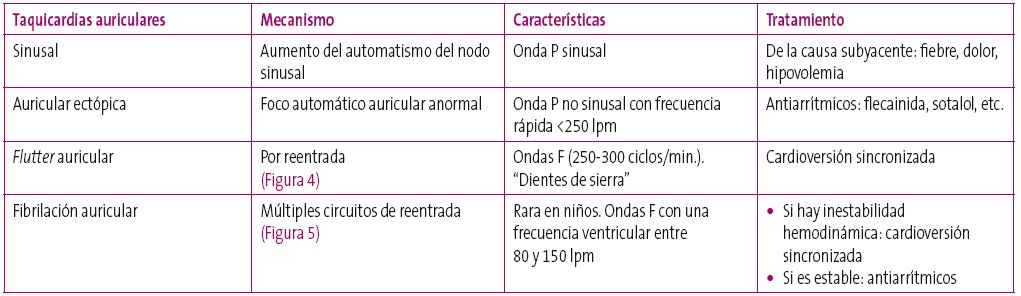
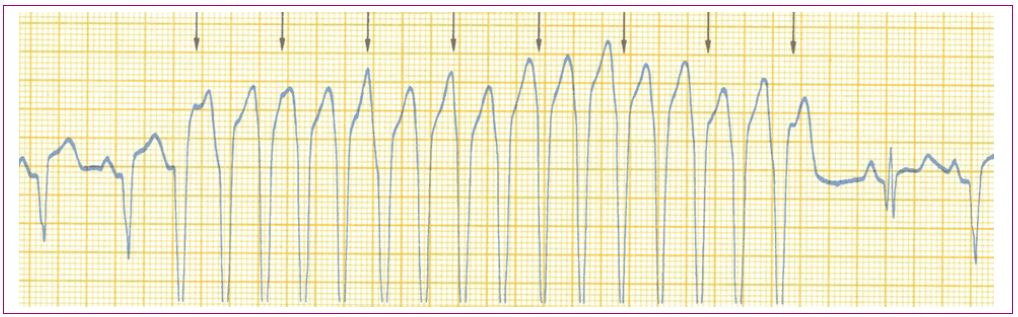
Taquicardias: estas se clasifican en función de si está alargado el QRS o no. Así pues, existen taquicardias de QRS estrecho que son las taquicardias auriculares y las taquicardias de la unión auriculoventricular; y las taquicardias de QRS ancho, que en principio son taquicardias ventriculares. Pueden existir taquicardias supraventriculares con QRS ancho si asocian un bloqueo de rama, pero en principio siempre que nos encontremos ante una taquicardia de QRS ancho hay que pensar primero que se trata de una taquicardia ventricular4.
-
Taquicardias de QRS estrecho: son las taquicardias auriculares y las taquicardias de la unión AV.
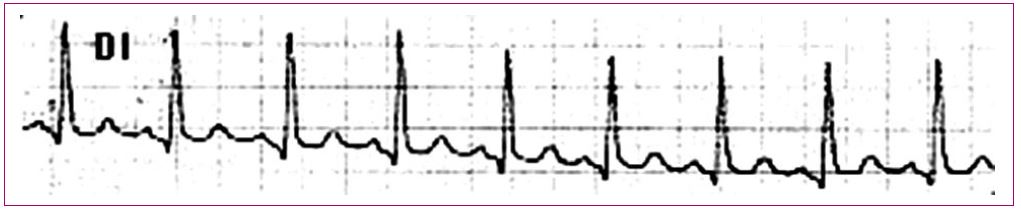
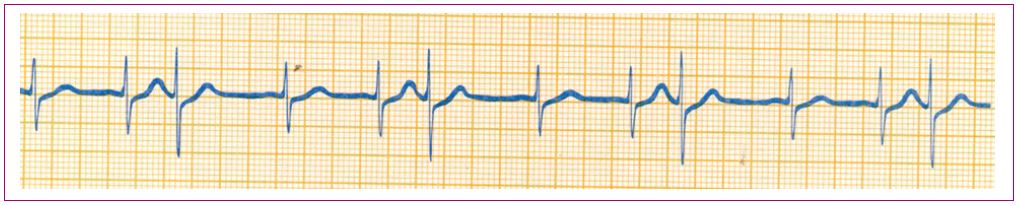
Dentro de las taquicardias auriculares, las más frecuentes en los niños son las taquicardias sinusales (Figura 11), que por lo general aparecen en un contexto de cuadro febril; lo único que hay que hacer es tratar la causa subyacente, en la mayoría de los casos, bajar la fiebre. La Tabla 7 contiene los diferentes tipos de taquicardias auriculares; excepto la taquicardia sinusal, el resto deben derivarse para que sea un especialista quien las valore.
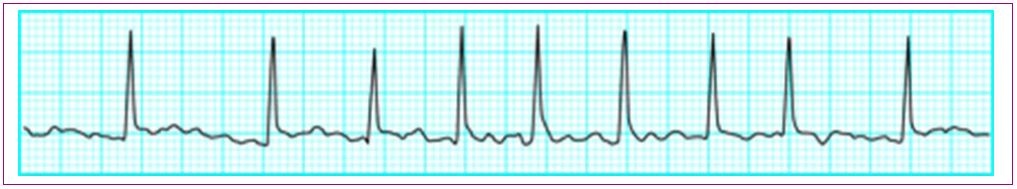
Figura 11. Taquicardia sinusal Mostrar/ocultar
Tabla 7. TAlgoritmo del diagnóstico y manejo de las taquicardias auriculares1,2 Mostrar/ocultar
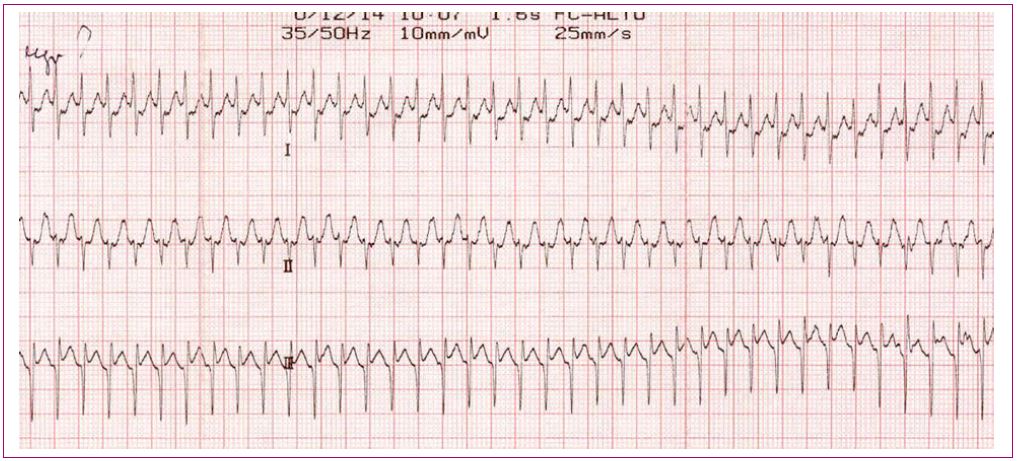
Dentro de las taquicardias de la unión AV, las más frecuentes son las taquicardias supraventriculares ortodrómicas por reentrada. Estas últimas deben tratar de cortarse mediante maniobras vagales y han de derivarse a un centro hospitalario1. La Tabla 8 muestra el mecanismo, las características y el manejo de este tipo de taquicardia.
Tabla 8. Mecanismo, diagnóstico y manejo de la taquicardia de la unión AV más frecuente2 Mostrar/ocultar
Figura 12. Taquicardia supraventricular Mostrar/ocultar
-
Taquicardias de QRS ancho: en principioson taquicardias ventriculares (Figura 13). Se deben derivar a un centro hospitalario. La Tabla 9 muestra el manejo de las mismas.
Figura 13. Taquicardia ventricular Mostrar/ocultar
Tabla 9. Manejo de las taquicardias ventriculares1 Mostrar/ocultar
-
Taquicardias de QRS estrecho: son las taquicardias auriculares y las taquicardias de la unión AV.
-
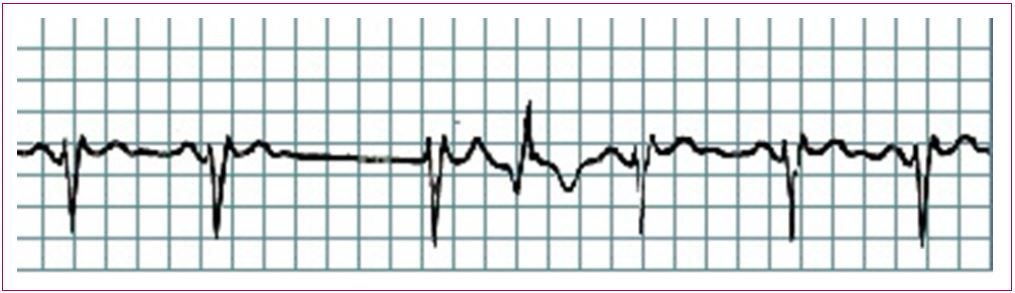
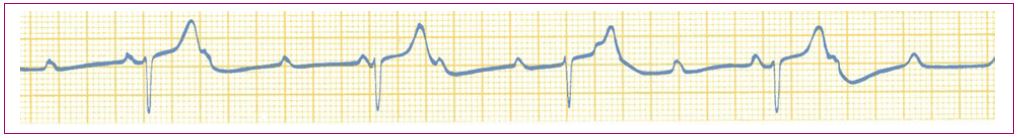
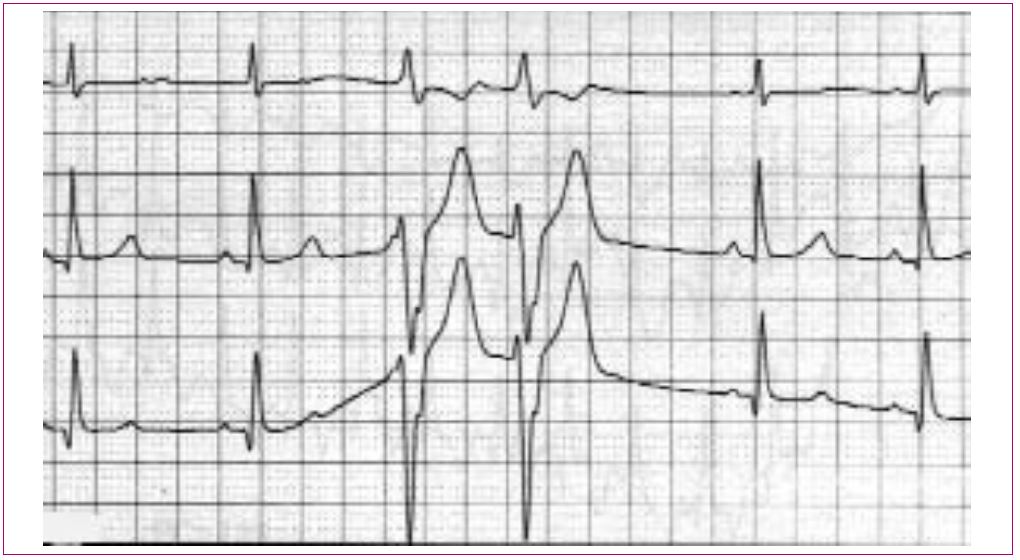
Extrasístoles: las extrasístoles supraventriculares (Figura 14) y ventriculares (Figura 15) se dan con relativa frecuencia en niños sin cardiopatía. La gran mayoría son hallazgos casuales durante una exploración de rutina y los pacientes no aprecian síntomas1. La Tabla 10 contiene el algoritmo del diagnóstico diferencial entre las extrasístoles supraventriculares y ventriculares. En general, si no asocian síntomas ni otra alteración en el ECG, pueden controlarse en Atención Primaria; en caso contrario, hay que derivar a consulta especializada4.
Figura 14. Extrasístoles supraventriculares Mostrar/ocultar
Figura 15. Extrasístoles ventriculares Mostrar/ocultar
Tabla 10. Algoritmo diagnóstico de las extrasístoles supraventriculares y ventriculares2 Mostrar/ocultar
Patología del segmento ST y onda T
El segmento ST y la onda T representan la repolarización en el ECG2. Existen diferentes patologías que asocian alteraciones en los mismos. En la Tabla 11 se clasifican determinadas patologías que asocian manifestaciones electrocardiográficas que afectan a la repolarización. Excepto la repolarización precoz, todo lo demás debe derivarse a un centro hospitalario.
Tabla 11. Alteraciones del segmento ST y la onda T, y su relación con el diagnóstico de determinadas patologías1,2 Mostrar/ocultar
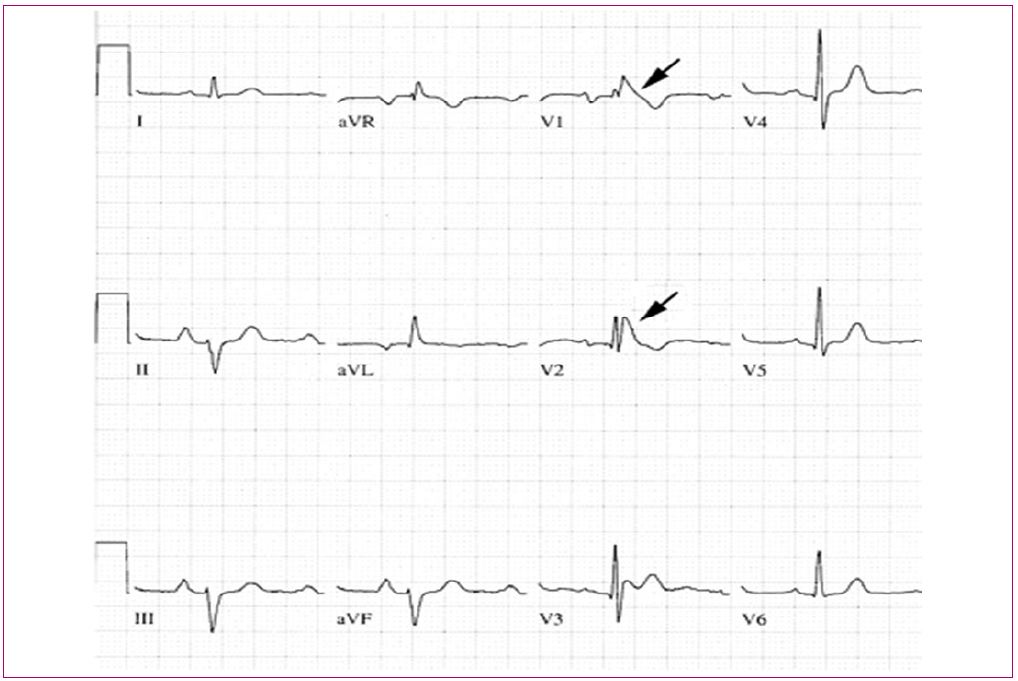
Figura 16. Síndrome de Brugada Mostrar/ocultar
Los niños deportistas pueden presentar alteraciones en la repolarización, lo que se denomina repolarización precoz1. Esta aparece en el electrocardiograma como una elevación o descenso del ST que afecta a todas las derivaciones2. Puede controlarse en Atención Primaria, a no ser que asocie determinadas características electrocardiográficas. La Tabla 12 muestra las características electrocardiográficas que suelen aparecer en los niños adolescentes, sobre todo en aquellos que son deportistas. Se indica a su vez aquello que debe buscarse en todo niño con repolarización precoz y que debe obligar a derivar al mismo a una consulta especializada para ampliar el estudio5.
Tabla 12. Características electrocardiográficas típicas de los niños deportistas que se consideran normales y aquellas que deben ser un signo de alarma para ampliar el estudio cardiológico Mostrar/ocultar
Patología del intervalo QT
Las patologías que acontecen en este intervalo se engloban dentro de los síndromes de QT alargado o QT corto. La clínica suele ser de síncope, dado que predisponen a arritmias malignas. Si se tiene un paciente con esta patología ha de ser remitido para realizar una valoración en consulta especializada2.
CONCLUSIONES
Este artículo trata de facilitar el diagnóstico a través del ECG y el manejo de las arritmias en niños. Algunas de estas arritmias pueden controlarse en Atención Primaria y otras deben derivarse. La Tabla 13 resume esta cuestión.
Tabla 13. Listado esquemático de las patologías electrocardiográficas que pueden ser controladas en la consulta de Atención Primaria y aquellas que deben ser remitidas a una consulta especializada Mostrar/ocultar
BIBLIOGRAFÍA
- Park M. Cardiología Pediátrica. 2.ª edición. Harcourt Brace/Elsevier; 1999.
- Park MK, Guwtheroth W. El electrocardiograma pediátrico. 5.ª edición. Madrid: Mosby;2008.
- Pérez Lescure FJ, Echávarri Olavarría F. El electrocardiograma en Pediatría de Atención Primaria (I). Aspectos generales, indicaciones e interpretación sistemática. Rev Pediatr Aten Primaria. 2005;7:277-302.
- Pérez Lescure FJ, Echávarri Olavarría F. El electrocardiograma en Pediatría de Atención Primaria (II). Cambios relacionados con la edad y arritmias básicas. Rev Pediatr Aten Primaria. 2005;7:463-80.
- Garson Jr A, Bricker JT, McNamara DG. The Science and Practice of Pediatric Cardiology. Philadelphia: Lea and Febiger; 1990.
Cómo citar este artículo
Artículos relacionados
 Algoritmos prácticos de las maniobras de reanimación básica y avanzada en Pediatría
Algoritmos prácticos de las maniobras de reanimación básica y avanzada en Pediatría
Moriano Gutiérrez A. Algoritmos prácticos de las maniobras de reanimación básica y avanzada en Pediatría. Form Act Pediatr Aten Prim. 2013;6;284-9 El electrocardiograma
El electrocardiograma
Pérez-Lescure Picarzo J, Patiño Hernández O. El electrocardiograma. Form Act Pediatr Aten Prim. 2011;4;36-42