Masa torácica. Cuatro ojos ven más que dos
2 MIR-Pediatría. Complejo Asistencial Universitario de Palencia. Palencia (España).
3 MIR-Pediatría. Complejo Asistencial Universitario de Palencia. Palencia (España).
Puntos clave
- Los tumores primitivos de pulmón en Pediatría son de aparición extraordinaria. El tumor miofibroblástico está descrito como el tumor primario de pulmón más frecuente en Pediatría.
- El niño puede presentar síntomas inespecíficos: fiebre, tos, disnea, dolor torácico y hemoptisis.
- A pesar de su origen inflamatorio benigno, puede presentar características de agresividad.
- Un retraso en el diagnóstico y tratamiento puede tener consecuencias graves.
- Su tratamiento es quirúrgico.
Caso clínico
Antecedentes familiares: padre intervenido de tumor testicular. Resto de antecedentes sin interés.
Antecedentes personales: embarazo, parto y periodo neonatal sin incidencias. Sin alergias conocidas. Vacunación acorde al calendario. No ha habido ingresos ni intervenciones quirúrgicas. No tiene antecedentes patológicos de interés. No existen estudios radiológicos previos.
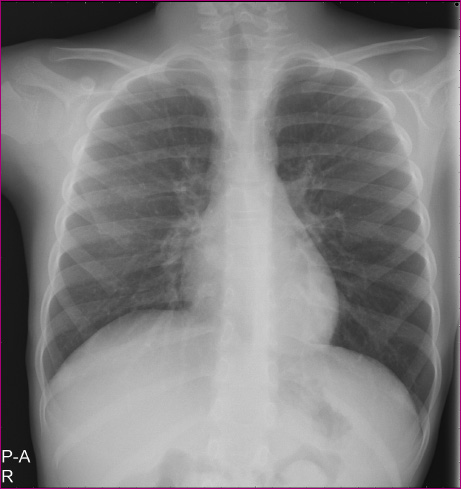
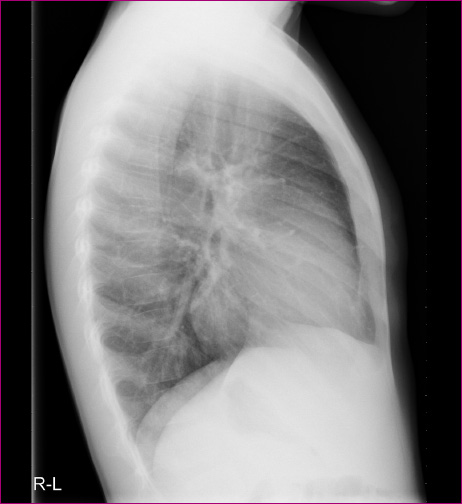
Enfermedad actual: varón de seis años que acude a consulta de su pediatra por fiebre de hasta 39,3 °C de menos de 24 horas de evolución, sin ningún otro síntoma. En ese momento no presentaba afectación del estado general. La exploración física no revelaba hallazgos patológicos. Es dado de alta con tratamiento antitérmico y juicio clínico de fiebre sin foco a observación. A las 72 horas, vuelve a consultar en Urgencias hospitalarias por persistencia de la fiebre, máxima de 39,9 °C y congestión nasal. Se realiza hemograma y coagulación que son normales, una bioquímica en la que presentaba una proteína C reactiva (PCR) de 81,9 mg/dl. Radiografías de tórax posteroanterior (PA) y lateral informadas como normales (Figuras 1 y 2). Se diagnostica de faringoamigdalitis aguda y es dado de alta del Servicio de Urgencias con tratamiento con amoxicilina. A los tres días, acude a un control clínico en su consulta de Pediatría: ha presentado fiebre de 38 °C hasta 24 horas antes y en ese momento ya se encuentra asintomático. Durante esta consulta, la exploración física es anodina, con leve hiperemia e hipertrofia amigdalar, sin exudados ni adenopatías significativas; el resto de la exploración por aparatos es normal. Se revisa la radiografía de tórax realizada en el Servicio de Urgencias, observándose la imagen de una masa retrocardiaca. El paciente es derivado a hospital para completar estudio.
Figura 1. Radiografía posteroanterior. Mostrar/ocultar
Figura 2. Radiografía lateral. Mostrar/ocultar
Pruebas complementarias
- Hemograma normal.
- Bioquímica: glucosa, urea, creatinina, iones y perfil hepático normales. Lactatodeshidrogenasa (LDH) normal. PCR: 69,9 mg/dl, velocidad de sedimentación globular (VSG): 120 mm.
- Extensión de sangre periférica: sin alteraciones morfológicas.
- Ecocardiografía: masa de aspecto sólido adyacente a la unión de la aurícula y el ventrículo derechos de unos 2,5 × 4 cm.
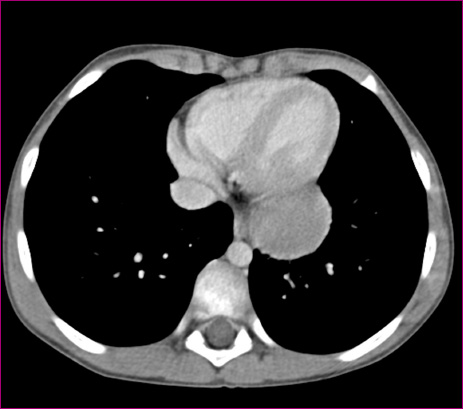
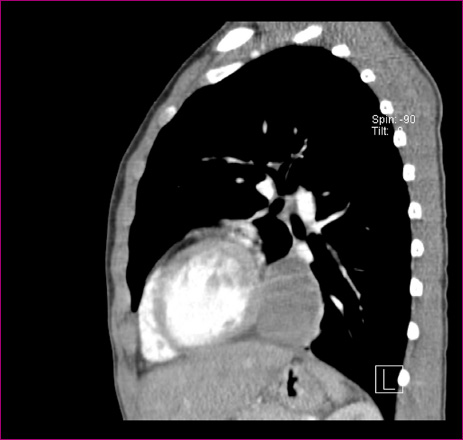
- Tomografía axial computarizada (TAC) torácica con contraste: se observa una tumoración retrocardiaca izquierda de 46 × 43 × 31 mm, con captación moderada de contraste que sugiere naturaleza sólida de probable localización en mediastino medio (Figuras 3 y 4).
- Resonancia magnética nuclear (RMN) de tórax: masa retrocardiaca izquierda de 49 × 35 × 41 mm con moderada captación de contraste, alojada en el mediastino medio, que plantea diagnóstico diferencial entre quistes congénitos (broncogénico sobreinfectado o de duplicación esofágica), tumor de células germinales o quiste pericárdico o pleural.
- Mantoux: negativo a las 72 horas.
- Se repite analítica cuatro días después por persistencia de la fiebre. Hemograma: serie roja y serie blanca normales. Serie plaquetar: 687 000. Bioquímica: glucosa, urea, creatinina e iones normales. PCR: 115 mg/l.
- Urocultivo y hemocultivo: negativos.
- Virus Influenza en aspirado nasofaríngeo: negativo.
- Serologías: citomegalovirus, toxoplasma, Brucella, tularemia y virus del herpes simple 1 y 2: negativos. Inmunoglobulina G (IgG) para virus de Epstein-Barr positivo.
- Antígeno carcinoembrionario, α-fetoproteína y β-gonadotropina coriónica humana (β-HCG): normales.
Figura 3. TAC, plano axial. Mostrar/ocultar
Figura 4. TAC, plano sagital. Mostrar/ocultar
Se inicia antibioterapia intravenosa con cefotaxima y se programa la intervención quirúrgica en seis días. Se realiza exéresis tumoral mediante toracotomía izquierda, con buena evolución del paciente. Estudio anatomopatológico: tumor miofibroblástico inflamatorio (pseudotumor inflamatorio). Probable lesión dependiente de malformación de tejido pulmonar.
Diagnóstico diferencial y juicio clínico
Se debe realizar un diagnóstico diferencial (Tabla 1) con: tumoración de origen neurogénico, linfangiohemangioma, tumoración hamartomatosa, quiste broncogénico, quiste neuroentérico o de duplicación, teratoma pericárdico, tumor fibroso pleural, rabdomioma o linfoma.
Tabla 1. Tumores mediastínicos y su localización más frecuente en Pediatría. Mostrar/ocultar
Gracias a la escisión de la lesión y su posterior estudio anatomopatológico, se llegó al diagnóstico de tumor miofibroblástico inflamatorio.
Discusión
Los tumores primitivos de pulmón en Pediatría son de aparición extraordinaria. El tumor miofibroblástico (conocido también como tumor pseudoinflamatorio, granuloma de células plasmáticas, fibroxantoma o histiocitoma) está descrito como el tumor primario de pulmón más frecuente en Pediatría. Con menor frecuencia, también se ha descrito en otras localizaciones: hígado, bazo, ganglios linfáticos, laringe, esófago, estómago, glándulas salivales, tejido mamario, epidídimo, sistema nervioso central, tejidos blandos y piel. La etiología es desconocida, aunque se cree que puede originarse como una respuesta inflamatoria local exagerada frente a un daño tisular. Se ha asociado a diversos agentes infecciosos como: Mycobacterium avium intracellulare, Corynebacterium equi, Bacillus sphaericus, Coxiella burnetti, virus de Epstein-Barr y hongos. A pesar de su origen inflamatorio benigno, puede presentar características de agresividad como: invasión local, recidiva posquirúrgica e incluso metástasis. Algunos autores lo consideran una neoplasia de bajo grado1,2.
Aunque puede descubrirse casualmente en un individuo asintomático, entre el 40 y 70% de los pacientes presentan algún síntoma no específico, como fiebre, tos, disnea, dolor torácico y hemoptisis. Las pruebas de laboratorio son normales o bien presentan alteraciones inespecíficas, como aumento de la PCR, velocidad de sedimentación globular, anemia, trombocitosis y aumento de gammaglobulinas. Los hallazgos radiológicos son variables. La mayoría de los pacientes presentan una masa o nódulo pulmonar solitario de entre 1 y 10 cm de diámetro y localización periférica, con predilección por los lóbulos inferiores. En la TAC, la forma más frecuente de presentación es como un nódulo o masa heterogénea, con captación variable tras la administración de contraste intravenoso. La calcificación se detecta en menos del 15% de los casos, la mayoría en niños, y la cavitación es muy poco frecuente. Rara vez este tumor se manifiesta como una consolidación, lesión central o como nódulos pulmonares múltiples. Las adenopatías hiliares o mediastínicas aparecen en un 7% de los casos, el derrame pleural en menos del 10% y las atelectasias en un 8% de los casos. En ocasiones muestra un comportamiento localmente invasivo, con extensión a hilios, mediastino, pleura o diafragma3,4.
Su diagnóstico diferencial es muy amplio, incluyendo neoplasias malignas primarias pulmonares, metástasis, adenoma, secuestro pulmonar, malformación adenomatoide quística y contusión (Tabla 1). Histológicamente se describe como una lesión caracterizada por células miofibroblásticas fusiformes, acompañadas de un infiltrado inflamatorio de células plasmáticas, linfocitos, histiocitos, neutrófilos y eosinófilos. La historia natural del tumor es impredecible; algunos casos evolucionan a resolución espontánea, otros permanecen estables y otros progresan con invasión local, e incluso se ha descrito, excepcionalmente, la transformación en sarcoma. Las metástasis a distancia son raras y sus localizaciones más frecuentes son el cerebro y el pulmón. La resección quirúrgica completa es el tratamiento de elección. Se han comunicado buenos resultados del uso de corticoides en niños con enfermedad invasiva hiliar y mediastínica irresecable. La quimioterapia es útil en casos de lesiones multifocales, invasión local o recurrencia5.
El tumor inflamatorio es de difícil diagnóstico prequirúrgico, debido a que su presentación clínica incluye un amplio espectro de síntomas y signos, y a sus variables e inespecíficos hallazgos radiológicos. Un retraso en el diagnóstico y tratamiento puede tener consecuencias graves, por permitir una progresión de la enfermedad con invasión hiliar, mediastínica y diafragmática que la hagan irresecable.
Además de lo infrecuente del diagnóstico, de este caso pueden extraerse otras enseñanzas. En primer lugar, la importancia de una lectura sistemática de la placa simple de tórax y la buena costumbre de que en Atención Primaria revisemos las pruebas complementarias hechas en otros niveles asistenciales cuando nuestros pacientes acuden a control clínico. En segundo lugar, hay en este caso otra circunstancia que una vez más debemos reflexionar y es que la administración de un antibiótico sin foco claro puede traer consecuencias negativas. El tratamiento con amoxicilina con un diagnóstico poco consistente de faringoamigdalitis, en este caso, dejó al paciente afebril, enmascarando la clínica del proceso, pudiendo haber originado un retraso en el diagnóstico.