Cribado neonatal de la hipoacusia
2 F. J. Soriano Faura (coord.), J. Colomer Revuelta, O. Cortés Rico, M. J. Esparza Olcina, J. Galbe Sánchez-Ventura, J. García Aguado, A. Martínez Rubio, J. M. Mengual Gil, M. Merino Moína, C. R. Pallás Alonso, F. J. Sánchez Ruiz-Cabello. (España).
PUNTOS CLAVE
- El cribado auditivo neonatal permite confirmar el diagnóstico de hipoacusia antes de los 6 meses, frente a los 2-3 años de media en los pacientes no sometidos a cribado.
- El cribado selectivo de niños con factores de riesgo detecta alrededor del 50% de los casos con hipoacusia congénita, lo que implica que el otro 50% tendrá un diagnóstico tardío.
- Hay evidencia de buena calidad de que el cribado auditivo neonatal universal permite adelantar la edad de diagnóstico y de inicio de la intervención terapéutica.
- La evidencia sobre el efecto de adelantar la intervención en el desarrollo del lenguaje es de baja calidad.
- Las pruebas de cribado auditivo neonatal pueden ser emisiones otoacústicas (EOA) o potenciales evocados auditivos del tronco cerebral (PEATC).
- Los niños ingresados en unidades de cuidados intensivos neonatales deben ser cribados mediante PEATC, dado el mayor riesgo que tienen de padecer neuropatía auditiva.
- En España se hace cribado auditivo neonatal universal en todas las comunidades autónomas, mediante EOA seriadas en algunas o mediante uno o dos PEATC en otras.
RESUMEN
El cribado neonatal de la hipoacusia tiene como objetivo la detección y el inicio del tratamiento tempranos para mejorar el lenguaje, el rendimiento académico y la interacción social. Hay buena evidencia sobre la eficacia y seguridad de las pruebas de cribado auditivo neonatal universal para adelantar la edad de diagnóstico y de inicio de la intervención, pero la evidencia acerca de los beneficios del cribado o del adelanto diagnóstico en los resultados del lenguaje es contradictoria.
INTRODUCCIÓN
La hipoacusia bilateral supone una limitación en la capacidad para comunicarse con los demás, y cuando aparece en la etapa prelocutiva se asocia a dificultades en el desarrollo del habla y el lenguaje que pueden afectar al desarrollo cognitivo, emocional y psicosocial y tener consecuencias permanentes en el nivel educativo y en las oportunidades de empleo en la edad adulta.
La mayoría de las hipoacusias infantiles se manifiestan en el primer año de vida y el 80% están presentes en el momento de nacer. Aproximadamente 1-2 de cada 1000 recién nacidos tienen hipoacusia de grado moderado a profundo (≥40 dB), que será causa de retraso en la adquisición del lenguaje. Si se incluyen las hipoacusias leves y las que son unilaterales, la prevalencia aumenta al 3-5‰. El cribado auditivo neonatal se limita a la detección de las hipoacusias de grado moderado a profundo porque no está claro el impacto de las hipoacusias leves.
En ausencia de cribado, la edad media a la que se confirma el diagnóstico de hipoacusia congénita en niños sin factores de riesgo está en torno a los 2-3 años. Los que tienen hipoacusias leves o moderadas con frecuencia son identificados después de los 4 años. El cribado selectivo de niños con factores de riesgo permite detectar alrededor de un 50% de las hipoacusias congénitas, lo que implica que el otro 50% tendrá un diagnóstico tardío. Por esta razón, y a pesar de que el cribado selectivo es más eficiente, se ha ido abandonando progresivamente a favor del cribado universal, sobre cuya recomendación hay acuerdo unánime en la actualidad.
Los programas de cribado auditivo neonatal universal se han extendido ampliamente a pesar de la falta de pruebas sólidas que avalen su eficacia y coste-efectividad1-3. Diversos estudios realizados en la década de 1990, que ligaban el diagnóstico y tratamiento tempranos con mejores resultados en el lenguaje, desencadenaron el despliegue a gran escala del cribado universal a pesar de tener limitaciones metodológicas importantes. Dada la extensión y aceptación actual de los programas de cribado auditivo neonatal, la puesta en marcha de ensayos aleatorizados es altamente improbable.
ANATOMÍA Y FISIOLOGÍA
Las ondas sonoras que llegan al oído generan vibraciones de la membrana timpánica que inducen el movimiento de los huesecillos del oído medio. Los movimientos del estribo son transmitidos al líquido del oído interno en ondas que se propagan por las dos vueltas y media de la cóclea. En las células ciliadas del órgano de Corti, los movimientos de los estereocilios, que son específicos para las distintas frecuencias de sonido, inducen la despolarización que transforma el sonido en impulsos eléctricos y que serán transmitidos al cerebro por el nervio auditivo.
Para medir la pérdida auditiva se utilizan dos parámetros: la frecuencia y la intensidad del sonido. Cuando un objeto vibra, la presión alterna positiva y negativa genera una onda. La frecuencia de estas ondas por segundo se mide en hercios (Hz). Si se producen 1000 ondas por segundo, la frecuencia será de 1000 Hz. Los tonos graves tienen frecuencias bajas y los tonos agudos frecuencias altas. El campo auditivo en los humanos oscila en un rango de 20 a 20 000 Hz. La intensidad de las ondas generadas por el objeto vibratorio se mide en decibelios (dB). El sonido se percibirá como más ruidoso cuanto mayor sea la presión de aire generada por el objeto vibratorio. Esta presión se disipa a medida que aumenta la distancia desde el origen del sonido. El oído humano se mueve en un rango de 0 a 120 dB. En una audiometría se valora a partir de qué intensidad (dB) comenzamos a oír en una frecuencia concreta.
DEFINICIÓN Y CLASIFICACIÓN
La audición normal tiene un umbral de 0 a 20 dB. El grado de pérdida auditiva en dB define la gravedad de la hipoacusia: leve, de 20 a 40 dB; moderada, de 41 a 60 dB; grave, de 61 a 90 dB (la Organización Mundial de la Salud [OMS] establece el límite superior en 80 dB); profunda, más de 90 dB (más de 80 dB según la clasificación de la OMS).
La hipoacusia de conducción o de transmisión se debe a trastornos del oído externo o medio que impiden la llegada del sonido al oído interno. La pérdida auditiva puede ser transitoria, por presencia de líquido en el oído medio, o de causa anatómica y permanente. La hipoacusia neurosensorial (HNS) está causada por trastornos de las células ciliadas del órgano de Corti o, con menos frecuencia, por alteraciones de la vía nerviosa auditiva.
La neuropatía auditiva es un trastorno auditivo caracterizado por una disfunción en el procesamiento neuronal de los estímulos auditivos. Las respuestas auditivas del tronco encefálico están ausentes o distorsionadas por afectación del octavo nervio craneal, las células ciliadas internas de la cóclea o la sinapsis entre las células ciliadas internas y el octavo nervio, pero las células ciliadas externas están indemnes. La neuropatía auditiva es muy poco frecuente en la población de recién nacidos sanos.
La mayoría de las deficiencias auditivas neonatales son hipoacusias neurosensoriales. Aproximadamente la mitad tienen una etiología genética y las restantes son adquiridas o de causa desconocida. El patrón de herencia es autosómico recesivo en alrededor del 80% de los casos, autosómico dominante en el 15% y el resto está ligado al cromosoma X o son mitocondriales. Las hipoacusias no hereditarias pueden ser debidas a infecciones (citomegalovirus, rubeola, toxoplasmosis, sífilis, virus del Zika), medicamentos (quinina, ácido retinoico), toxinas que tienen efecto teratógeno y alteran el desarrollo del oído en el periodo fetal (alcohol, metilmercurio) o condiciones perinatales adversas (asfixia perinatal, prematuridad, hiperbilirrubinemia).
JUSTIFICACIÓN DEL CRIBADO
Hay evidencia sólida de que el cribado neonatal universal de la hipoacusia adelanta significativamente la edad de diagnóstico e inicio de la intervención terapéutica. En un ensayo prospectivo cuasi-aleatorizado con 53 781 recién nacidos realizado en cuatro maternidades de Wessex (Reino Unido), durante 3 años se alternaron periodos en los que se hacía cribado universal con periodos sin cribado4,5. Este ensayo es único porque se crearon de forma experimental dos cohortes de recién nacidos que eran muy similares en todos los aspectos excepto en la exposición al cribado auditivo universal. La proporción de niños con hipoacusia identificados antes de los 6 meses fue mayor en periodos de cribado neonatal que en periodos sin cribado neonatal (del 74 frente al 31%)5, y el número de casos de hipoacusia derivados fue 19 veces mayor en entre los niños que recibieron cribado neonatal frente a los que no lo recibieron4. Datos similares se desprenden de dos estudios cuasi-aleatorizados de base poblacional procedentes de los Países Bajos6 y Australia7 y de la evaluación de múltiples programas de cribado neonatal implementados a lo largo del mundo.
Los trabajos que han evaluado los efectos del cribado o del adelanto diagnóstico y terapéutico de la hipoacusia en el desarrollo del lenguaje se resumen a continuación. Cuatro estudios cuasi-aleatorizados de calidad de buena a moderada han obtenido resultados contradictorios. En uno, de buena calidad, se observaron a los 6-10 años (edad media de 8 años) beneficios del cribado y del adelanto de la edad del diagnóstico8, pero en el seguimiento de la cohorte hasta los 13-19 años (edad media de 17 años) las diferencias dejaron de ser estadísticamente significativas tanto para los grupos de cribado o no cribado como para los de diagnóstico precoz o tardío9. En el intervalo de 9 años entre la edad escolar y la adolescencia se perdieron el 50% de los pacientes, lo que limita la potencia de los resultados a los 17 años.
En otro estudio cuasi-aleatorizado, de calidad moderada, los grupos de cribado neonatal universal no obtuvieron beneficios significativos en el lenguaje a la edad de 3-5 años respecto a los grupos sin cribado6. En el tercero, también de calidad moderada, se comprobó un beneficio en el lenguaje expresivo y en el vocabulario receptivo al pasar del cribado por factores de riesgo al cribado universal en niños de 5-6 años sin discapacidad mental asociada7. El cuarto estudio, de diseño longitudinal y de base poblacional, de buena calidad, no encontró diferencias en el desarrollo del lenguaje a los 5 años entre los que habían recibido el cribado y los que no lo habían recibido, pero tanto la edad de inicio de la amplificación auditiva con audífonos como la edad de activación del implante coclear tuvieron una influencia significativa en el desarrollo del lenguaje, que fue mayor cuanto más intensa era la pérdida auditiva10.
Los resultados del implante coclear en la evolución del lenguaje y el habla han sido objeto de diversos estudios y revisiones. En niños con hipoacusia bilateral hay evidencia consistente, aunque basada en estudios de calidad moderada a baja, sobre los beneficios de la disminución de la edad del implante en el desarrollo del lenguaje y del habla11.
En resumen, la evidencia sobre los beneficios del cribado y del adelanto diagnóstico de la hipoacusia permanente es de baja calidad. En conjunto, hay una tendencia a obtener un resultado positivo en el desarrollo del lenguaje con el adelanto en la edad de diagnóstico y de inicio de la intervención terapéutica, sobre todo en los estudios de mayor calidad, aunque muchas veces el seguimiento ha sido a lo sumo hasta la edad escolar. Es probable que los resultados contradictorios obtenidos en los estudios que han analizado el impacto del cribado en el desarrollo del lenguaje sean debidos a que no todos los detectados mediante cribado iniciaron el tratamiento precozmente y no todos los que no habían recibido el cribado lo iniciaron de forma tardía. Solo hay un estudio de seguimiento hasta la adolescencia, pero la elevada pérdida de pacientes limita su calidad.
El cribado auditivo universal es bien aceptado por las familias. El número elevado de falsos positivos puede generar ansiedad en los padres, pero hay evidencia de que tiene una duración limitada, sobre todo cuando existe una comunicación adecuada entre la persona que hace el cribado y la familia. La evidencia sobre los efectos secundarios del tratamiento precoz es escasa. El implante coclear tiene una tasa baja de complicaciones, independientemente de la edad a la que se realice la intervención. Los estudios de coste-efectividad son muy escasos. No hay evidencia de que el cribado auditivo neonatal universal genere valor por dinero.
PRUEBAS DE CRIBADO
Las pruebas de cribado disponibles son fiables, con buena sensibilidad y especificidad y con tasas de derivación adecuadas12. No obstante, es preciso tener en cuenta que en la práctica son muchos los factores que influirán en la validez (sensibilidad y especificidad) del cribado, entre los que se incluyen el grado de entrenamiento de las personas que lo aplican, la calibración del equipo de cribado, el ruido ambiental en la habitación donde se realiza, los algoritmos de pasa/no pasa usados por los fabricantes o el número de intentos de cribado hechos a cada niño. Como es de esperar en el despistaje de trastornos con baja prevalencia, el valor predictivo positivo es bajo y la mayoría de los casos que no pasan el cribado son falsos positivos.
Las pruebas utilizadas para el cribado de la hipoacusia son las emisiones otoacústicas (EOA) y la respuesta auditiva provocada del tronco encefálico (RAPTE, o BAER por sus siglas en inglés), también conocida como potenciales auditivos evocados del tronco cerebral (PEATC). En ambos casos se emplean sistemas automatizados, que determinan mediante un algoritmo matemático si la respuesta registrada es normal (pasa) o anormal (no pasa), pero no permiten establecer un diagnóstico de hipoacusia. Los niños que no pasan el cribado deben ser sometidos a una evaluación audiológica en un servicio de Otorrinolaringología.
Las EOA son sonidos emitidos por las células ciliadas de la cóclea al contraerse en respuesta a un estímulo sonoro, que se transmiten por el oído medio y pueden ser detectados en el conducto auditivo externo. Las EOA están presentes en los niños con función normal del oído medio y de la cóclea, pero no exploran la vía nerviosa y por tanto no detectan la neuropatía auditiva. Las emisiones otoacústicas transitorias (EOAT) se producen en respuesta a un estímulo breve, como un clic o un estallido tonal, y son las más utilizadas en el cribado de la hipoacusia. Con menos frecuencia se emplea la técnica de los productos de distorsión (EOA-PD), que se producen por estimulación con dos tonos puros, de distinta frecuencia, presentados de forma simultánea.La prueba se realiza mediante la introducción en el conducto auditivo externo de una sonda que contiene un auricular para la emisión de sonidos y un micrófono que recoge la respuesta coclear (Figura 1). La sonda debe quedar bien ajustada en el conducto auditivo y no debe haber mucho ruido ambiental. El tiempo medio de realización es de 1 a 2 minutos. La tasa de falsos positivos es del 6-12%.
Figura 1. Evaluación audiológica mediante emisiones otoacústicas. Mostrar/ocultar
Los potenciales evocados auditivos del tronco cerebral miden la respuesta neuroeléctrica del sistema auditivo desde el nervio auditivo hasta el tubérculo cuadrigémino inferior, situado en el tronco del encéfalo. Unos auriculares instalados en ambas orejas emiten un sonido y tres electrodos situados en la cabeza recogen la respuesta eléctrica del sistema auditivo. Esta prueba detecta tanto las HNS de origen coclear como las neuropatías auditivas. Tiene una tasa de falsos positivos del 1-4% aproximadamente. La mayoría de los equipos automatizados presentan un estímulo a 35 dB. El tiempo medio de realización es de 4 a 15 minutos, aunque los equipos más modernos pueden completar la prueba en 4-8 minutos. La actividad miogénica (estado de relajación) puede influir en los resultados la prueba, por lo que es necesario que durante su realización el niño esté tranquilo y adormilado.
Tanto las EOA como los PEATC que se utilizan para el cribado auditivo son en la actualidad pruebas fáciles de aplicar y no requieren personal con un alto nivel de entrenamiento, pero el mantenimiento de los equipos y la inversión en recursos humanos, que deben conocer la técnica de aplicación, tienen un coste significativo.
Las EOA tienen la desventaja de que son muy sensibles a la presencia de líquido en el oído medio o a la ocupación del conducto auditivo externo por detritus (vernix caseosa), lo que puede dar lugar a un aumento de falsos positivos. Por este motivo es preferible hacer la prueba a partir de las 48 horas de vida. Los PEATC son más caros por el coste de los electrodos y los auriculares y por requerir mayor tiempo para su realización, aunque el coste se iguala al incluir el gasto de los casos derivados, pues la tasa de derivación es mayor con las EOA.
Ninguna de las dos pruebas evalúa las hipoacusias de origen cortical que pueden estar causadas por asfixia grave o por una infección congénita por citomegalovirus.
FACTORES DE RIESGO DE HIPOACUSIA
En niños con factores de riesgo, la incidencia de hipoacusia neurosensorial de moderada a profunda es de 10 a 20 veces mayor que en la población general. Los recién nacidos con enfermedades que requieren ingreso en unidades de cuidados intensivos (UCIN) por enfermedades como prematuridad, asfixia perinatal o hiperbilirrubinemia grave entre otras, tienen riesgo de desarrollar una neuropatía auditiva y deben ser evaluados con PEATC antes del alta.
El Joint Committee on Infant Hearing (JCIH) de EE. UU. definió en 2007 los factores de riesgo individuales asociados a un mayor riesgo de hipoacusia13 y recomienda que los niños con factores de riesgo reciban al menos una evaluación audiológica entre los 24 y los 30 meses. Esta recomendación ha sido objeto de crítica porque no hay evidencia de que todos los factores de riesgo apuntados por el JCHI se asocien a hipoacusia posnatal, por el elevado número de niños que no acude a las citas programadas y por el extenso número de pruebas diagnósticas que es necesario aplicar a todos los niños con factores de riesgo, de los que solo unos pocos tendrán hipoacusia.
En niños que pasan el cribado, los factores de riesgo que tienen mayor evidencia de desarrollar hipoacusia de inicio tardío se enumeran en la Tabla 1. En los casos en que está indicado, el seguimiento audiológico debe mantenerse hasta los 2-3 años.
Tabla 1. Indicadores de riesgo asociados con hipoacusia de aparición tardía14. Mostrar/ocultar
PROTOCOLO DE ACTUACIÓN
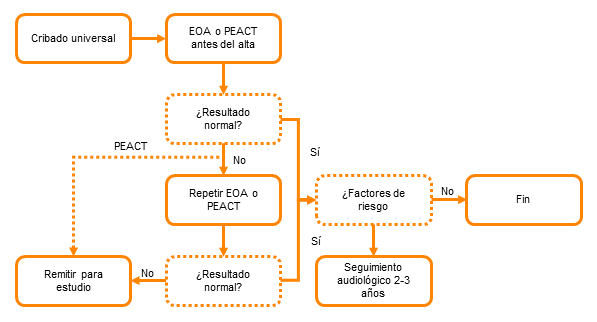
Los programas de cribado utilizan con frecuencia una estrategia en dos etapas (la segunda se aplica solo a los que no pasan la primera) para disminuir la tasa de falsos positivos13,15. Las dos etapas pueden ser EOA repetidas dos veces, EOA seguidas de PEATC o PEATC repetidos dos veces. Con menor frecuencia se utiliza una estrategia en tres etapas, por ejemplo, OEA repetidas dos veces y seguidas de PEATC. Los programas de cribado universal mediante PEATC tienen una tasa baja de falsos positivos y permiten obviar la estrategia en dos etapas, derivando directamente a evaluación especializada a los que no pasan la primera prueba (Figura 2).
Figura 2. Protocolo de actuación. Mostrar/ocultar
Como es de esperar en enfermedades de baja prevalencia, el valor predictivo positivo es bajo, con un número elevado de falsos positivos. Con una tasa de derivación del 2% y una prevalencia del 1-2‰, de cada 20 positivos solo uno o dos tendrán hipoacusia y entre 18 y 19 serán falsos positivos.
SITUACIÓN EN ESPAÑA
El Consejo Interterritorial del Sistema Nacional de Salud aprobó en el año 2003 el programa de detección precoz de la hipoacusia16, recomendando que se pusiera en marcha en todas las comunidades autónomas el cribado auditivo neonatal universal. Los requisitos básicos y mínimos establecidos en el programa son: detección precoz durante el primer mes de vida, acceso a la fase de diagnóstico a los 3 meses o antes, tratamiento instaurado a los 6 meses y seguimiento de todos los casos detectados.
En la actualidad todas las comunidades autónomas han desarrollado programas de detección precoz de la hipoacusia, siendo las últimas en incorporarse Madrid y Cataluña, que lo hicieron en el año 2010. En la mayoría de ellas el cribado se realiza mediante EOA: en algunas se hace una segunda prueba de EOA a los que no pasan la primera y en otras (Asturias, Murcia, Navarra) se hace una tercera prueba a los que no pasan la segunda antes de remitir a los servicios de Otorrinolaringología. De las comunidades que hacen el cribado mediante PEATC, en algunos casos (Castilla y León, Cataluña) se hacen dos pruebas secuenciales antes de derivar y en otros (Galicia, Madrid, País Vasco) se deriva al recién nacido cuando no pasa la primera prueba.
La Comisión para la Detección Precoz de la Hipoacusia (CODEPEH) ha establecido unos criterios de calidad que deben cumplir los programas de detección precoz de la hipoacusia15, en línea con los establecidos por el Joint Committee on Infant Hearing de EE. UU.13. Aunque la recomendación de poner en marcha el cribado se hizo desde un organismo estatal como es el Consejo Interterritorial, en el que están representadas todas las comunidades autónomas, la implementación y evaluación de los programas depende de cada comunidad autónoma y no hay un sistema centralizado de registro de datos que permita hacer estimaciones sobre su efectividad a nivel nacional. Dado que los programas de cribado deben ser reevaluados continuamente para maximizar su eficiencia, es imprescindible la existencia de un registro centralizado que permita obtener datos de los resultados globales del programa.
BIBLIOGRAFÍA
- Nelson HD, Bougatsos C, Nygren P. Universal newborn hearing screening: systematic review to update the 2001 US Preventive Services Task Force Recommendation. Pediatrics. 2008;122:e266-76.
- Wolff R, Hommerich J, Riemsma R, Antes G, Lange S, Kleijnen J. Hearing screening in newborns: systematic review of accuracy, effectiveness, and effects of interventions after screening. Arch Dis Child. 2010;95:130-5.
- Pimperton H, Kennedy CR. The impact of early identification of permanent childhood hearing impairment on speech and language outcomes. Arch Dis Child. 2012;97:648-53.
- Wessex Universal Neonatal Hearing Screening Trial Group. Controlled trial of universal neonatal screening for early identification of permanent childhood hearing impairment. Lancet. 1998;352:1957-64.
- Kennedy C, McCann D, Campbell MJ, Kimm L, Thornton R. Universal newborn screening for permanent childhood hearing impairment: an 8-year follow-up of a controlled trial. Lancet. 2005;366:660-2.
- Korver AM, Konings S, Dekker FW, Beers M, Wever CC, Frijns JH, et al. Newborn hearing screening vs later hearing screening and developmental outcomes in children with permanent childhood hearing impairment. JAMA. 2010;304:1701-8.
- Wake M, Ching TYC, Wirth K, Poulakis Z, Mensah FK, Gold L, et al. Population outcomes of three approaches to detection of congenital hearing loss. Pediatrics. 2016;137:1-10.
- Kennedy CR, McCann DC, Campbell MJ, Law CM, Mullee M, Petrou S, et al. Language ability after early detection of permanent childhood hearing impairment. N Engl J Med. 2006;354:2131-41.
- Pimperton H, Kreppner J, Mahon M, Stevenson J, Terlektsi E, Worsfold S, et al. Language outcomes in deaf or hard of hearing teenagers who are spoken language users: effects of universal newborn hearing screening and early confirmation. Ear Hear. 2017;38:598-610.
- Ching TYC, Dillon H, Button L, Seeto M, Van Buynder P, Marnane V, et al. Age at intervention for permanent hearing loss and 5-year language outcomes. Pediatrics. 2017;140:e20164274.
- Bruijnzeel H, Ziylan F, Stegeman I, Topsakal V, Grolman W. A systematic review to define the speech and language benefit of early (<12 months) pediatric cochlear implantation. Audiol Neurootol. 2016;21:113-26.
- Insitute of Health Economics. The safety and efficacy/effectiveness of using automated testing devices for universal newborn hearing screening: an update. Edmonton (AB): Institute of Health Economics; 2012. p. 87.
- American Academy of Pediatrics, Joint Committee on Infant Hearing. Year 2007 position statement: principles and guidelines for early hearing detection and intervention programs. Pediatrics. 2007;120:898-921.
- Beswick R, Driscoll C, Kei J, Glennon S. Reccomendations for monitoring hearing in children using a risk factor registry. J Hear Sci. 2012;2:57-65.
- Trinidad-Ramos G, Alzina de Aguilar V, Jaudenes-Casaubon C, Núñez-Batalla F, Sequi-Canet JM. Recomendaciones de la Comisión para la Detección Precoz de la Hipoacusia (CODEPEH) para 2010. Acta Otorrinolaringol Esp. 2010;61:69-77.
- Consejo Interterritorial del Sistema Nacional de Salud. Programa detección precoz de la hipoacusia. En: Ministerio de Sanidad, Servicios Sociales e Igualdad [en línea] [consultado el 13/03/2018]. Disponible en: https://www.msssi.gob.es/profesionales/saludPublica/prevPromocion/maternoInfantil/docs/ProgramaHipoacusiasSNS.pdf