Anomalías torácicas más frecuentes en la infancia y adolescencia desde la Atención Primaria
PUNTOS CLAVE
- Las anomalías torácicas son cada vez más motivo de consulta al pediatra de Atención Primaria y es el pediatra el primer profesional consultado.
- La edad crítica, con cuadros de ansiedad y demanda asistencial importante aparece alrededor de la adolescencia donde existe mayor crecimiento musculoesquelético.
- La mayoría son aisladas sin ningún síndrome malformativo complejo.
- El fenotipo habitual en estos pacientes es de tipo asténico, delgados, con tallas altas y alteraciones en el eje del raquis.
- Son excepcionales los problemas cardiorrespiratorios cuyos síntomas obedezcan a una base orgánica.
- Presentan frecuentemente trastornos en la esfera psicosocial.
- Los criterios para iniciar un tratamiento son fundamentalmente estéticos.
- Podemos inicialmente ofertar tratamientos conservadores y poco agresivos con buenos resultados.
- La opinión del paciente debe ser valorada y tenida en cuenta.
RESUMEN
Las anomalías torácicas no sindrómicas suponen el 90% de los trastornos estéticos del tórax en la infancia y son más prevalentes de lo que se creía. El paciente rechaza su apariencia estética, lo que conlleva alteraciones en su comportamiento y su vida social en la mayoría de los casos. Los pediatras de Atención Primaria deben conocer este tipo de trastornos dismorfológicos, conocer sus causas, diagnóstico, clínica y evolución para abordar con solvencia la información al paciente y su familia con el fin de dar respuesta a las innumerables dudas que nos transmitirán.
En muy pocos casos producirán alteraciones cardiorrespiratorias. El diagnóstico se basa fundamentalmente en la clínica; las pruebas complementarias serán innecesarias, salvo un estudio radiológico simple para identificar anomalías óseas congénitas. En el caso de que exista una indicación quirúrgica precisaremos de pruebas complementarias más concretas. La evolución es incierta y es en la etapa de la adolescencia cuando se evidencia la clínica más manifiesta. Existen opciones terapéuticas que podremos informar desde la consulta de Primaria y que debemos conocer. Es muy importante atender, escuchar, y dar apoyo psicológico a estos pacientes que acuden porque “no se gustan”. En numerosas ocasiones aceptan cualquier tipo de tratamiento sin importarles su agresividad.
INTRODUCCIÓN
Las deformidades morfológicas de la pared torácica comprenden un variado espectro de formas clínicas. Pueden ser simples o complejas, aisladas (no sindrómicas) y otras agrupadas en síndromes que asocian algún tipo de deformidad del tórax. Los síndromes monogénicos más importantes y frecuentes observados son el síndrome de Marfan y el síndrome de Noonan1.
Las variantes más habituales son el pectus excavatum (forma deprimida) y el pectus carinatum (forma protrusiva) dentro de las deformidades anteriores simétricas y son las que vamos a desarrollar en este artículo. Existen infinidad de anomalías asimétricas condrocostales (variantes dismórficas) que suelen pasar desapercibidas por no visualizarse externamente y que quedan infradiagnosticadas. Su evolución durante el desarrollo es impredecible. Las que forman parte de un síndrome presentan un trastorno genético conocido, al contrario de las aisladas que son las más numerosas y que no obedecen a trastornos genéticos, aunque presentan una historia familiar positiva con una herencia mendeliana multifactorial2.
Estructuralmente, todas las variantes tienen un origen común motivado por una alteración de la composición del colágeno con una desorganización cartilaginosa e hipercrecimiento de la trama condral, que provocaría alteraciones del desarrollo de los elementos cartilaginosos de sostén de la caja torácica para producir evolutivamente y finalmente una alteración estructural y estética del tórax.
Estas deformidades suponen cada vez más un motivo de preocupación en los pacientes y su entorno familiar fundamentalmente en periodo periadolescente, que demandan una solución, por lo que deben ser conocidas, abordadas y diagnosticadas por los pediatras de Atención Primaria.
TIPOS DE ANOMALÍAS
Pectus excavatum
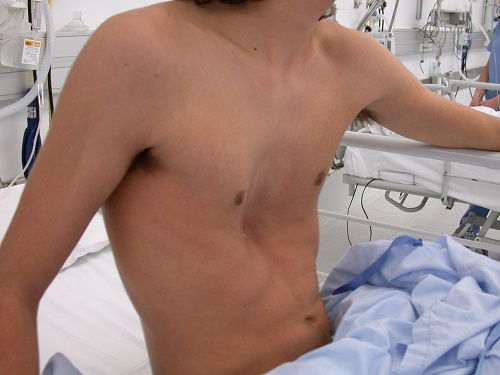
La alteración condroesternal produce una deformidad que deprime la cara anterior del tórax sobre el esternón (Figura 1). Aparece en más del 70% de los casos de forma aislada, con grados variables de depresión, que pueden ser tanto simétricos como asimétricos. La forma más frecuente es la simétrica en cuchara2. Su incidencia se estima en 1/300 recién nacidos, y es predominante en el sexo masculino, con una relación de 3:1. Parece que suele existir una asociación familiar por encima del 40% de los casos y la asociación de cardiopatía congénita leve oscila en un 12%4,5.
Figura 1. Pectus excavatum. Mostrar/ocultar
Pectus carinatum
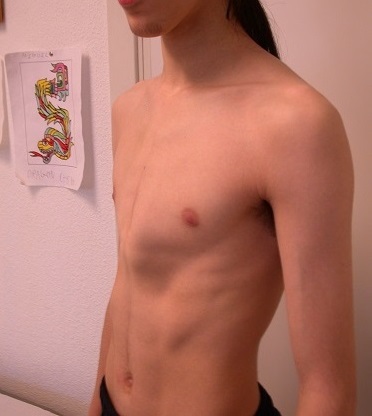
En este caso, el desplazamiento esternal es anterior y la deformidad produce una protrusión con incremento del diámetro de la caja torácica (Figura 2). Se conoce también como tórax en quilla o pichón. Es menos frecuente, afecta al 1/1500 de recién nacidos, con un ratio de 1:5 respecto al excavatum. También es más prevalente en el sexo masculino, con una relación de 4:1, y se considera una variante del anterior, con un mismo origen y fisiopatología, aunque desconocemos los motivos por los que en unos casos se desplazan anteriormente y otros posteriormente. Existen variantes simétricas y asimétricas, estas últimas son las más habituales4,5. Si tenemos como referencia la línea intermamilar, podemos clasificarlos en superiores, medios e inferiores. La variante tipo 1 (95%) es la forma condrogladiolar, con protrusión esternal inferior que provoca una depresión costal lateral. La variante tipo 2 o condromanubrial (pectus arcuatum) se denomina síndrome de Currarino-Silverman y se confunde en muchas ocasiones con un excavatum cuya protrusión es alta a nivel del manubrio y en forma de herradura con concavidad superior2. Realmente es un carinatum y debe tratarse como tal.
Figura 2. Pectus carinatum. Mostrar/ocultar
También como el pectus excavatum puede aparecer en otros síndromes.
Suele diagnosticarse más tarde, cuando la protrusión se hace visible en el periodo puberal, sobre los 11-13 años, puesto que suele pasar desapercibido en la infancia precoz.
Variantes dismórficas
Se consideran el resto de anomalías excluyendo las dos anteriores. Son las más numerosas, tienen el mismo origen y el mismo mecanismo de producción. Son todas asimétricas y muy variables, con mayor afectación sobre los arcos costales inferiores y suelen pasar desapercibidas salvo que sean deformidades considerables y muy visibles, expresando un tórax antiestético.
CLÍNICA
En casi el 90% de los casos no existe clínica observable, pero sí suelen expresar síntomas poco definidos y valorables, con importante componente de ansiedad. Los casos complejos incluidos en un síndrome suelen ser identificados precozmente y asocian la sintomatología propia de su síndrome. Podemos afirmar, por lo tanto, que la gran mayoría de las deformidades simples, por no decir todas, cursan sin síntomas. La clínica se hace más ostensible en la etapa de la adolescencia que coincide con el desarrollo, en muchas ocasiones conflictivo, de la esfera psicosocial del paciente.
En las deformidades depresivas se observa en la infancia precoz la retracción centroesternal manubrial con los movimientos respiratorios, los 4 años es la edad en la que es más visible. Muchos de estos pacientes presentan patologías pulmonares de base como asma o bronquiolitis de repetición, que incrementan este defecto con los movimientos respiratorios. En raras ocasiones se habla de intolerancia al ejercicio, que se traduce en episodios disneicos durante esfuerzos o ejercicio intenso. En niños más mayores pueden aparecer alteraciones del eje raquídeo (escoliosis, cifosis, etc.), cuyo origen parece ser debido a las anomalías posturales adoptadas para disimular la deformidad, con un consiguiente empeoramiento estético.
Los tórax protruyentes en el caso de presentar síntomas (excepcional ya que no hay compromiso de la caja torácica) son debidos a dolores o molestias localizadas a nivel de las uniones condroesternales protruidas y las posiciones viciosas adoptadas (cifosis y escoliosis en un 15%)3.
DIAGNÓSTICO
Las deformidades torácicas se pueden identificar en tan solo un tercio de los casos en la primera infancia. El diagnóstico inicialmente es visual, en los exámenes de salud periódicos. Conforme se desarrollan musculoesqueléticamente, comienzan a observarse signos dismórficos directos en el tórax o indirectos como alteraciones en el eje del raquis, asimetrías en areolas, alteraciones de la cintura escapular o actitudes viciosas.
En los pacientes más mayores la deformidad ya se hace evidente, y son ellos mismos o sus padres los que las identifican.
Tenemos que valorar el tipo y grado de alteración, así como la postura del paciente sentado, en bipedestación recto y con brazos en cruz. Valoraremos la simetría de los omoplatos y raquis. Palparemos e identificaremos los grupos musculares para descartar atrofias o hipoplasias. Se deberían hacer fotografías para ver la evolución durante el crecimiento.
Un importante número de pacientes presentan alteraciones en el raquis que obedecen a varios factores. Los trastornos en la trama de colágeno condrocostales también parecen tener repercusión en la zona cartilaginosa costovertebral. Por otro lado, suelen adoptar una actitud de flexión de la caja torácica para ocultar su deformidad y esto provoca que se muestren con una actitud cifótica cervicotorácica, con los hombros corregidos anteriormente.
Como prueba complementaria única inicialmente, es suficiente un estudio radiológico simple posteroanterior y lateral del tórax y la columna, para descartar alteraciones óseas como fusiones, aplasias, hipoplasias, etc., y otras alteraciones óseas de costillas, vértebras y esternón.
Tan solo en los casos en los que sospechemos que la clínica se deba a la deformidad o porque la familia insista en que los síntomas son por este motivo, podremos solicitar una espirometría, que en la mayoría de los casos es normal, una ecocardiografía, que suele presentar con frecuencia alteraciones del eje sin repercusión funcional, y una prueba de esfuerzo, que, en líneas generales, podría ser la única de todas que nos identificaría problemas de tolerancia y adaptación cardiopulmonar al ejercicio5.
Reservaremos la tomografía computarizada (TAC) para anomalías complejas, los sindrómicos, en los que sospechemos anomalías cardiopulmonares congénitas y como prueba de valoración preoperatoria en todos los quirúrgicos.
MANEJO Y EVOLUCIÓN
Cuando la deformidad empiece a ser significativamente llamativa, el paciente demande una corrección o creamos que progresa de manera significativa, propondremos el estudio completo y plantearemos las posibles soluciones. Hasta tener un diagnóstico exacto de la extensión y grado de la deformidad, recomendaremos ejercicio físico en general, evitando los ejercicios de potenciación muscular (gimnasios) y programas de reeducación postural, ya que adoptan generalmente actitudes anormales como hombros caídos, anteriores y redondeados con actitudes cifóticas. Precisarán en el seguimiento la corrección de las alteraciones del eje vertebral torácico.
Generalmente los pacientes acuden a la consulta porque se ven “deformes”, lo que crea trastornos en el comportamiento que pueden derivar a un aislamiento social, evitando deportes de grupo en los que se pueda evidenciar su deformidad. La asociación entre aislamiento y limitación deportiva empeorarán estéticamente su imagen.
La evolución es impredecible y deberemos hacer constar que desconocemos el resultado final sin tratamiento. Son las niñas las que presentarán durante el crecimiento una deformidad visiblemente más llamativa en el inicio de la menarquia con el desarrollo mamario. Esta situación deberá ser valorada de forma muy importante de cara al resultado final tras aplicar cualquier tratamiento.
La aparición de síntomas que, como ya hemos dicho, deben valorarse con mucho cuidado, ya que presentan un componente psicosomático importante, nos obligaría necesariamente a realizar un estudio funcional cardiopulmonar, que será imprescindible si el tratamiento quirúrgico es el propuesto finalmente. En el caso de que la espirometría, el electrocardiograma (ECG) con ecocardiografía y la prueba de esfuerzo presentasen algún tipo de alteración, deberemos plantear a la familia las opciones terapéuticas para que conjuntamente con el paciente tomen la correcta decisión.
TRATAMIENTO
Para iniciar un tratamiento es preciso e imperativo que se cumplan las siguientes condiciones:
- El especialista debe confirmar que la deformidad es mejorable, exponiendo todas las opciones.
- El paciente debe demandar dicho tratamiento y aceptarlo tras conocer las complicaciones y los posibles resultados finales.
- La familia, completamente informada, debe expresar su consentimiento por escrito para iniciar el tratamiento propuesto.
Estas tres condiciones conjuntamente son indiscutibles y necesarias para iniciar el tratamiento. No comenzaremos tratamiento alguno si se cumplen por tanto estos tres supuestos:
- Si el especialista cree que no es mejorable.
- Si el paciente no quiere tratarse.
- Si la familia no consiente.
Los especialistas que manejamos estos pacientes solemos decir coloquialmente que trataremos a los pacientes “que nos lo pidan de rodillas”. En casos muy concretos, como los síndromes malformativos complejos, no hay una contraindicación firme, aunque evitaremos proponer un tratamiento invasivo por el elevado riesgo quirúrgico. Es el caso de aneurismas y prolapsos en el síndrome de Marfan.
Una vez indicado el tratamiento, con la información desarrollada y detallada del tipo de anomalía que presenta el paciente y con la propuesta favorable por parte del especialista, propondremos en líneas generales todas las opciones terapéuticas.
La edad para comenzar un tratamiento debe ser valorada individualmente, teniendo en cuenta la carga psíquica del paciente, su edad cronológica y la gravedad del defecto. Existe un consenso respecto a la edad de inicio del tratamiento. Las edades precoces favorecen un resultado espectacular y muy efectivo, pero poco consistente en el tiempo, con un alto porcentaje de fracasos, por tratarse de tórax inmaduros y altamente elásticos. Sin embargo, los tratamientos a edades más avanzadas cercanas a la adolescencia (en las niñas con un desarrollo mamario avanzado) consiguen resultados definitivos más estables, con menor índice de recurrencia.
En todos los casos, el objetivo final es el mismo, moldear una nueva caja torácica a base de realizar de forma invasiva o conservadora miles de microfracturas condrales que produzcan un remodelado de los cartílagos para adoptar una nueva configuración estéticamente mejorada.
No se debe olvidar en estos pacientes el abordaje de los trastornos de la esfera psíquica. El apoyo psicológico debe ser tomado en cuenta para que el resultado final visual personal sea satisfactorio.
Tratamientos específicos para cada variante
Pectus excavatum
Podemos proponer inicialmente un tratamiento conservador ortésico, con las campanas de succión o vacío (vaccum bell).
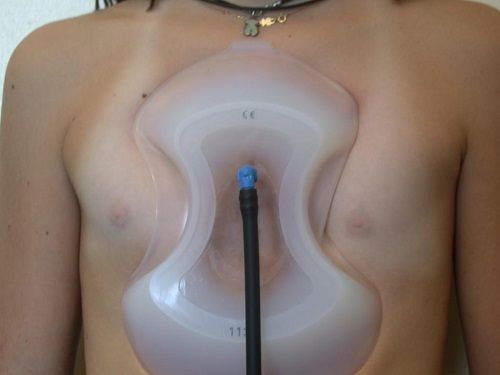
El dispositivo consiste en una ventosa de dos tipos de material, uno plástico consistente central y otro periférico moldeable (Figura 3) que permite una fácil adaptabilidad a la superficie corporal. La campana se conecta a un sistema de vacío regulable que permite, según la intensidad de la presión, levantar la deformidad a expensas del esternón y los cartílagos costales. Existen en el mercado varios tamaños para poder adaptarlas a la edad, talla y la forma del embudo del pectus. Tienen forma oval para los varones y forma de reloj de arena para las mujeres, que permiten liberar las mamas de la succión7. La duración del tratamiento es variable e individual, y se precisan al menos 2 años para un buen resultado. Se colocará progresivamente, incrementando las horas diarias según la tolerancia. El efecto secundario más frecuente es la equimosis de la zona central, que precisará una hidratación intensa y un fraccionamiento horario en el tiempo de uso. Es decisiva la implicación, colaboración y constancia del paciente para obtener un resultado óptimo.
Figura 3. Campana de succión. Mostrar/ocultar
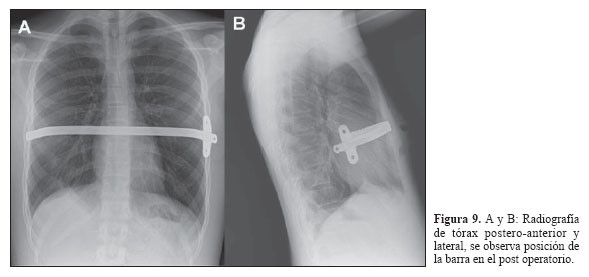
Como tratamiento invasivo, se indicará la cirugía de reparación del pectus mínimamente invasiva (MIRPE) de Nuss. Antes de esta cirugía, será preciso establecer un índice de depresión (índice de Haller) con pruebas de imagen (TAC), que establece la proporción entre la anchura y altura del tórax y proporcionará una descripción morfológica detallada del tórax. Un índice por encima de 3,25 constituye un criterio correcto de que la técnica está indicada. La técnica es sencilla de entender, pero dificultosa de ejecutar: consiste en configurar una barra o férula metálica de acero inoxidable corregida y modelada por nosotros con la curvatura en U (Figura 4) que se introduce percutáneamente bajo visión toracoscópica dentro del tórax y se rota de forma que queda insertada y fijada a las costillas con la concavidad inversa en ∩. Es una técnica parcialmente invasiva, pero en menor grado que las técnicas abiertas. No precisa de resecciones óseas con dos cicatrices laterales axilares y con una buena tolerancia al dolor. La barra, si no presenta complicaciones, será retirada en 2 o 3 años8. Existen casos muy concretos y escasos, como recidivas de intervenciones previas o pectus complejos a los que se les propone directamente cirugías abiertas muy invasivas.
Figura 4. Barra de Nuss. Mostrar/ocultar
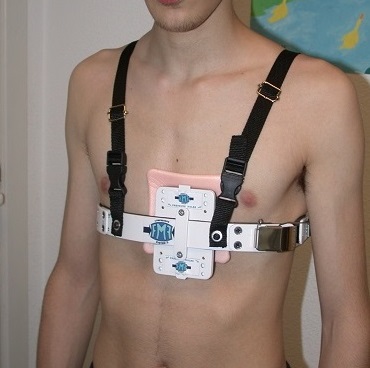
Pectus carinatum
En los pectus carinatum podremos también comenzar por tratamientos conservadores menos agresivos, empleando el corsé de compresión dinámica (Figura 5). Es diseñado y fabricado en muchas ortopedias y debe tener unas características comunes. Su diseño debe ser ergonómico, individualizado, con apoyo directo en la zona de mayor deformidad, ligero y con compresión exclusivamente anteroposterior, para permitir la expansión lateral del tórax. Se recomienda, aunque no es estrictamente necesario, que la presión efectiva sea cuantificable con un medidor y que tenga unos tirantes a modo de chaleco para evitar su desplazamiento vertical. El chaleco debe ser adaptado periódicamente para que el paciente lo considere confortable y hasta que el tórax cambie su configuración. Al igual que la campana de succión, precisa una total colaboración e implicación del paciente9. Los efectos indeseables habituales son excoriaciones o hematomas en la zona de apoyo, que obligarían a bajar las presiones o interrumpir temporalmente el tratamiento. El tiempo diario de uso deberá ser el máximo, incluyendo la noche, el chaleco solo debe retirarse en la ducha o el ejercicio.
Figura 5. Chaleco de compresión dinámica. Mostrar/ocultar
La corrección quirúrgica de esta deformidad es una técnica muy invasiva (técnicas de Welch o Ravitch)6. Es una opción altamente agresiva que implica la resección de cartílagos, osteotomías, desinserciones musculares, modelaje de esternón y parrilla costal y amplias osteosíntesis. Son cirugías complejas, con importante pérdida hemática, incisiones más amplias y posoperatorios más dolorosos.
En líneas generales, el éxito del tratamiento de las deformidades que se han descrito dependerá en todos los casos de la adherencia al tratamiento, la edad, el grado de flexibilidad de la caja torácica y el tipo de deformidad. El tiempo de tratamiento es variable, aunque se estima que al menos debe ser de 2 años o hasta que el esqueleto axial haya completado su desarrollo. Los dispositivos ortésicos deberán llevarse el mayor tiempo posible a lo largo del día conforme se incrementa la tolerancia y son una buena opción inicial de tratamiento para los pacientes que no opten por una solución quirúrgica.
CUADERNO DEL PEDIATRA
- Un estudio radiológico simple es suficiente al inicio para definir el tipo de deformidad y si existen anomalías óseas congénitas.
- No se debe proponer un tratamiento por debajo de los 10-11 años.
- Son suficientes los controles anuales en el centro de salud hasta la edad de tratamiento.
- No hay que olvidar abordar los trastornos de la esfera psicosocial de estos pacientes.
- Habrá que valorar y corregir las alteraciones del raquis.
- Estas deformidades se pueden tratar. Los tratamientos no quirúrgicos pueden ser una buena opción en casos leves o los que rechazan procedimientos quirúrgicos.
- Debe existir consenso entre al paciente, el especialista y la familia.
BIBLIOGRAFÍA
- Cobben JM, Oostra RJ, van Dijk FS. Pectus excavatum and carinatum. Eur J Med Genet. 2014;57:414-7.
- Fokin AA, Steuerwald NM, Ahrens WA, Allen KE. Anatomical, histologic, and genetic characteristics of congenital chest wall deformities. Semin Thorac Cardiovasc Surg. 2009;21:44-57.
- Jaroszewski DE. Physiologic implications of pectus excavatum. J Thorac Cardiovasc Surg. 2017;153:218-9.
- Obermeyer RJ, Goretsky MJ. Chest wall deformities in pediatric surgery. Surg Clin North Am. 2012;92:669-84.
- Ellis DG. Chest wall deformities in children. Pediatr Ann. 1989;18:161-2, 164-5.
- Robicsek F, Cook JW, Daugherty HK, Selle JG. Pectus carinatum. J Thorac Cardiovasc Surg. 1979;22:65-78.
- Schier F, Bahr M, Klobe E. The vacuum chest wall lifter: an innovative,nonsurgical addition to the management of pectus excavatum. J Pediatr Surg. 2005;40:496-500.
- Kelly RE, Goretsky MJ, Obermeyer R, Kuhn MA, Redlinger R, Haney TS, et al. Twenty-one years of experience with minimally invasive repair of pectus excavatum by the Nuss procedure in 1215 patients. Ann Surg. 2010;252:1072-81.
- Martínez-Ferro M, Fraire C, Bernard S. Dynamic compression system for the correction of pectus carinatum. Semin Pediatr Surg. 2008;17:194-200.