Fiebre y torcedura. ¿Osteomielitis aguda?
2 Servicio de Pediatría. Hospital Lluís Alcanyís. Xàtiva. Valencia (España).
3 Servicio de Pediatría. Hospital Lluís Alcanyís. Xátiva. Valencia. (España).
Puntos clave
- El dolor musculoesquelético es un motivo frecuente de consulta, tanto en Atención Primaria como en urgencias hospitalarias, sobre todo en niños mayores de 3 años, siendo uno de los principales motivos de consulta en la adolescencia.
- La etiología, aunque varía con la edad del paciente, suele ser banal, los traumatismos son responsables del 50% de los casos, seguido de los síndromes por sobrecarga.
- A pesar de ello, siempre debemos tener en cuenta la posibilidad de encontrarnos ante una patología infecciosa o tumoral, cuyo retraso diagnóstico puede asociar una gran morbilidad.
- El punto de vista del pediatra de Atención Primaria es clave en el manejo. Una sospecha clínica temprana permite un adecuado abordaje, evitando complicaciones mayores, y permite un buen seguimiento a largo plazo.
- Valorar a los niños por diferentes especialistas (pediatras Atención Primaria y hospitalaria y traumatólogo), manteniendo una correcta coordinación entre ellos es clave para resolver de forma satisfactoria los procesos asistenciales.
CASO CLÍNICO
Adolescente varón de 14 años, que acude a su pediatra de Atención Primaria por dolor en el tobillo derecho tras una torcedura de 48 horas de evolución. En la exploración destaca dolor a la palpación en el maléolo externo, con edema.
Se deriva a urgencias hospitalarias para realizar una radiografía de tobillo, donde no se observan trazos de fractura, por lo que se da de alta con diagnóstico de esguince de tobillo y tratamiento sintomático.
A las 24 horas acude nuevamente a su pediatra por persistencia de dolor intenso en el tobillo derecho, a punta de dedo, con fiebre de hasta 39 °C en las últimas horas. En la exploración destaca una importante tumefacción en el maléolo externo, hiperemia y aumento de la temperatura local, y dolor selectivo a la palpación. Rechaza la deambulación. El resto de la exploración no presenta alteraciones.
Se deriva nuevamente a urgencias hospitalarias, donde realizan una analítica sanguínea, obteniendo una proteína C reactiva (PCR) de 144,1 mg/l y 6400 leucocitos con fórmula normal. Se solicita ecografía de tobillo derecho, donde se aprecia un engrosamiento de partes blandas, sin otras alteraciones. Ante sospecha clínica de osteomielitis aguda, se ingresa para antibioterapia intravenosa con cloxacilina, previa extracción de hemocultivo.
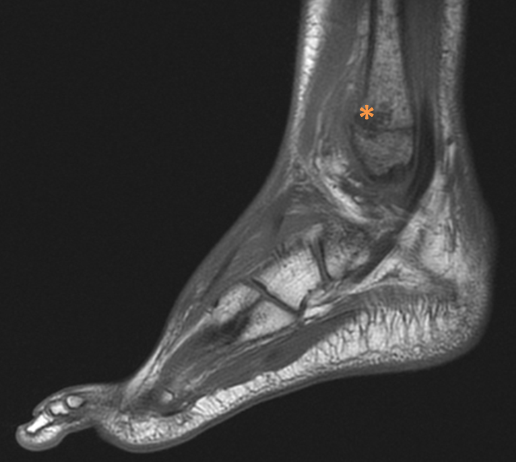
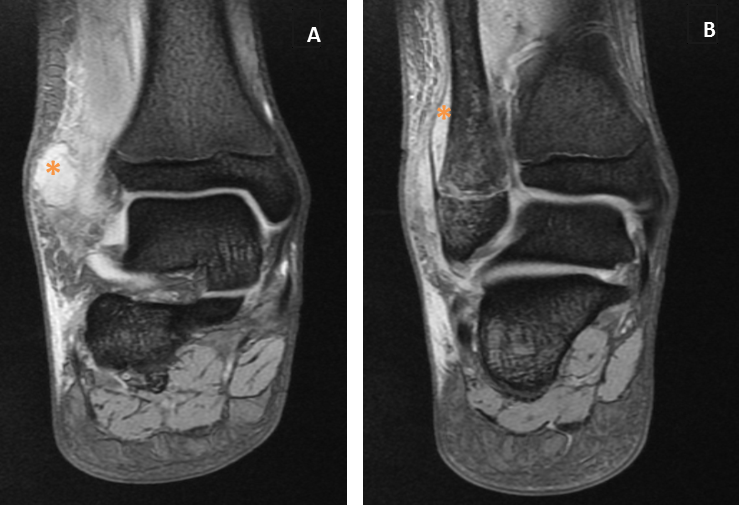
A las 72 horas se solicita resonancia nuclear magnética, donde se identifica una alteración de señal en el tercio distal de la diáfisis del peroné, de morfología ovoidea, compatible con osteomielitis (Figuras 1 y 2).
Figura 1. Lesión hipointensa en T1, de morfología ovoidea, con diámetros 21,6 × 16,5 × 12,5 mm, localizada en la parte distal del peroné, sugerente de osteomielitis. Mostrar/ocultar
Figura 2. A: absceso subperióstico. B: despegamiento subperióstico. Mostrar/ocultar
Posteriormente se observa un crecimiento en hemocultivo de Staphylococcus aureus sensible a oxacilina y amoxicilina-clavulánico, que, junto a la clínica y las pruebas de imagen, confirma el diagnóstico de osteomielitis.
El paciente queda afebril a las 48 horas del ingreso. Se realiza un control analítico, con velocidad de sedimentación globular (VSG) de 45 mm y disminución discreta de la PCR a 136 mg/l. Desde entonces, presenta buena evolución, con disminución del eritema y el edema, persistiendo molestias y dolor a punta de dedo en la zona distal del peroné. Al séptimo día de cloxacilina intravenosa la mejoría es clara, por lo que es dado de alta con amoxicilina-clavulánico hasta completar 3 semanas.
En controles posteriores se observa una zona empastada, por lo que, siendo valorado de forma conjunta con Traumatología, se recomienda movilización pasiva antes de iniciar ejercicio físico intenso (fútbol). Finalmente presenta buena evolución clínica y analítica, con PCR de 0,1 mg/l y VSG de 2 mm al finalizar el tratamiento antibiótico.
INTRODUCCIÓN
La osteomielitis es una patología infecciosa del hueso, poco frecuente en la infancia, con una prevalencia de 10/100 000 niños1. Puede afectar a cualquier hueso, generalmente de forma unifocal, aunque la localización más frecuente es la metáfisis de los huesos largos en miembros inferiores2.
La vía más frecuentemente implicada es la hematógena3, siendo el Staphylococcus aureus el patógeno más frecuente en todos los grupos de edad, constituyendo el 70-90% de los casos. Hasta los 3 meses de edad, también son patógenos importantes Steptococcus agalactie y las enterobacterias. En los últimos años, Kingella kingae se ha situado como segunda bacteria más frecuente en lactantes entre 6 y 36 meses4,5. Otros mecanismos patogénicos incluyen la inoculación directa, ya sea traumática o quirúrgica, o la invasión a través de una infección contigua.
Por lo que respecta a la clínica, es de carácter inespecífico. Los síntomas más frecuentes son fiebre, dolor agudo a punta de dedo persistente y progresivo, y disminución de la movilidad de la zona afecta, en ocasiones acompañado de inflamación y enrojecimiento del tejido que está sobre el hueso. Esta clínica es diferente en los lactantes, que suelen presentar irritabilidad, vómitos y rechazo de la ingesta. Con la evolución puede aparecer inmovilidad por dolor, con afectación predominante de la movilidad activa4,5.
La sospecha clínica, la anamnesis y la exploración física son el primer paso hacia el diagnóstico. En la analítica sanguínea es frecuente la leucocitosis, la elevación de la PCR en el 98% de los casos y el aumento de VSG en el 80-90% de los casos6. El hemocultivo, que resulta positivo en menos del 50% de los casos, junto con las pruebas de imagen, pueden ayudar a confirmar el diagnóstico2,4,7. La positividad del hemocultivo permite ajustar el tratamiento antibiótico en casos de mala evolución. Las nuevas técnicas de PCR pueden aumentar la rentabilidad diagnóstica, aunque la prueba diagnóstica de elección continúa siendo el cultivo.
El diagnóstico diferencial del dolor osteoarticular debe realizarse con aquellas entidades que cursan con dolor óseo (Tabla 1).
Tabla 1. Causas de dolor osteoarticular. Mostrar/ocultar
DISCUSIÓN
Presentamos la sospecha clínica, el manejo inicial y la evolución de una osteomielitis aguda con una resolución favorable gracias al manejo conjunto del pediatra de Atención Primaria, pediatra de Atención Hospitalaria y traumatólogo. La osteomielitis aguda se caracteriza por precisar un alto índice de sospecha, favorecido o no por una presentación y evolución típicas. Ni las pruebas de laboratorio ni de imagen son diagnósticas, siendo la sospecha clínica lo más importante para el diagnóstico de la infección osteoarticular4.
Se describen numerosos casos en los que la osteomielitis no siempre es un diagnóstico inicial, sino que se considera subyacente a una evolución tórpida de otro proceso8,9. Es imprescindible detectar estos casos de evolución desfavorable para su nueva valoración, diagnóstico y tratamiento precoz.
No todo esguince de tobillo tiene buena evolución, y no toda osteomielitis se presenta de forma clara inicialmente.
El dolor selectivo a punta de dedo, junto con signos inflamatorios externos, independientemente del contexto claro de torcedura de tobillo en un paciente que realiza a su vez ejercicio físico de competición, debería ser considerado como evolución anormal de un esguince de tobillo. La aparición de fiebre en el contexto de un esguince tampoco implica necesariamente la realización de exploraciones complementarias, aunque junto con la exploración física debe alertarnos a considerar complicaciones del proceso, ampliando nuestra sospecha diagnóstica.
Nuestro paciente fue derivado de nuevo a urgencias hospitalarias por sospecha de una complicación, planteando el diagnóstico diferencial entre epifisiólisis de tobillo e infección osteoarticular. Descartada la presencia de fractura tras revisión de la radiografía inicial, se ingresa con sospecha de osteomielitis, que se confirma posteriormente con hemocultivo positivo a Staphylococcus aureus y prueba de imagen compatible. El interés en este caso radica en la conjunción de clínica, evolución, hallazgos microbiológicos y de imagen diagnósticos, un hallazgo poco frecuente.
Ante una sospecha clínica de osteomielitis se debe iniciar tratamiento con antibioterapia intravenosa empírica, para prevenir la aparición de secuelas. La mayoría de los casos correctamente diagnosticados y tratados se resuelven sin secuelas a largo plazo. Son factores de mal pronóstico el retraso diagnóstico, el tratamiento antibiótico inadecuado o de corta duración, y la edad, siendo peor el pronóstico a menor edad. Le evolución desfavorable puede conllevar la lesión del cartílago de crecimiento, implicando cojera, asimetría de miembros, fracturas patológicas o artritis secundaria. La osteomielitis crónica es una complicación infrecuente que debe sospecharse en caso de no mejoría tras adecuado tratamiento o presencia de recaídas frecuentes, en pacientes afebriles, con cultivos negativos y normalidad de reactantes de fase aguda10.
El punto de vista del pediatra de Atención Primaria es clave en el manejo. Una sospecha clínica temprana permite un adecuado abordaje, evitando complicaciones mayores. Además, permite afianzar una buena coordinación para continuar el tratamiento domiciliario prolongado con un buen seguimiento, evitando múltiples visitas entre diferentes profesionales y asegurando el cumplimiento para garantizar una completa recuperación funcional.
CONCLUSIONES
Con el caso anteriormente expuesto queda reflejado el papel de Atención Primaria en el diagnóstico precoz de la patología osteoarticular. En la mayoría de las ocasiones, el dolor osteoarticular se debe a traumatismos o síndromes por sobrecarga. Las causas poco frecuentes, entre las que se encuentra la osteomielitis aguda, precisan un alto índice de sospecha debido a su presentación inespecífica. Es aquí donde juega un papel importante el pediatra de Atención Primaria, responsable de sospechar y remitir a un centro especializado aquellos casos de evolución tórpida para su valoración, diagnóstico y tratamiento precoz, así como realizar un buen seguimiento a largo plazo.
BIBLIOGRAFÍA
- Riise OR, Kirkhus E, Handeland KS. Childhood osteomyelitis-incidence and differentiation from other acute onset musculoskeletal features in a population-based study. BMC Pediatr 2008; 8:45-45.
- Peltola H, Paakkonen M. Acute osteomyeltis in children. N Engl J Med. 2014;370:352-60.
- Ceroni D, Kampouroglou G, Anderson della Llana R, Salvo D. Osteoarticular infections in young children: what has changed over the last years? Swiss Medical Weekly. 2014;144:w13971.
- Saavedra-Lozano J, Calvo C, Huguet Carol R, Rodrigo C, Núñez E, Obando I, et al. Documento de Consenso SEIPSERPE- SEOP sobre etiopatogenia y diagnóstico de la osteomielitis aguda y artritis séptica no complicadas. An Pediatr. 2015; 83: 216.e1-216.e10.
- Unsain Mancisidor M, Gorrotxategi Gorrotxategi P, Montes Medina L. Dificultad en el diagnóstico precoz y diagnóstico diferencial de las osteomielitis en lactantes. Form Act Pediatr Aten Prim. 2016;9:20-5.
- Pääkkönen M, Kallio MJ, Kallio PE, Peltola H. Sensitivity of erythrocyte sedimentation rate and C-reactive protein in childhood bone and joint infections. Clin Orthop Relat Res. 2010;468:861-6.
- Mathews CJ, Coakley G. Septic arthritis: current diagnostic and therapeutic algorithm. Curr Opin Rheumatol. 2008;20:457-62.
- Fernández Luis S, Álvarez Álvarez N, Bote Mohedano J, Mendoza Sánchez MC. Caso clínico MIR. Haz tu diagnóstico. Niña con dolor musculoesquelético, sin antecedente traumático. Pediatr Integral 2015;XIX:67-70.
- Tural Kara T, Ozdemir H, Fitoz, S, Ciftci E, Ince E. Osteomielitis pélvica en una paciente de 15 años. Presentación de un caso. Arch Argent Pediatr 2016;114:e370-e373.
- Álvarez Casaño M, Ledesma Albarrán JM, Núñez Cuadros E. Dolores óseos recurrentes y migratorios. Form Act Pediatr Aten Prim. 2017;10:115-8.