Intervención precoz o preatención temprana
2 Pediatra. CS Pasaia San Pedro. Pasaia. Gipuzkoa (España).
3 Pediatra. CS Pasaia San Pedro. Pasaia. Gipuzkoa. (España).
4 Psicólogo. Ayuntamiento de Pasaia. Pasaia. Gipuzkoa. (España).
PUNTOS CLAVE
- La atención temprana abarca los problemas físicos y condicionantes de riesgo, tanto físicos como sociales de los niños.
- La intervención en Atención Temprana se puede realizar sobre los niños o sobre sus familias.
- En la práctica, las actividades de Atención Temprana están orientadas a la atención de problemas físicos, más que sociales, y a la atención sobre los niños (logopedia, rehabilitación, estimulación precoz…) quedando tanto las necesidades sociales como el trabajo con las familias y sus necesidades en un segundo plano.
- En ese hiato de atención es donde entra la intervención precoz, que trata de atender a las familias de los niños, ya que la intervención se realiza sobre las familias y tiene como finalidad ayudarles en su empoderamiento para que consigan una mayor autonomía y eficacia en el cuidado infantil.
INTRODUCCIÓN
La Atención Temprana (AT) es una actividad asumida en nuestras consultas, fundamentalmente, en las valoraciones que realizamos del desarrollo psicomotor en el programa de salud infantil y en la valoración del desarrollo del lenguaje, motilidad y relaciones interpersonales.
El punto de inicio para plantearnos la posibilidad de una intervención en AT es la presencia de antecedentes de riesgo (prematuridad, problemas en el embarazo o parto) o problemas sociales y de cuidados.
En general, hasta que vemos que el desarrollo no es adecuado, no derivamos al niño a los sistemas de estimulación precoz o AT.
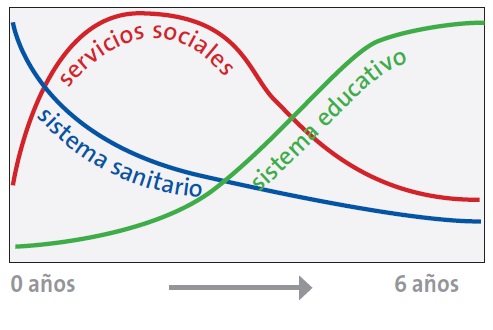
Pero, tal como exponen Aparicio y Floyd1, esta intervención no se debe realizar exclusivamente desde el ámbito sanitario, sino que en ella tienen que participar, además de este, el social y el educativo, con una orientación secuencial “de intensidad variable” entre los tres sistemas, según la edad del niño (Figura 1). En la primera etapa, entre el nacimiento y el inicio de la escolarización, el sistema sanitario tiene un mayor contacto con el niño y su familia. Sin embargo, a mayor edad, es el sistema educativo el que va teniendo mayor protagonismo. La intervención de los agentes sociales y la prestación de los recursos para la AT derivan de las necesidades que se vayan produciendo y son más eficientes a menor edad del niño, lo que dependerá de la precocidad del diagnóstico.
Figura 1. Orientación secuencial de la importancia de los diferentes ámbitos en la atención temprana. Mostrar/ocultar
Esta importancia de la valoración de los problemas sociales, que en ocasiones no son atendidos adecuadamente en el ámbito sanitario, hace que surja una nueva forma de actuación, que es la intervención precoz (IP), que tiene como objetivo actuar antes de que el daño se haya producido o cuando este sea mínimo. En realidad, este mensaje está dentro de los conceptos que existen en la AT, pero en la práctica, no está del todo desarrollado.
DIFERENCIAS Y SIMILITUDES DE LA ATENCIÓN TEMPRANA E INTERVENCIÓN PRECOZ
Aunque la AT y la IP son conceptos que se superponen, podríamos establecer alguna diferencia en cuanto a la franja de edad a la que se pueden aplicar, a qué tipo de niños se atiende, si se atiende a los niños o a las familias, qué tipo de intervención se realiza y qué tratamiento se ofrece.
Veremos cada uno de estos puntos por separado:
Edad
La AT es una prestación para niños de 0 a 6 años. Según su definición: “Atención Temprana es el conjunto de intervenciones, dirigidas a la población infantil de 0-6 años, a la familia y al entorno, que tienen por objetivo dar respuesta lo más pronto posible a las necesidades transitorias o permanentes que presentan los niños con trastornos en su desarrollo o que tienen el riesgo de padecerlos con el fin de alcanzar el máximo nivel de desarrollo personal y de integración social. Estas intervenciones, que deben considerar la globalidad del niño, han de ser planificadas por un equipo de profesionales de orientación interdisciplinar o transdisciplinar”2.
La IP se asemeja a la AT en que tiene como objetivo dar respuesta lo antes posible a las necesidades transitorias o permanentes que presentan los niños con dificultades, sus familias, padres, madres o tutores, no solo del desarrollo, sino más específicamente psicosociales o que tienen el riesgo de padecerlos. No existe límite de edad en este segundo tipo de intervención y es de aplicación hasta la mayoría de edad del niño. Un niño de 8 años puede estar en un ambiente inadecuado para su desarrollo y esto puede ser el origen de futuros trastornos que se pueden prevenir o paliar por medio de la IP.
El motivo de la limitación en cuanto a la edad de la AT es porque pretende dar respuesta a los aspectos de desarrollo del niño y se considera que a esa edad se ha aprovechado el periodo de mayor plasticidad cerebral. En la IP se valoran más los factores psicosociales a cualquier edad, porque no es el desarrollo físico sino el psicosocial el que nos interesa abordar.
Son factores ambientales de orden psicológico y social, la interacción del niño con su entorno, los vínculos que establece a partir del afecto y la estabilidad en los cuidados que recibe. Estas condiciones, que son necesidades básicas del ser humano, son determinantes en el desarrollo emocional, funciones comunicativas, conductas adaptativas y en la actitud ante el aprendizaje.
A qué niños se atiende
En AT, según el libro blanco de AT, se atiende a los niños con riesgo biológico o social.
Se consideran de riesgo biológico aquellos niños que durante el periodo pre-, peri- o posnatal, o durante el desarrollo temprano, han estado sometidos a situaciones que podrían alterar su proceso madurativo, como puede ser la prematuridad, el bajo peso o la anoxia al nacer.
Los niños de riesgo psicosocial son aquellos que viven en unas condiciones sociales poco favorecedoras y se consideran familias con factores de riesgo aquellas que viven bajo niveles elevados de estrés, depresión o ansiedad, inmadurez, agotamiento, soledad, problemas de parentalidad positiva, dificultades económicas serias, bajo nivel educativo y cultural o abuso de sustancias. Este conjunto de circunstancias puede afectar negativamente a la capacidad de los padres y madres para cuidar y atender de forma adecuada a sus hijos e hijas3.
Aunque la definición de AT incluye a los niños de riesgo psicosocial, objetivo compartido por la IP, la AT está orientada de forma más intensa a los niños con problemas biológicos como consecuencia de una alteración congénita o adquirida en los primeros meses de la vida (como prematuridad o parálisis cerebral), o del desarrollo precoz (como retraso del habla, de la visión, de la coordinación motora o autismo), por destacar las causas principales.
Por lo tanto, lo psicosocial queda, en parte, al margen de la actividad habitual de la AT.
En la IP, en cambio, la atención a los problemas psicosociales es lo más importante. Así, la falta de apego, de habilidades parentales, de cuidado, de vinculación paterno- o materno-filial, son los aspectos más importantes en el niño pequeño, así como, los problemas relacionales y de cuidado en el niño mayor.
Qué tipo de prevención se realiza
En teoría, la AT incluye la prevención primaria, secundaria y terciaria.
Como prevención primaria, se indican los programas de sensibilización y prevención dirigidos a la población general. La prevención secundaria se realiza por medio de programas dirigidos a colectivos identificados en situación de riesgo biológico o psicosocial. Pero esto es desde un plano teórico, porque, a lo que se dedica fundamentalmente la AT es a la prevención terciaria. Es decir, una vez que se ha detectado una lesión o un riesgo físico de padecerla, intervenir por medio de fisioterapeutas, logopedas, etc.
A esa prevención secundaria es a lo que va dirigida la IP. Es una intervención que no se realiza sobre el niño, sino sobre las familias a las que se pretende dar más elementos para que su parentalidad sea más exitosa y eso redunde en beneficio del desarrollo psicosocial del niño.
Qué tratamientos se ofrecen
Los tratamientos que se ofrecen en un Centros de Desarrollo Infantil y Atención Temprana (CDIAT) son estimulación precoz, psicoterapia o apoyo psicológico, psicomotricidad, fisioterapia y logopedia4.
Estimulación precoz: dirigida a los niños más pequeños. El objeto es potenciar las áreas motriz, perceptivo-cognitiva, social y del lenguaje. Los padres pueden estar en la sesión y se les dan pautas e información.
Psicoterapia-apoyo psicológico: el psicólogo, tras la valoración del comportamiento del niño, debe detectar si hay sufrimiento psíquico o riesgo de padecerlo. Si es necesario, se inicia el tratamiento, atendiendo a la problemática subjetiva del niño. Se da prioridad a establecer una relación transferencial con el terapeuta y se atienden las particularidades del niño. El niño es sujeto activo de la intervención. El psicólogo interviene en trastornos del comportamiento, trastornos emocionales o trastornos del espectro autista. A veces es necesario trabajar con los hermanos o los padres, y siempre dar apoyo familiar5.
Psicomotricidad: tiene como objeto mejorar las capacidades psíquicas del niño a través del movimiento, que le permite liberar sus emociones. El niño toma conciencia del cuerpo y sus capacidades expresivas. Se le ayuda a estructurar el espacio y el tiempo y a mejorar la coordinación. Los problemas que abarca son numerosos: coordinación global, psicosis infantil, familias desestructuradas, trastornos del aprendizaje, hiperactividad o dificultades de adaptación social.
Fisioterapia: tras la valoración de las alteraciones del desarrollo, la intervención estará en función de la edad, las características y las necesidades del niño, así como el tipo y grado de trastorno. Tras ello, se elabora un diagnóstico y se comienza el tratamiento, dando información y apoyo constante a la familia.
Logopedia: se realiza valoración y se elabora el diagnóstico logopédico. Si hay comunicación y atención suficientes –prerrequisitos necesarios–, se inicia el tratamiento. El logopeda se encarga de intervenir en los trastornos de la comunicación, los trastornos o retrasos del lenguaje y el habla, las dificultades en la adquisición y desarrollo de la lectura y la escritura derivadas de un trastorno mayor, las deficiencias auditivas y las patologías de la voz.
Se han propuesto programas integrados, como el “Proceso de atención integrada a niños y niñas con necesidades especiales”1, en el que se afirma que los objetivos generales de este proceso son: fomentar la prevención precoz (prenatal, perinatal y posnatal); facilitar la Atención Temprana de los menores de 6 años que lo necesiten y optimizar los recursos mediante la coordinación multidisciplinar e interinstitucional.
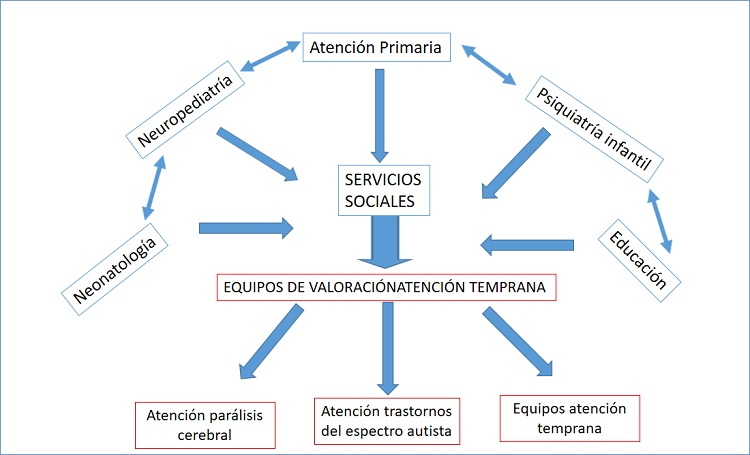
El esquema de reclutamiento e intervención en los niños en los servicios de Atención Temprana se encuentra en la Figura 2:
Figura 2. Esquema de Atención Temprana. Mostrar/ocultar
Pero en todos esos aspectos estamos trabajando sobre el niño que tiene un problema o una deficiencia. En intervención precoz, se trata de actuar cuando existen solamente factores de riesgo. No es necesario que el niño tenga ninguna alteración, pero suponemos que en el caso de no intervenir a la larga la padecerá.
La intervención no es sobre el niño sino sobre su entorno (su familia) para conseguir que el desarrollo del niño sea más adecuado.
PROGRAMAS EXISTENTES
La IP se considera la mejor práctica para intervenir sobre las habilidades parentales y prevenir los problemas más prevalentes de trastornos de salud mental y conductuales de la infancia y la adolescencia, tales como la depresión, la ansiedad o conductas disruptivas y para promover un desarrollo psicosocial positivo.
Este tipo de intervenciones mejoran las habilidades parentales, permite a las familias reconocer sus emociones, manejarlas y utilizarlas y establecer un vínculo afectivo con sus hijos e hijas. Esto, a su vez, ayuda a prevenir trastornos emocionales y de conducta de los niños y niñas y a crear relaciones positivas con iguales5.
Existen cuatro tipos de programas de salud psicosocial6:
- Universales: desarrollados para dar atención a toda la población.
- Selectivos: dirigidos para aquellos con factores de riesgo, sin sintomatología
- Indicados: para aquellos con síntomas precoces leves como comportamientos disruptivos.
- De tratamiento: para aquellos que cumplen criterios diagnósticos de trastornos específicos.
Los programas de IP se centran en las intervenciones de tipo selectivas e indicadas, dirigidas a niños y niñas en riesgo de mayor vulnerabilidad por pertenecer a familias con factores de riesgo para un desarrollo psicosocial adecuado.
Este tipo de programas son particularmente importantes en la práctica de la Atención Primaria, ya que brindan la oportunidad de prevenir trastornos mentales a largo plazo.
La mayoría de las familias desean promover la salud de sus hijos e hijas y aprender sobre su papel en mejorar su bienestar. La relación del equipo de pediatría con las familias crece durante el primer año de vida de sus hijos e hijas como consecuencia de las visitas regulares y programadas al centro de salud durante ese periodo. La confianza que las familias depositan en su equipo de pediatría de Atención Primaria los lleva a buscar asesoramiento sobre una gran variedad de inquietudes entre los que se encuentran los problemas de conducta.
En el área de la salud psicosocial, la Atención Primaria se considera un punto estratégico para la detección de problemas sociales y asesoramiento a las familias para derivarlas o animarlas a participar en programas de prevención. Y es que debido a las relaciones de confianza que se van tejiendo durante las visitas, las familias pueden sentirse más cómodas y menos estigmatizadas en este entorno7.
Las intervenciones parentales se pueden llevar a cabo de diferentes formas. Se han descrito diversos modelos de asistencia basados en la evidencia5,6 que pueden proporcionar los profesionales de la salud psicosocial:
- Profesional de la salud psicosocial externo como consultor del equipo de Pediatría.
- Formación a los pediatras de Atención Primaria en salud psicosocial.
- Atención de la salud psicosocial integrada (equipo constituido por profesionales de la salud psicosocial y equipo de pediatría).
Además de diferentes modelos de asistencia, también se han descrito una alta variedad de tipos de programas5,6,7:
- Consultas breves sobre problemas concretos.
- Recursos basados en la tecnología o material audiovisual.
- Sesiones de grupos de apoyo parental.
- Programas de tiempo limitado para educación familiar.
- Consultores de salud psicosocial integrados en Atención Primaria.
- Otros.
La investigación en promoción de la salud y el abordaje biopsicosocial del paciente son campos de actuación e investigación propios de la Atención Primaria. Existe suficiente evidencia sobre la efectividad de este tipo de intervenciones. Los diversos estudios8 que se han realizado sobre los efectos de diferentes programas de intervención parental han demostrado resultados prometedores en cuanto a la mejoría de las habilidades parentales, pero pocos han realizado un seguimiento a largo plazo que demuestre el potencial de estos programas en la prevención de los trastornos de conducta y de salud mental. Por lo tanto, aunque existe evidencia de su efectividad, se precisan estudios con un seguimiento más prolongado.
Sí se ha demostrado la superioridad de las intervenciones que integran la colaboración de profesionales la salud psicosocial y profesionales de Atención Primaria (equipo de Enfermería y de Pediatría)9, sobre intervenciones aisladas.
Un punto añadido a la importancia de la IP es que desde el ambiente social podamos estimular la resiliencia del individuo. Por resiliencia se entiende por la capacidad de resistir a la destrucción y levantarse a pesar de la adversidad. No se refiere exclusivamente, pues, a la capacidad de resistencia del individuo, sino también a su potencialidad de construcción positiva, de responder adaptativamente y crecer a pesar de las circunstancias difíciles y se manifiesta en diferentes grados y momentos, de acuerdo al sujeto, su familia, comunidad y cultura10. En la elaboración del apoyo a una respuesta positiva a la adversidad, la IP puede tener un papel primordial.
Un posible esquema de esa atención sería el siguiente:
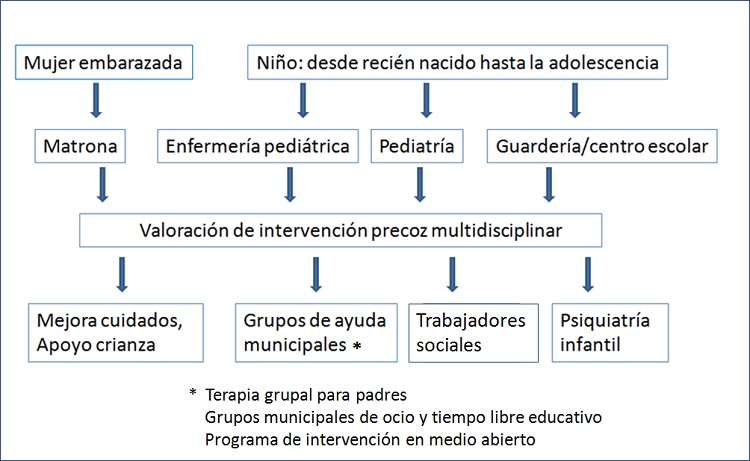
Desde el área de obstetricia (matrona), del equipo de Pediatría (enfermería o pediatra) o del centro escolar se realizaría la notificación que posteriormente será abordada en un grupo multidisciplinar con psicólogo clínico, equipo de Pediatría y de atención a la mujer del centro donde se valoraría la atención más indicada en cada caso (Figura 3). En cierta medida, y teniendo en cuenta que tienen menores de edad a su cargo, también es interesante que los médicos de familia participen en este programa.
Figura 3. Esquema de Intervención Precoz. Mostrar/ocultar
Las intervenciones con las familias (tutores), por medio del psicólogo clínico, se realizan en el propio centro sanitario. De esta manera, se facilita el acceso a las familias a los equipos sociales dentro de un medio en el que conocen y resulta más atractivo, lo que hace que sea valorado positivamente por ellas.
Existen barreras para el desarrollo de este tipo de programas como la escasa formación en esta área y la limitación de los tiempos de consulta. Es por eso que la figura de un profesional de la salud psicosocial es esencial para poder llevar a cabo este tipo de actividades. Sin embargo, son escasos los centros que disponen de este tipo de servicios, que se deberían generalizar en las consultas de Pediatría de Atención Primaria.
BIBLIOGRAFÍA
- Aparicio Guerra E, Floyd Rebollo M. Proceso de atención integrada a niños y niñas con necesidades especiales. Form Act Pediatr Aten Prim. 2016;9;104-6.
- Libro blanco de la Atención Temprana. Federación Estatal de Asociaciones de Profesionales de Atención Temprana (GAT). Documentos 55/2005 [en línea] [consultado el 25/03/2022]. Madrid: Real Patronato sobre Discapacidad. Disponible en: http://gat-atenciontemprana.org/wp-content/uploads/2019/05/LibroBlancoAtenci%C2%A6nTemprana.pdf
- Guía de indicadores para la identificación de situaciones de riesgo y desprotección infantil en niños y niñas entre 0-5 años. Vitoria-Gasteiz 2019 [en línea] [consultado el 25/03/2022]. Disponible en: https://www.vitoria-gasteiz.org/docs/wb021/contenidosEstaticos/adjuntos/es/58/86/85886.pdf
- López Pisón P, Cabrerizo de Diago R, Peña Segura JL. Atención Temprana. Recursos. Criterios de derivación. Form Act Pediatr Aten Prim. 2014;7;133-8.
- Smith JD, Cruden GH, Rojas LM, Van Ryzin M, Fu E, Davis MM, et al. Parenting Interventions in Pediatric Primary Care: A Systematic Review. Pediatrics. 2020;146:e20193548.
- Brown CM, Raglin Bignall WJ, Ammerman RT. Preventive Behavioral Health Programs in Primary Care: A Systematic Review. Pediatrics. 2018;141:e20170611.
- Leslie LK, Mehus CJ, Hawkins JD, Boat T, McCabe MA, Barkin S, et al. Primary Health Care Potential Home for Family-Focused Preventive Interventions. Am J Prev Med. 2016;51:S106-S118.
- Rubio Hernández FJ, Trillo Miravalles MP, Jiménez Fernández MC. Programas grupales de parentalidad positiva: una revisión sistemática de la producción científica. Revista de Educación. 2020; pp. 267-95.
- Asarnow JR, Rozenman M, Wiblin J, Zeltzer L. Integrated medical-behavioral care compared with usual primary care for child and adolescent behavioral health: a meta-analysis. JAMA Pediatr. 2015;169:929-37.
- González Arratia López Fuentes, NI. Resiliencia y personalidad en niños y adolescentes. México: Universidad autónoma de México. 2016. [en línea] [consultado el 25/03/2022]. Disponible en: http://ri.uaemex.mx/bitstream/handle/20.500.11799/64951/Resiliencia%20y%20personalidad.pdf?sequence=1&isAllowed=y