Osteomielitis + piomiositis del obturador
2 Servicio de Pediatría. Hospital Universitario de Toledo. Toledo. (España).
3 Servicio de Pediatría. Hospital Universitario de Toledo. Toledo. (España).
4 Servicio de Pediatría. Hospital Universitario de Toledo. Toledo. (España).
PUNTOS CLAVE
- La cojera es una consulta frecuente en pediatría que puede aparecer por múltiples causas: traumática, infecciosa, inflamatoria y ortopédica, principalmente. Es importante hacer un buen diagnóstico diferencial ya que la morbimortalidad en algunos casos puede llegar a ser relevante.
- La asociación de fiebre junto con cojera debe plantearnos como diagnósticos principales la artritis séptica y la osteomielitis. La prueba diagnóstica que mayor sensibilidad y especificidad tiene para el diagnóstico es la resonancia magnética nuclear.
- El diagnóstico precoz es esencial y en el tratamiento siempre se debe contemplar el uso de antibioterapia de amplio espectro que cubra el germen implicado en mayor frecuencia: Staphylococcus aureus.
CASO CLÍNICO
Motivo de consulta: cojera.
Antecedentes personales: no alergias medicamentosas ni alimentarias conocidas. Sin antecedentes médico-quirúrgicos de interés, ni ingresos previos. Calendario vacunal completo hasta la fecha.
Antecedentes familiares: sin interés.
Enfermedad actual: niña de 9 años que consulta a su pediatra de Atención Primaria en un primer momento por dolor a la deambulación y cojera de 2 días de evolución. Afebril en todo momento. No recuerda clínica catarral en las semanas previas ni refiere síntomas asociados en el momento actual. Niega traumatismo o movimiento brusco previamente. Ante la ausencia de datos de alarma y la exploración física sin hallazgos patológicos, salvo mínima limitación de la movilidad pasiva de flexión de cadera izquierda, se decide iniciar tratamiento antiinflamatorio ante la sospecha de tenosinovitis transitoria de cadera. Se explican los signos de alarma ante los cuales debe consultar de nuevo: fiebre y empeoramiento del estado general, principalmente.
A las 48 horas vuelve a consultar por empeoramiento de la cojera y aparición de pico febril de hasta 38,9 °C junto con malestar general. Ante la sospecha de cojera de causa infecciosa, se decide derivar al hospital para realización de analítica de sangre y prueba de imagen.
Exploración física: regular estado general. Solo llama la atención la limitación a la movilidad activa y pasiva de cadera izquierda en la rotación interna con Rolling positivo, sin cambios inflamatorios superficiales. Sin alteraciones en otras articulaciones. Resto de exploración sin hallazgos significativos.
Pruebas complementarias:
- Analítica de sangre: hemograma sin alteraciones relevantes. Elevación de PCR (137,1 mg/l) y VSG (65 mm). Sin otros hallazgos destacables.
- Sistemático de orina normal. Urocultivo negativo.
- Hemocultivo: crecimiento de Staphylococcus aureus sensible a meticilina.
- Ecografía de cadera izquierda: no se observan cambios inflamatorios ni líquido libre periarticular.
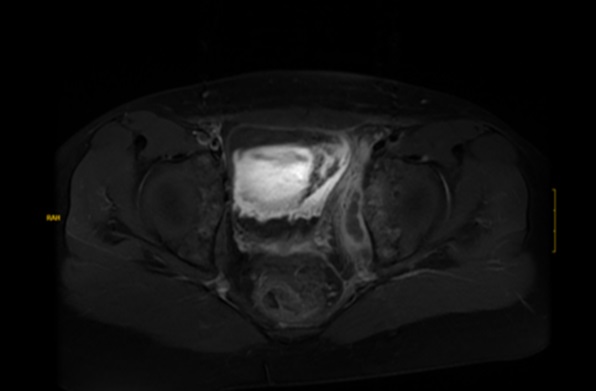
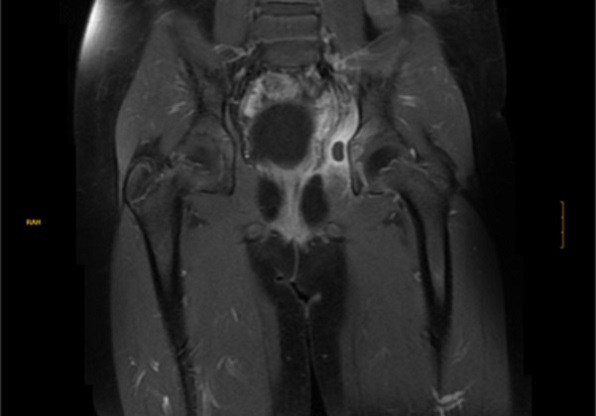
- RMN de pelvis: engrosamiento difuso del tercio proximal del músculo obturador interno izquierdo, con alteración de su intensidad de señal e hiperrealce, delimitándose colección intramuscular sugestiva de absceso. Leve hiperrealce de la sinovial de la articulación coxofemoral izquierda, sin derrame articular significativo, que podría estar en relación artritis probablemente por contigüidad. Impresión: piomiositis aguda abscesificada del músculo obturador interno izquierdo con signos de osteomielitis del hueso iliaco ipsilateral y mínima artritis coxofemoral probablemente por contigüidad. (Figuras 1 y 2).
Figura 1. Imagen de resonancia magnética nuclear en secuencia T2 con contraste de gadolinio donde se observa colección intramuscular hipointensa a nivel del músculo obturador interno sugestiva de absceso intramuscular. Mostrar/ocultar
Figura 2. Imagen de resonancia magnética nuclear en secuencia T1 donde se observa hiperrealce a nivel de tercio proximal del obturador interno sugestiva de piomiositis. Mostrar/ocultar
DIAGNÓSTICO DIFERENCIAL Y JUICIO CLÍNICO
- Lesión traumática de cadera: por la ausencia de antecedentes de traumatismo y datos clínicos que apoyen la presencia de inflamación o infección se puede descartar razonablemente.
- Sinovitis transitoria de cadera: sospecha inicial posible dado el buen estado general de la paciente y la ausencia de fiebre al comienzo del cuadro. Se descarta finalmente, ya que no responde al tratamiento antiinflamatorio y presenta fiebre eventualmente.
- Artritis séptica: en este caso, dada la edad de la paciente, no se plantea como el principal diagnóstico posible. Por la evolución, la elevación de reactantes de fase aguda (RFA) y el crecimiento en el hemocultivo del microorganismo citado, no se puede descartar de inicio, si bien parece más compatible con otra infección osteoarticular.
- Osteomielitis de cadera: primera sospecha diagnóstica dada la edad de la paciente, la clínica y la evolución. Objetivándose el crecimiento de aureus en el hemocultivo se puede plantear razonablemente este diagnóstico.
- Artritis idiopática juvenil: principal causa de artritis inflamatoria en la infancia. En este caso, dada la presencia de elevación de RFA junto con hemocultivo positivo y una prueba de imagen no compatible, se descarta con cierta seguridad.
- Piomiositis de músculo obturador: complicación poco frecuente secundaria a la afectación del músculo estriado contiguo a una osteomielitis o por sobreinfección de un hematoma postraumático. En este caso, sería compatible con el primer supuesto (artritis séptica) ya que, además de los hallazgos radiológicos, no existía antecedente traumático.
- Tumores: causa poco frecuente de cojera en la edad pediátrica, pero de gran importancia por la malignidad. Se descarta en esta paciente dada la ausencia de síndrome constitucional y datos analíticos y radiológicos que sugieran la presencia de una leucemia o un tumor óseo que justifique la clínica.
Juicio clínico: ante la evolución del cuadro, la ausencia de respuesta al tratamiento antiinflamatorio inicial, la presencia de elevación de RFA y los hallazgos radiológicos, se puede afirmar que se trata de una piomiositis del músculo obturador interno secundario a una osteomielitis del hueso iliaco ipsilateral.
DISCUSIÓN
La osteomielitis es una inflamación ósea causada por una infección bacteriana o fúngica. La forma más frecuente de presentación en la infancia es la osteomielitis aguda hematógena, aunque también se puede presentar secundaria a infecciones en tejidos contiguos, tras traumatismos con fractura abierta, después de cirugía ortopédica...1
La osteomielitis aguda hematógena se produce en el contexto de una bacteriemia, sintomática o asintomática, que se extiende por la metáfisis de huesos largos, principalmente. La mayoría aparecen en: fémur (30%), tibia (22%) y húmero (12%). Hasta en un 30% de los casos puede precederse de un traumatismo1.
El microorganismo más implicado en la osteomielitis aguda es el Staphylococcus aureus, que se observa en el 70-90% de los casos. En los menores de 5 años es importante tener en cuenta el aumento de la incidencia de infecciones por Kingella kingae, sobre todo en pacientes con el antecedente de infección respiratoria previa.
Para el diagnóstico es necesaria una anamnesis y una exploración física completas. La clínica puede ser muy inespecífica, pero se ha de sospechar siempre en el caso de una cojera con fiebre. A la exploración suele encontrarse limitación en la movilidad del hueso afecto, siendo poco frecuente la aparición de cambios inflamatorios en el tejido superficial. Dentro de las pruebas complementarias es importante el recuento leucocitario, la determinación de la proteína C reactiva en sangre y la velocidad de sedimentación glomerular. Es importante la toma de hemocultivos, con la opción de tomar tejido óseo para su cultivo. En cuanto las pruebas de imagen, la radiografía simple suele ser la primera en realizarse, si bien su rendimiento diagnóstico es escaso ya que en las fases iniciales de la infección suele ser normal. La prueba más sensible es la gammagrafía ósea con tecnecio-99 que permite su diagnóstico en hasta un 87% de los casos en las primeras 48-72 horas. La resonancia magnética es especialmente útil si se sospecha infección de tejido blando circundante2.
El tratamiento se basa en pautas prolongadas de antibioterapia empírica, inicialmente por vía intravenosa. La cloxacilina en monoterapia es de elección en >5 años. En <5 años la cloxacilina se recomienda administrarla junto con cefotaxima o, como alternativa, cefuroxima en monoterapia. Una vez se dispone del cultivo bacteriológico se puede modificar en función de la sensibilidad2. En aquellos casos que no respondan a tratamiento antibiótico, se podrá realizar un drenaje quirúrgico. El tratamiento puede pasarse a vía oral cuando se cumplan las siguientes circunstancias: el niño esté afebril y los síntomas y signos de inflamación estén en remisión, se haya normalizado la PCR o disminuido de forma significativa, que sea capaz de tolerar la medicación oral, que exista un antibiótico adecuado para el tratamiento oral, además de que el medio familiar garantice el cumplimiento terapéutico2.
La piomiositis se trata de una infección bacteriana aguda que afecta a músculo estriado y que puede llegar a abcesificar. Se puede presentar como infección primaria o secundaria a una infección localizada en otros tejidos circundantes (hueso, principalmente), como es este caso. Presenta una sintomatología larvada que puede derivar en un retraso en el diagnóstico, condicionando el pronóstico del cuadro3.
Existen tres fases de la enfermedad con una afectación más grave según avanza, y puede desencadenar un shock séptico. Ante una paciente con cojera y dolor articular es importante realizar un adecuado diagnóstico diferencial que incluya causas traumáticas, infecciosas e inflamatorias, principalmente. La prueba diagnóstica más rentable para su diagnóstico es la resonancia magnética nuclear ya que presenta hasta un 97% de sensibilidad y un 92% de especificidad.
Conocer los microorganismos más frecuentemente implicados determina cuál es el tratamiento antibiótico empírico a utilizar. Es primordial la extracción de hemocultivos, si bien solo en el 33% de los casos se consigue crecimiento bacteriano. El microorganismo que se aísla con mayor frecuencia es el Staphyloccocus aureus4.
En cuanto al tratamiento, es esencial su inicio precoz. La vía de administración indicada inicialmente es la intravenosa. La cloxacilina en monoterapia es de elección. En caso de que se trate de un paciente < 1 año, que presente mal estado general o factores de riesgo como inmunosupresión, se puede iniciar antibioterapia de amplio espectro hasta la confirmación bacteriológica. Puede llegar a ser necesario el drenaje quirúrgico de la colección en aquellos pacientes en los que en las primeras 48-72 horas no se observe mejoría clínica5.
El pronóstico en aquellos casos en los que se instaura el tratamiento precozmente suele ser muy bueno, siempre y cuando se cumpla el tratamiento antibiótico durante un mínimo de 3 semanas6.
BIBLIOGRAFÍA
- Rubio San Simón A, Rojo Conejo P. Osteomielitis y artritis séptica. Pediatr Integral. 2018;22:316-22.
- Saavedra-Lozano J, Calvo C, Huguet Carol R, Rodrigo C, Núñez E, Pérez C, et al. Documento de consenso SEIP-SERPE-SEOP sobre el tratamiento de la osteomielitis aguda y artritis sépticas no complicadas. An Pediatr (Barc). 2015; 82:273.e1-273.e10.
- Mon Trotti V, Sánchez Pina C, Galán del Río P, Zafra Anta MA, Allodi de la Hoz S, Hinojosa Mateo CM. Piomiositis del obturador en un niño coincidiendo con faringoamigdalitis estreptocócica. Rev Pediatr Atención Primaria. 2016;18:165-70.
- Estors Sastre B, Gómez Palacio DE. Absceso del músculo obturador interno: presentación de 2 casos. An Pediatr (Barc). 2014; 81: e20-e21.
- Llorente Otones L, Vázquez Román S, Íñigo Martín G, Rojo Conejo P, González Tomé M. Piomiositis en los niños: no sólo una enfermedad tropical. An Pediatr (Barc). 2007;67:578-81.
- López Fernández L, Jiménez Escobar V. Piomiositis aguda: diagnóstico y tratamiento de 3 casos en un hospital de segundo nivel. An Pediatr. 2021;95:467-68.