¿Adenopatía axilar dolorosa? No olvides la serología
2 MIR-Pediatría. Hospital Lluis Alcanyis. Játiva. Valencia. (España).
3 Servicio Pediatría. Hospital Lluís Alcanyís. Játiva. Valencia . (España).
4 Servicio Pediatría. Hospital Lluis Alcanyis. Játiva. Valencia. (España).
PUNTOS CLAVE
- Es importante sospechar enfermedad por arañazo de gato ante adenopatía axilar única, dolorosa, de larga de evolución y sin respuesta a β-lactámicos.
- La serología y la detección de PCR de Bartonella henselae son las pruebas diagnósticas más accesibles y útiles.
- Tiene un pronóstico excelente y en la mayoría de los casos la resolución es espontánea sin necesidad de tratamiento antibiótico.
CASO CLÍNICO
Varón de 11 años que consulta en el centro de salud por dolor axilar izquierdo de 1 semana de evolución. No presenta fiebre, síntomas catarrales, clínica constitucional ni otra sintomatología acompañante.
Como antecedentes presenta encopresis, motivo por el que está en tratamiento con macrogol. No tiene otros antecedentes personales ni familiares relevantes. Correctamente inmunizado.
A la exploración física presenta una adenopatía axilar izquierda de 2 cm no adherida a planos profundos y dolorosa a la palpación. No se palpan otras adenopatías, salvo algunas laterocervicales menores de 1 cm. Tampoco se palpa hepatomegalia ni esplenomegalia. El resto de la exploración por aparatos es normal, así como los signos vitales. Se inicia tratamiento con ibuprofeno y se cita para revisión.
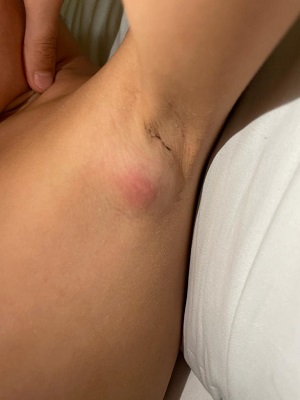
Una semana más tarde se objetiva un aumento del tamaño de la adenopatía (3 cm) y eritema en la superficie (Figura 1), por lo que se remite a Urgencias y se completa el estudio con una analítica sanguínea. La analítica muestra 6.500 leucocitos, con predominio de monocitos y eosinófilos; hemoglobina y plaquetas normales; PCR 1,1 mg/l, LDH 187 UI/l, iones y transaminasas normales. Se extrae serología. Se decide iniciar tratamiento empírico con amoxicilina-clavulánico (40 mg/kg/día) y se cita para revisión.
Figura 1. Adenopatía axilar. Mostrar/ocultar
Tras completar una semana de tratamiento antibiótico, el paciente refiere empeoramiento del dolor, que le dificulta el descanso nocturno, limitación de movimientos y fiebre de hasta 38 °C en los últimos 3 días.
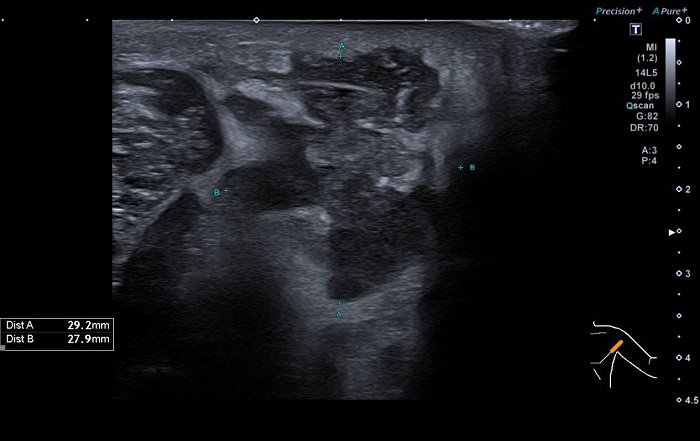
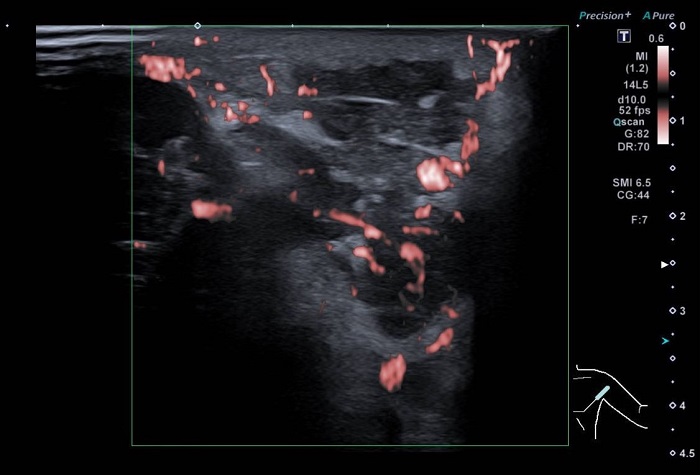
Ante el empeoramiento clínico, se decide ingreso para completar estudio y continuar tratamiento. Se inicia antibioterapia intravenosa con amoxicilina-clavulánico (100 mg/kg/día). Se repite la analítica sanguínea, que persiste sin elevación de reactantes de fase aguda ni otras anomalías. Se extrae un hemocultivo con resultado negativo y la morfología de la sangre periférica no muestra alteraciones. Se realiza una radiografía de tórax sin hallazgos patológicos y una ecografía axilar (Figura 2) que muestra un área de flemón de 3 x 3 x 3 cm, con bordes mal definidos, contenido ecogénico y ausencia de flujo Doppler en la porción central, sugestivo de evolución hacia abscesificación (Figura 3).
Figura 2. Ecografía. Mostrar/ocultar
Figura 3. Ecografía Doppler. Mostrar/ocultar
A las 24 horas del ingreso se obtiene resultado positivo para IgG e IgM de Bartonella henselae de la muestra extraída previamente. Se completa la anamnesis dirigida y, aunque el paciente no recuerda haber sido arañado o mordido por ningún gato, sí refiere tener uno como mascota. Se decide asociar azitromicina oral y, tras la valoración por parte de Cirugía, se realiza el drenaje del absceso. Se envía el material drenado a cultivo, donde únicamente se identifica un escaso crecimiento de Staphylococcus epidermidis, que se atribuye a contaminación.
El paciente evoluciona favorablemente, con desaparición de la fiebre y el dolor. Se realizan curas de la herida quirúrgica sin complicaciones.
DISCUSIÓN
La enfermedad por arañazo de gato es una enfermedad infecciosa producida por la bacteria Bartonella henselae. Se trata de un bacilo gramnegativo de difícil cultivo, de distribución mundial y que predomina en los meses de otoño e invierno1. Se trata de una enfermedad de baja incidencia, poco sospechada, o escasamente confirmada microbiológicamente, que afecta principalmente a niños varones y adultos jóvenes. Como su nombre indica, su transmisión se produce principalmente a partir del arañazo o mordisco de felinos jóvenes, aunque también se puede contraer a través de picaduras de pulga, arañazos de perros o astillas de madera2. Por lo general, es una enfermedad benigna y se resuelve espontáneamente.
Forma de presentación
La más frecuente es la aparición de una linfadenopatía regional, única, generalmente dolorosa, que aparece entre una y cuatro semanas tras el arañazo. Puede aparecer eritema y calor sobre la piel que lo recubre. Las localizaciones más frecuentemente afectas son axilas (52%) y región cervical (28%)3. En más de la mitad de los casos aparecen pápulas rojas en el lugar de la inoculación que pueden seguir una disposición lineal superpuesta al arañazo. Puede asociar fiebre, cefalea y malestar general. Aunque más infrecuente, pueden darse casos diseminados más graves, con aparición de lesiones en bazo e hígado o alteraciones a otros niveles, como encefalitis, lesiones oculares o neumonía.
Diagnóstico
Se basa en el estudio serológico y anatomopatológico. Debemos sospecharla en un paciente con adenopatía regional después de un contacto con gatos, especialmente si hay lesión de inoculación asociada. El estudio anatomopatológico (inflamación granulomatosa o Whartin- Starry positivo) a partir de la biopsia del ganglio nos ofrece el diagnóstico definitivo. No obstante, más útiles y accesibles son las pruebas serológicas y la identificación del genoma del microorganismo mediante PCR, con una sensibilidad y especificidad alta, siendo las pruebas principalmente utilizadas para el diagnóstico1. En nuestro caso no se realizó PCR del material drenado en el absceso y no se positivizó el cultivo, probablemente por tratarse de un microorganismo de difícil cultivo.
Tratamiento
Dado el carácter autolimitado de la enfermedad, en muchos casos el tratamiento sintomático con la aplicación de calor y analgesia es suficiente y resuelve sin secuelas la enfermedad, aunque si existe fluctuación o el dolor es intenso, será necesario el drenaje de esta. Existe controversia sobre si el tratamiento con antibióticos es beneficioso, y generalmente no se administran en pacientes inmunocompetentes con infecciones localizadas4. Sin embargo, existen estudios que demuestran que el tratamiento antibiótico con azitromicina y otros agentes reduce el tamaño de las adenopatías y puede reducir el riesgo de diseminación sistémica. En nuestro paciente, dada la limitación por dolor, se decidió asociar tratamiento con azitromicina y drenaje del absceso, con el fin de mejorar la sintomatología.
La mejor prevención se basa en evitar los arañazos. Si se produce un arañazo, debe lavarse la herida rápidamente con agua y jabón.
BIBLIOGRAFÍA
- Martín Díaz MA, Rubio Flores C, Corral de la Calle M, de Lucas Laguna R. Enfermedad por arañazo de gato. An Pediatr. 2006;65(5):506-8.
- Orscheln, Rachel C. Nelson Textbook of Pediatrics, 21st ed. Elsevier. Barcelona; 2020. p. 1540-1543.
- Ares Álvarez J, Lupiani Castellanos MP. Avanzando en patología infecciosa desde la consulta de Atención Primaria. En: AEPap (ed.). Curso de Actualización Pediatría Madrid: Lúa Ediciones 3.0;2018. P. 159-178.
- Peña Irún A, González Santamaría A, García Espinosa R, Cavadas López A. Enfermedad por arañazo de gato. ¿Es necesario el tratamiento antibiótico? SEMERGEN-Medicina de Familia. Elsevier. 2012;38(5):342-43.