Guía para trabajar con adolescentes
2 MIR-Medicina de Familia. CS Arturo Eyries. Valladolid. (España).
“Para dialogar, preguntad primero: después... escuchad.”
(Antonio Machado)
PUNTOS CLAVE
- La adolescencia constituye una etapa evolutiva en la que se producen cambios rápidos e importantes.
- En nuestra sociedad, muchos jóvenes se ven obligados a seguir siendo socialmente adolescentes hasta edades muy avanzadas, debido a su dependencia económica.
- En España, la Medicina del Adolescente está poco desarrollada, lo cual provoca que la atención al adolescente sea deficitaria en muchas ocasiones.
- El profesional encargado de la atención del adolescente debe reunir una serie de conocimientos, experiencias y habilidades.
- La mejor herramienta para conseguir una atención integral del adolescente y que responda a sus necesidades es la entrevista clínica
- Para conseguir una buena relación médico-adolescente, y poder abordar todo tipo de temas, es muy importante asegurar la confidencialidad y disponer de habilidades de comunicación.
- Las actividades de promoción de la salud y prevención de la enfermedad deben estar integradas no solo en la consulta programada sino también en la consulta a demanda.
- Los temas que requieren especial atención por el profesional sanitario son: salud sexual, salud mental y abuso de sustancias.
- Existen problemas de salud muy variados en la etapa adolescente, y suelen ser la causa de que acudan a las consultas.
- Es preciso asegurar el seguimiento y la continuidad de los jóvenes, especialmente cuando pasan a la medicina de adultos, sobre todo de los que tienen requerimientos especiales de salud.
RESUMEN
En los últimos años, el perfil del adolescente ha cambiado bastante, reflejo de la sociedad en la que está inmerso. Los jóvenes de hoy en día se ven obligados a vivir en el domicilio familiar hasta edades avanzadas por su dependencia económica. Se hacen, a edades cada vez más tempranas, consumidores de moda y tecnología, y practican nuevas formas de ocio y entretenimiento (consumo masivo de alcohol, Internet, sexualidad precoz y abuso de drogas). Asimismo, la estructura de los hogares se ha modificado: se ha reducido el tamaño de las familias, los padres son más permisivos y han proliferado nuevos modelos familiares.
La atención sanitaria debe adaptarse a estos cambios sociales y a los propios de la adolescencia. En este artículo se abordan los principales conocimientos y habilidades que, junto con la experiencia, debe reunir el profesional encargado de la atención sanitaria del adolescente.
INTRODUCCIÓN
La adolescencia es una etapa de la vida difícil de definir en términos cronológicos, porque sabemos cuándo empieza, con los cambios fisiológicos de la pubertad, pero no cuándo termina. La Organización Mundial de la Salud (OMS) propone como límite final los 20 años, pero de forma convencional1. En nuestra sociedad, muchos jóvenes se ven obligados a seguir siendo socialmente adolescentes hasta edades muy avanzadas. Su dependencia económica les impide adquirir verdaderas responsabilidades sociales, laborales y familiares, propias de los adultos2.
La adolescencia constituye una etapa evolutiva de gran importancia, en la que se producen cambios rápidos e importantes3. De todos ellos, son especialmente destacables los siguientes:
Cambios físicos puberales
Es el área más conocida por el profesional sanitario. Abarca aproximadamente desde los 10-11 años hasta los 14. Afecta sobre todo a la sexualidad (cambios hormonales, comienzo del ciclo menstrual, capacidad de eyacular en el varón, la atracción, el deseo sexual, el enamoramiento, etc.) y a la figura corporal (adaptación a los cambios físicos). A estas edades, todos estos cambios se viven en ocasiones con cierta angustia, debido a la intensidad de los mismos, a los diferentes ritmos de maduración de unos a otros y a la influencia de modelos sociales que son valorados positivamente por la sociedad y que tienden a imitar.
Cambios psicológicos
Acompañan a los cambios físicos que ocurren en la pubertad. Determinan la personalidad adulta, y se denominan adolescencia. Este periodo es más largo que el de los cambios físicos. Su finalidad es alcanzar una identidad propia e independencia, con capacidad para tomar decisiones por uno mismo y para mantener relaciones interpersonales. Entre la multitud de estímulos internos y externos, el adolescente en ocasiones se siente perdido cuando tiene que optar entre varias o nuevas alternativas, por lo que necesitan ayuda del adulto. Pero muy a menudo sus demandas de ayuda vienen enmascaradas por conductas de indiferencia, rechazo o agresividad que despiertan en su entorno respuestas también hostiles. Esta dificultad de comunicación también puede comprometer la atención médica de los adolescentes.
Cambios emocionales
Suelen ser los más lentos y difíciles. La adolescencia temprana es una etapa de alta impulsividad, con sentimientos intensos y cambios de humor. En la etapa intermedia se sienten invulnerables e inmortales, asumiendo conductas de riesgo como la violencia física, el suicidio, el consumo de sustancias psicoactivas, las infecciones de trasmisión sexual, los problemas escolares, los trastornos de la conducta alimentaria y el embarazo precoz. En la última etapa, ya con algo más de experiencia, adquieren responsabilidades de adulto y se ven más vulnerables ante situaciones de riesgo.
Cambios sociales
Se precisa una redefinición de roles. Para el adolescente, pertenecer a un grupo es muy importante, se alejan progresivamente de la familia y buscan mayor apoyo en los amigos. En asociación adquieren un incremento cuantitativo del poder, pueden realizar cosas que serían imposibles solos: hablar, jugar, divertirse. Pero con frecuencia los grupos de adolescentes adoptan una actitud crítica frente a todo lo que supone autoridad (la familia, la escuela y la sociedad en general) y cometen transgresiones. Esta fase es necesaria para crecer en autonomía. Al final de la adolescencia van madurando, reduciendo su carácter egocéntrico y las relaciones con amigos y amigas comienzan a perder el carácter masivo de la etapa anterior. Las pandillas se disgregan para formar grupos más pequeños, con amistades íntimas e individualizadas, y se produce una reaceptación de los valores parentales.
Cambios escolares y laborales
Tienen la finalidad de definir un proyecto de vida. Para ello necesitan capacitación o adiestramiento, marcado por cambios escolares y presiones sobre su futuro laboral, que diferirán de unos a adolescentes a otros (no son iguales el adolescente que decide estudiar y el que no). En ocasiones cuesta decidirse porque su opción tiene consecuencias importantes (“qué voy a estudiar” o “qué voy hacer”). La entrada en la universidad o encontrar un empleo suele ser un paso para reafirmar su independencia.
La adolescencia es por tanto un periodo de alto riesgo por la multiplicidad y complejidad de los cambios. Al igual que los padres y la sociedad deben adaptarse al desarrollo de los adolescentes, los médicos deben cambiar su forma de trabajo a lo largo de la evolución del joven y valorar cuándo está preparado para el autocuidado de su salud.
SITUACIÓN ACTUAL DE LA ATENCIÓN SANITARIA A LOS ADOLESCENTES
En España hay unos cinco millones de adolescentes que precisan atención sanitaria4. De ellos, la mitad han acudido al médico alguna vez en el último semestre, la mayoría para la atención de procesos aislados, prestándose poca atención a las causas psicosociales y a los estilos de vida nocivos para la salud, que tendrán muchas veces consecuencia en su salud adulta5. En España la Medicina del Adolescente está poco desarrollada, lo que provoca que en muchas ocasiones su atención sea deficitaria6.
En Atención Primaria las consultas suelen estar masificadas y solo se puede dedicar un tiempo limitado a cada paciente. El médico de familia tiene a su cargo el cuidado del paciente de edad avanzada con múltiples patologías crónicas, y en la mayoría de las comunidades autónomas el pediatra solo atiende al paciente hasta los 14 años (la mayoría de los países europeos mantienen la atención pediátrica hasta los 18 años). Esto ocasiona una falta de conocimientos, habilidades y experiencia en el manejo asistencial y preventivo en esta etapa de la vida. Además, se añade la falta de coordinación de recursos sanitarios. Así, es fácil comprender que exista una gran barrera en la atención sanitaria del adolescente y que este se pierda en el sistema y no sepa dónde acudir.
El profesional encargado de la atención del adolescente debe estar capacitado para la prevención, el diagnóstico y el tratamiento de los problemas médicos, psicológicos, emocionales y sociales que acontecen especialmente en este periodo de la vida7. Los conocimientos y habilidades que se deben reunir son:
- Capacidad para realizar una entrevista clínica y habilidades de comunicación para establecer una relación adecuada con el adolescente y sus familias.
- Actividades preventivas prioritarias en la adolescencia, integradas en las consultas programadas y a demanda. Detección de factores de riesgo.
- Abordaje de problemas de salud.
- Seguimiento y coordinación con servicios especializados para terapias específicas.
LA ENTREVISTA CLÍNICA. HABILIDADES DE COMUNICACIÓN CON ADOLESCENTES
La mejor herramienta para conseguir una atención integral del adolescente y que responda a sus necesidades es la entrevista clínica.
Durante la entrevista, los adolescentes generalmente son capaces de facilitar información acerca de su salud y su entorno más cercano. Sin embargo, existen ciertos temas tabú ante los que sienten cierta vergüenza y que requieren especial atención por su elevado impacto social, familiar y personal: salud sexual, salud mental y abuso de sustancias8.
Una barrera importante para la comunicación puede ser el miedo a que sus padres u otras personas puedan enterarse. Para conseguir una buena relación médico-adolescente, y poder abordar todo tipo de temas y realizar una correcta prevención y promoción de la salud, es muy importante asegurar la confidencialidad de la información que nos concede9. Los límites para la confidencialidad serían el peligro grave para su vida o para la de los demás.
Con frecuencia, los padres acompañan al adolescente a la consulta. Esto nos permite observar la relación padre-hijo en la consulta, cómo es la situación en casa, si existe buen ambiente, el grado de autonomía y capacidad de decisión del adolescente, etc. Pero en muchas ocasiones los padres siguen tomando la iniciativa impidiendo que el paciente dé su opinión y privándole de esa confidencialidad, básica para aumentar la confianza en su médico. La mejor opción es realizar una consulta mixta, es decir, parte de la misma en presencia de los padres y la otra parte a solas con el adolescente, permitiendo la detección de conductas de riesgo, siempre que el sanitario considere que se encuentra ante un adolescente “maduro”.
La entrevista clínica con los adolescentes es un “arte” complejo que solo se mejora con la práctica. No obstante, existen una serie de recomendaciones y habilidades que nos ayudarán a perfeccionarla10:
- Empezar por un saludo cordial, para conseguir un recibimiento cálido y cercano. Si es la primera visita, comenzar con la presentación del médico así como la del resto de profesionales que se encuentren en la consulta.
- Asegurar la confidencialidad y privacidad de la entrevista, incluso delante de los padres. Así se lo haremos saber al inicio de la entrevista, o en cualquier momento, si observamos dificultad en la comunicación.
- Dirigirse al adolescente como a un adulto, que no se sienta un niño. Comenzar con una pregunta abierta y general (“Cuéntame, ¿qué tal te va todo?”) y dejar que explique su problema, evitando distracciones (escribir, coger el teléfono, mirar el reloj, entrada de otras personas…), ya que distancian la relación.
-
Escuchar de una forma activa demostrando que estamos entendiendo lo que nos quiere decir. Algunas señales serían:
- Afirmar con la cabeza cuando el adolescente está hablando.
- Sonreír, mirarle a los ojos.
- No interrumpirle.
- No mostrarse en desacuerdo mientras habla, eso puede hacerse más tarde.
- Formular alguna pregunta que facilite el entender mejor lo que cuenta.
- Poner interés en todos los problemas, aunque parezcan poco importantes.
- Mostrar empatía, ponernos en su lugar, conectar con sus sentimientos. Se trata de hacerle saber que se le comprende y que el fin es ayudarle. Es un instrumento para captar las necesidades del adolescente y conseguir actitudes de escucha, diálogo y conductas prosociales (de ayuda a los demás).
- Observación especial a la comunicación no verbal desde que entra en la consulta: forma de vestir, gestos faciales, postura, tono de la voz, respuesta emocional ante preguntas comprometidas, cómo se expresa, etc.
- Conversación fluida, evitar silencios prolongados que incomoden al adolescente.
- Analizar con él los problemas que le preocupan, que en ocasiones son muy diferentes a los planteados por los padres o a los que nos preocupan a los médicos.
- A parte del motivo de consulta, es importante conocer los detalles de su vida. Esto permite descubrir problemas de salud o conductas de riesgo por los que habitualmente no consultan.
- Solicitar consentimiento para la exploración física, explicándole qué maniobras se van a realizar. La cercanía del momento nos permite realizar preguntas y aconsejar sobre aspectos más íntimos, sobre todo en relación a su imagen corporal.
- Utilizar un lenguaje comprensible: huir de la terminología médica y del argot juvenil de moda; acompañado de una correcta comunicación no verbal (en la adolescencia existe tendencia a no confiar en las palabras: cree o no lo que se dice en función de cómo se dice).
- Evitar emitir juicios de valor, así como charlas y amonestaciones. Adoptar una postura neutral y en ocasiones resaltar las cualidades positivas: sus logros académicos, su actitud en casa, sus habilidades, etc.
- Transmitir la información completa: explicando el diagnóstico y el porqué del tratamiento para conseguir una mayor adherencia, de manera que lo entiendan.
- Orientar más que aconsejar (evitar frases como “deberías hacer” o “deberías ser más”), y permitir que tome sus propias decisiones.
- Ofrecer diferentes recursos: folletos, libros, páginas web, etc., sobre la salud y los hábitos saludables en esta etapa.
- Consentimiento informado, pactar con el adolescente la información que vamos a dar a la familia, intentando buscar un equilibrio, un apoyo y mejorar la comunicación. Pero si el adolescente no desea que los padres intervengan se deberá respetar su voluntad, salvo casos de imperativo legal.
- Al final de la entrevista, concertar una cita de seguimiento e invitar al adolescente o a la familia para que vuelvan a la consulta ante cualquier problema o duda.
Es frecuente que nos encontremos ante situaciones especiales, más complejas, para las que proponemos diferentes soluciones3,8:
- Adolescente poco colaborador: suele deberse a la falta de confianza hacia el médico, bien por no conocerlo o tras alguna situación de discrepancia previa entre ambos. Ante esta situación, tenemos que escuchar activamente, haciéndole ver que sus opiniones nos importan y evitando discutir. Se pueden utilizar frases evaluativas: “No estás de acuerdo con lo que hemos comentado, ¿verdad?”.
- Actitud hostil: podemos encontrarnos ante un adolescente agresivo, enfadado, negativo, etc., que no nos da a conocer sus sentimientos o dudas. No debemos involucrarnos en la causa de su actitud, pero sí intentar que nos la explique y, si fuera necesario, poner límites. Es útil mostrar nuestros propios sentimientos, incluso disculparnos si hemos cometido algún error.
- El adolescente permanece en silencio: suele ocurrir cuando viene a la consulta obligado, o bien si presenta miedos acerca del tema de consulta. Tendremos que tomarlo con calma e intentar averiguar el verdadero motivo de la consulta. Si la entrevista clínica no progresa, podemos concluirla y reanudarla otro día.
DETECCIÓN DE FACTORES DE RIESGO Y PREVENCIÓN DE LA ENFERMEDAD Y PROMOCIÓN DE LA SALUD
Los jóvenes no suelen acudir a la consulta del médico, ya que habitualmente están sanos y no suelen tener percepción del riesgo en sus conductas. Es por ello que ante cualquier consulta por parte del adolescente, además de solucionar su problema, se debe aprovechar para realizar la detección de factores de riesgo, y prevención y promoción de la salud11.
Cuando en la consulta a demanda se puede dedicar poco tiempo al adolescente, es conveniente derivarlo a la consulta programada. Las guías de práctica clínica de Atención Primaria, tanto nacionales como internacionales (American Academy of Pediatrics, American Academy of Family Phisicians12), recomiendan realizar revisiones a los adolescentes de forma periódica (anual o cada dos años).
La OMS, en su documento “Orientaciones estratégicas para mejorar la salud y el desarrollo de los niños y los adolescentes”, propone las actividades que se deben incluir en la prevención y promoción de la salud de los adolescentes13 (Tabla 1).
Tabla 1. Intervenciones relativas a la salud del adolescente desarrolladas por la Organización Mundial de la Salud. Mostrar/ocultar
Un cuestionario que puede servir como guión en la entrevista clínica, para recoger de forma sistemática toda la información necesaria, es el modelo de García Tornel que propone seguir el acrónimo FACTORES14 (Tabla 2).
Tabla 2. Cuestionario basado en el acrónimo FACTORES, para la atención sistemática del adolescente Mostrar/ocultar
Según el Programa de Actividades Preventivas y de Promoción de la Salud (PAPPS)15,16, se debería incidir en los siguientes puntos:
- Consumo de tabaco, alcohol u otras drogas.
- Embarazo e infecciones de transmisión sexual (ITS).
- Detección y registro del riesgo de accidentes domésticos, deportivos y en vehículos de motor.
- Alimentación.
- Ejercicio físico.
- Salud bucodental.
- Protección solar.
- Prevención cardiovascular.
Actualmente es en los institutos y colegios donde se realizan la mayor parte de los programas de educación para la salud, sobre todo en temas de prevención de drogodependencia y educación sexual. No obstante, la prevención y promoción de la salud del adolescente entra dentro de las competencias de los pediatras y médicos de familia y se debe aprovechar cualquier ocasión para insistir en estos temas.
Consumo de alcohol, tabaco y drogas
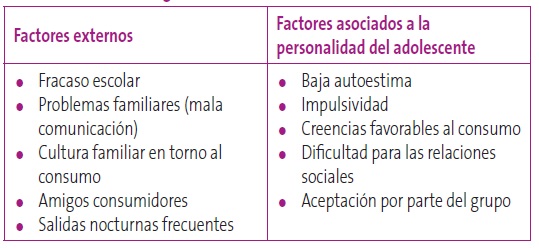
En la adolescencia se producen los primeros contactos con el alcohol, el tabaco y otro tipo de drogas. Es alarmante cómo este contacto ocurre a edades tempranas: el consumo de alcohol y tabaco se inicia a partir de los 12-13 años, el cannabis a los 14 años aproximadamente, y el resto de drogas ilegales a partir de los 15 años17. Generalmente, el consumo de alcohol y drogas ilegales suele asociarse al ocio, sobre todo nocturno, siguiendo un patrón de consumo excesivo en una misma ocasión (patrón binge drinking), siendo también frecuente el policonsumo simultáneo de varias sustancias. Existen diferentes factores de riesgo asociados al consumo de alcohol, tabaco y drogas (Tabla 3). El factor que más influye es el consumo en los grupos iguales18.
Tabla 3. Factores de riesgo asociados al consumo de alcohol Mostrar/ocultar
La OMS recomienda la abstinencia completa de alcohol en menores de 18 años, debido a que un inicio precoz en el consumo de alcohol va a condicionar mayor posibilidad de dependencia y complicaciones neurológicas en un cerebro aun en desarrollo19, así como de otras complicaciones orgánicas que se manifiestan en la edad adulta20.
El grupo PrevInfad recomienda realizar prevención primaria del contacto con las drogas, información sobre los efectos nocivos, así como detección de consumo, de forma sistemática en las consultas al menos una vez al año21.
La atención en relación al consumo de drogas con los adolescentes debe incluir:
- Historia clínica: interrogar sobre si existe o no consumo y, en el caso de que se detecte, conocer el patrón de uso (cuándo, dónde, con quién, desde cuándo, cuánto) y valorar la existencia o no de un consumo problemático.
-
Para pacientes que no han llegado a consumir o que presentan consumos puntuales, ligados al afán de experimentación, se puede abordar el tratamiento desde Atención Primaria, mediante un enfoque a nivel individual y/o grupal:
-
Intervención individual. Se puede conseguir con una o varias consultas programadas, de 20 a 40 minutos de duración, con el objetivo principal de evitar, reducir o eliminar el consumo de tóxicos:
- Si no se ha iniciado en el consumo, realizar un refuerzo positivo y alentar el no consumo. No dejarse llevar por lo que digan o hagan los amigos y algunos medios de comunicación. Pueden estar equivocados.
- Si ya se ha consumido, conocer los motivos por los que ha empezado a beber, fumar o tomar drogas.
- Información breve y sencilla sobre los efectos nocivos de las drogas, sobre todo a corto plazo.
- Información positiva sobre los beneficios de no consumir (ahorro de dinero, ganancia en salud, mejora del rendimiento académico, de las relaciones afectivas e incluso sexuales, etc.).
- Informar de las conductas de riesgo asociadas al consumo de alcohol: accidentes de tráfico, relaciones sexuales no seguras (ITS, embarazos no deseados…). Aportar contenidos educativos sobre vacunas (hepatitis B, papiloma y tétanos), preservativos y educación sexual, etc.
- Plantearle un cambio, según la fase de consumo en la que se encuentre y el tipo de sustancia: reducir el consumo (fomentar un consumo responsable de alcohol y nunca antes de los 18 años) y mejor conseguir dejarlo.
- Resumir todo lo dicho en la entrevista y darle un formato de recomendaciones o consejos concretos y medibles (folletos, páginas web seguras).
- En todo caso, debemos ofrecer una cita de seguimiento para una nueva evaluación.
- Intervención grupal: serie de sesiones programadas con los adolescentes y sus familias que aprovechan el refuerzo y apoyo grupal.
-
Intervención individual. Se puede conseguir con una o varias consultas programadas, de 20 a 40 minutos de duración, con el objetivo principal de evitar, reducir o eliminar el consumo de tóxicos:
- En el caso de que falle la comunicación o se detecten signos de abuso o dependencia, será necesario proponer una consulta con otros profesionales: salud mental o centros especializados en drogas.
Embarazo e infecciones de transmisión sexual
El embarazo no deseado (END), la interrupción voluntaria del embarazo (IVE) y las ITS en adolescentes siguen siendo una asignatura pendiente en la salud pública de España, tanto por sus elevadas tasas como por las consecuencias que conllevan.
Según un estudio realizado recientemente, el 30,4% de los adolescentes entre los 13 y los 18 años han mantenido relaciones sexuales coitales, en mayor proporción los chicos. La edad de inicio de estas se sitúa entre los 15 y los 16 años. El 20,1% de los adolescentes ha tenido más de dos parejas sexuales en el último año. El 8,7% no utiliza ningún método de protección. El porcentaje de embarazos es del 3,6%, y el 20,9% ha utilizado la píldora anticonceptiva de emergencia. El 23,4% ha tomado alcohol y/o drogas durante las relaciones sexuales coitales18.
Numerosos metaanálisis apoyan la efectividad de los programas de prevención en la disminución de END, IVE e ITS. Por ello es importante realizar una correcta prevención y promoción de conductas sexuales seguras en Atención Primaria y en los centros escolares.
El PAPPS propone las siguientes actividades preventivas en el ámbito de la Atención Primaria22:
- Anamnesis para identificar actividad sexual y actitudes que adopta el adolescente: si tiene pareja o no; si la tiene, identificar prácticas de riesgo, uso de métodos anticonceptivos, etc.
- Informar sobre métodos anticonceptivos, e insistir en la importancia de planificar la protección desde la primera relación: aconsejar preservativos masculinos de látex para relaciones esporádicas y la combinación del preservativo con anticonceptivos orales en relaciones continuadas
- Cuando esté indicado, proporcionar anticoncepción y/o derivar al centro de planificación familiar.
- Comprobar la correcta vacunación según el calendario: hepatitis B y virus del papiloma humano.
- Fomentar y participar en programas de prevención escolares.
Salud mental
Los pediatras y médicos de familia que atienden adolescentes no pueden permanecer ajenos a los aspectos de salud mental que condicionan el estado de salud, bienestar y las conductas de riesgo. Se estima que la prevalencia de trastornos mentales en los jóvenes españoles está en torno al 10-20%23. Un trabajo realizado recientemente por nuestro grupo demuestra una frecuencia de estado de ánimo negativo del 14,9% entre los adolescentes de 13 a 18 años (especialmente en el sexo femenino)24. Estos factores se asocian a estados de ansiedad, depresión e incluso suicidio25.
El profesional debe sospechar y reconocer los problemas de salud mental. La valoración en la consulta, mediante una adecuada historia clínica en un ambiente de confianza y confidencialidad, puede ser útil para la detección de adolescentes en riesgo, o que presenten problemas de salud mental, con el fin de dirigirlos a programas preventivos específicos o servicios especializados.
PROBLEMAS DE SALUD
Existen trastornos específicos y muy variados, y suelen ser la causa de que el adolescente acuda a las consultas. Entre las patologías agudas más frecuentes en esta etapa, destacan los procesos agudos otorrinolaringológicos, problemas de la piel, traumatismos, alergias y gastroenteritis11.
Las consultas derivadas de las conductas de riesgo propias de esta edad, como los temas de sexualidad, las alteraciones ginecológicas relacionadas con la menstruación, los trastornos del comportamiento alimentario, la violencia y los problemas de abuso de tóxicos, son menos frecuentes.
A veces nos encontramos también con el llamado trastorno del “adolescente cansado”, un síndrome habitual a esta edad que provoca que no tengan fuerzas para afrontar el día a día. Es importante descartar que exista alguna enfermedad que justifique el cansancio, bien física o mental, o un síndrome de fatiga crónica.
A ello se suman los trastornos del sueño, provocados por un retraso de fase fisiológico en la secreción de melatonina, es decir, retrasan la hora de acostarse y se levantan más tarde.
Durante la fase adolescente se detectan, además, algunos de los síntomas del trastorno por déficit de atención con hiperactividad (TDAH) que pasaron desapercibidos durante la infancia y que, de no diagnosticarse a tiempo, puede provocar conductas antisociales y trastornos como el alcoholismo, la depresión, o la adicción al tabaco o las drogas.
Mención aparte merece el capítulo de los adolescentes con patología crónica (asma, diabetes, enfermedad celiaca, problemas neurológicos, etc.), que suponen entre el 10 y el 20%. En estos casos, la labor del pediatra va más allá del tratamiento de la enfermedad y de sus complicaciones, también tiene que cuidar de que llegue a adulto con la mejor calidad de vida posible, teniendo en cuenta otro tipo de morbilidad específica, como6:
- Negación de la enfermedad.
- Incumplimiento terapéutico total o parcial.
- Mayor riesgo de consumo de alcohol o drogas de abuso.
- Riesgo mayor de acoso escolar o exclusión escolar o social.
- Riesgo mayor de depresión.
- Riesgo aumentado de fracaso escolar o dificultades para la integración en la sociedad y en la vida laboral.
- Problemas para establecer relaciones afectivas o sexuales sanas.
SEGUIMIENTO Y COORDINACIÓN CON OTROS SERVICIOS
Un elemento clave en la atención integral al adolescente es el seguimiento, la continuidad de sus cuidados y la coordinación con otros servicios en caso de necesidades específicas, y en particular al pasar a la medicina del adulto. El objetivo es asegurar la adecuada atención y el bienestar de los jóvenes, especialmente de los que tienen requerimientos especiales de salud, aunque la realidad muestra que en muchos casos el seguimiento se pierde.
Es necesario realizar una transición de un modelo pediátrico a un modelo adulto lo más cuidada, coordinada e individualizada posible6. La transición debe ser gradual, adaptada a las necesidades, la capacidad de autocuidados y el grado de autonomía del adolescente en distintas áreas de la vida.
BIBLIOGRAFÍA
- Ansa Ascunce A, Begué Torres C, Cabodevilla Eraso l, Echauri Ozcoidi M, Encaje lribarren S, Montero Palomares MJ, et al. Guía de salud y desarrollo personal para trabajar con adolescentes. Instituto de Salud Pública de Navarra; 1995 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/AdQ8g4
- Ansa Ascunce A, Zubizarreta Maturet B, Begué Torres C, Cabodevilla Eraso I, Pérez Jarauta MJ, Segura Corretgé M, et al. Guía para trabajar con madres y padres. Instituto de Salud Pública de Navarra; 2005 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/3GJPLj
- Jiménez Pulido I, Leal Helmling FJ, Martínez Fernández ML, Pérez Milena R. Guía de atención al adolescente. Grupo de Estudio del adolescente. Sociedad Andaluza de Medicina Familiar y Comunitaria; 2008 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/epRHF4
- Instituto Nacional de Estadística. Censo de población a 1 de julio de 2013. Resultados Nacionales [en línea] [consultado el 24/09/2014]. Disponible en: http://www.ine.es/
- Pérez Milena A, Jiménez I, Leal FJ, Martínez JL, Pérez R, Martínez ML. ¿Acude el adolescente al médico? Estudio sobre frecuentación y factores asociados. Aten Primaria. 2001;28(supl 1):118.
- Salmerón Ruiz MA, Casas Rivero J. Problemas de salud en la adolescencia. Pediatr Integral. 2013;XVII (2):94-100.
- Comisión Nacional de la Especialidad de Medicina de Familia y Comunitaria. Ministerio de Sanidad y Consumo. Programa de la Especialidad de Medicina de Familia y Comunitaria. Barcelona: semFYC 2005. [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/8RUhgG
- Grupo de trabajo de SocalemFYC. Habilidades Prácticas Comunicativas y Comunitarias en Atención Primaria. Madrid; 2011.
- Fundación Ciencias de la Salud. Guías de ética en la práctica clínica: Intimidad, confidencialidad y secreto. Madrid: Ergon; 2005.
- Jarabo Crespo Y, Vaz Leal J. La entrevista clínica con adolescentes. FMC. 1995;8:455-65.
- Hidalgo Vicario MI, Redondo Romero AM, Castellano Barca G. Medicina de la adolescencia. Atención Integral, 2.ª ed. Madrid: Ergon: 2012.
- American Academy of Pediatrics, American Academy of Family Physicians and American College of Physicians, Transitions Clinical Report Authoring Group. Clinical report-Supporting the health care transition from adolescence to adulthood in the medical home. Pediatrics. 2011;128(1):182-200.
- WHO (World Health Organization). Orientaciones estratégicas para mejorar la salud y el desarrollo de los niños y los adolescentes; 2003 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/vjgnt3
- García-Tornel S, Gaspà J. Control de salud en la población adolescente. Pediatr Integral. 1997;2(3):285-95.
- Colomer Revuelta J y Grupo PrevInfad/PAPPS Infancia y Adolescencia. Recomendaciones de actividades preventivas en la infancia y la adolescencia. PAPPS Actualización 2009 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/NlnHZ3
- Colomer Revuelta J y Grupo PrevInfad/PAPPS Infancia y Adolescencia. Programa de la infancia y la adolescencia. Aten Primaria. 2012;44 Supl 1:81-99.
- Delegación del Gobierno para el Plan Nacional sobre Drogas. Encuesta Estatal sobre uso de drogas en enseñanzas secundarias (ESTUDES) 2010, España. Madrid: Ministerio de Sanidad, Política Social e Igualdad; 2010 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/ljPVej
- Vázquez Fernández ME, Fierro Urturi A, Alfaro González M, Muñoz Moreno MF, Rodríguez Molinero L. Los estilos de vida y factores de riesgo en 2412 adolescentes de 13 a 18 años de la Provincia de Valladolid. Grupo de Educación para la Salud del Adolescente de la Asociación Española de Pediatría de Atención Primaria. 2012.
- García-Moreno LM, Expósito J, Sanhueza C, Angulo MT. Actividad prefrontal y alcoholismo de fin de semana en jóvenes. Adicciones. 2008;20(3):271-80.
- Ministerio de Sanidad. Plan Nacional de Drogas. Informe sobre alcohol. 2007 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/FklvsW
- Galve Sánchez-Ventura J y Grupo PrevInfad/PAPPS Infancia y Adolescencia. Prevención del consumo de alcohol en la adolescencia. Rev Pediatr Aten Primaria. 2012;14:335-42.
- Colomer Revuelta J y Grupo PrevInfad/PAPPS Infancia y Adolescencia. Prevención del embarazo en la adolescencia. Rev Pediatr Aten Primaria. 2013;15:261-9.
- Saluja G, Iachan R, Scheidt PC, Overpeck MD, Sun W, Giedd JN. Prevalence of and risk factors for depressive symptoms among young adolescents. Arch Pediatr Adolesc Med. 2004;158:760-5.
- Vázquez Fernández ME, Muñoz Moreno MF, Fierro Urturi A, Alfaro González M, Rodríguez Molinero L. Estado de ánimo de los adolescentes y su relación con conductas de riesgo y otras variables. Rev Pediatr Aten Primaria. 2013;15:219.e75-e84.
- Hernán M, Fernández A, Ramos M. La salud en los jóvenes. Gac Sanit. 2004;18 (Supl. 1).
LECTURAS RECOMENDADAS
-
Ansa Ascunce A, Begué Torres C, Cabodevilla Eraso l, Echauri Ozcoidi M, Encaje lribarren S, Montero Palomares MJ, et al. Guía de salud y desarrollo personal para trabajar con adolescentes. Instituto de Salud Pública de Navarra; 1995 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/AdQ8g4
Esta guía desarrolla un amplio programa educativo que pretende fomentar hábitos de salud en los adolescentes y contribuir al adecuado desarrollo personal.
-
Jiménez Pulido I, Leal Helmling FJ, Martínez Fernández ML, Pérez Milena R. Guía de atención al adolescente. Grupo de Estudio del adolescente. Sociedad Andaluza de Medicina Familiar y Comunitaria; 2008 [en línea] [consultado el 24/09/2014]. Disponible en: http://goo.gl/epRHF4
Es una guía de atención integral al adolescente en Atención Primaria, que recoge aspectos importantes sobre habilidades de comunicación y de prevención y promoción de la salud.
Cómo citar este artículo
Artículos relacionados
 Habilidades en comunicación con adolescentes
Habilidades en comunicación con adolescentes
Rodríguez Molinero L. Habilidades en comunicación con adolescentes. Form Act Pediatr Aten Prim. 2012;5;96-101